高血压脑出血应激性高血糖患者miR-223 HMGB1水平对预后的判断价值
袁咏梅 赵 鑫 刘 畅 杨 宁 徐国卫△
郑州大学附属郑州中心医院 1)急诊科 2)神经内科,河南 郑州 450007
高血压脑出血(hypertensive intracerebral hemorrhage,HIH)具有发病迅速,患者致残和致死率高的临床特点,是常见的非外伤性脑实质内出血[1-2]。HIH患者神经内分泌系统紊乱,相对稳定性失衡,因而常导致患者伴有血糖应急性升高,进一步加重HIH症状,使患者出血率增加、水肿症状加重、致残和致死率升高,严重影响患者的生活质量[3-4]。HIH应激性高血糖患者并发各种感染,导致预后不佳,常出现致残、致死现象[5]。因而探究与HIH应激性高血糖患者预后相关的生物标志物以准确判断患者预后情况,提高患者生存质量意义重大。微小RNA(microRNA,miRNA)一般由21~23个核苷酸组成,参与机体的生理调控进程,研究发现miR-223与缺血性脑卒相关,在糖尿病合并缺血性脑卒患者血清中表达上调[6-7]。血清高迁移率族蛋白B1(High mobility group box-1,HMGB1)与炎症反应相关,可促进相关炎症因子分泌和表达,研究发现HMGB1在脑外伤患者血清中表达上调,其水平与脑外伤程度相关[8-9]。但是miR-223、HMGB1在HIH应激性高血糖患者血清中表达水平及与预后关系尚未可知,因此本研究通过测定HIH患者血清中miR-223、HMGB1水平为预后判断提供依据。
1 资料与方法
1.1一般资料以2017-03—2019-03于郑州大学附属郑州中心医院收治的125例HIH患者为研究对象,年龄48~74(61.09±5.14)岁,其中男69例,女56例。根据血糖水平分为HIH正常血糖组(血糖水平<150 mg/dL)65例,HIH高血糖组(血糖水平≥150 mg/dL)60例[10]。纳入标准:(1)病例资料完整;(2)首次发病且病程不超过2 d;(3)在发病3 d内测定空腹血糖;(4)所有患者及家属知晓本研究。排除标准:(1)合并糖尿病;(2)合并脑疝、脑梗死;(3)合并血液系统疾病。
1.2试剂和仪器主要试剂和仪器TRIzol试剂及反转录试剂盒均购自北京百奥莱博科技有限公司,货号分别为:QN2070-ZOG、ALH266-PTO;miR-223及内参U6引物由安徽通用生物系统有限公司合成;HMGB1 ELISA试剂盒购自上海帛龙生物科技有限公司,货号:ARG81185;Varioskan LUX型多功能酶标仪、SimpliAmpTMPCR仪均购自美国赛飞世尔科技公司。
1.3观察指标收集患者一般资料,比较患者空腹血脂、血糖水平,并进行NIHSS评分[11],总分为35分,分数越高提示患者神经功能受损越严重。预后良好:患者经治疗后各项体征和症状恢复正常或较之前有大幅度改善,功能改善程度≥20%;预后不良:患者经治疗后症状无明显改善或加重,甚至死亡,功能改善程度<20%。
1.4样品样品采集与保存收集所有患者入院后空腹静脉血6 mL,在4 ℃条件下5 000 r/min离心10 min,离心半径15 cm,取上清置于-20 ℃冰箱中保存。
1.5qRT-PCR法测定患者血清中miR-223水平使用TRIzol试剂提取总RNA,并测定RNA浓度和纯度,逆转录得cDNA,反转录体系:2.5 mmol/L dNTP 2 μL,2 μL 10×缓冲液,0.3 μL RNA酶抑制剂,0.4 μL M-MLV,补加超纯水至20 μL。miR-223上游引物序列:5’-CAGAAAGCCCAATTCCATCT-3’;下游引物序列:5’-GGGCAAATGGATACCATACC-3’。内参U6上游引物序列:5’-ATTGGAACGATACAGAGAAGATT-3’;下游引物序列:5’-GGAACGCTTCACGAATTTG-3’。扩增体系:1.0 μL 10×缓冲液,0.4 μL PCR引物,0.5U Tap聚合酶,0.2 μL 2×ROX Reference Dye,0.6 μL MgCl2溶液补加超纯水至8 μL。扩增条件:(95 ℃,3 min,94 ℃,30 s,60 ℃,1 min,78 ℃,30 s)×40个PCR循环,72 ℃,10 min。用2-△△CT法计算miR-223水平。
1.6ELISA测定患者血清中HMGB1水平采用ELISA测定患者血清中HMGB1水平,并按试剂盒说明书严格操作。

2 结果
2.12组一般资料比较HIH正常血糖组及HIH高血糖组在年龄、性别、胆固醇水平、甘油三脂、高密度脂蛋白胆固醇(HDL-C)水平比较差异无统计学意义(P>0.05),在血糖水平、低密度脂蛋白胆固醇(LDL-C)、NIHSS评分比较差异有统计学意义(P<0.05)。见表1。
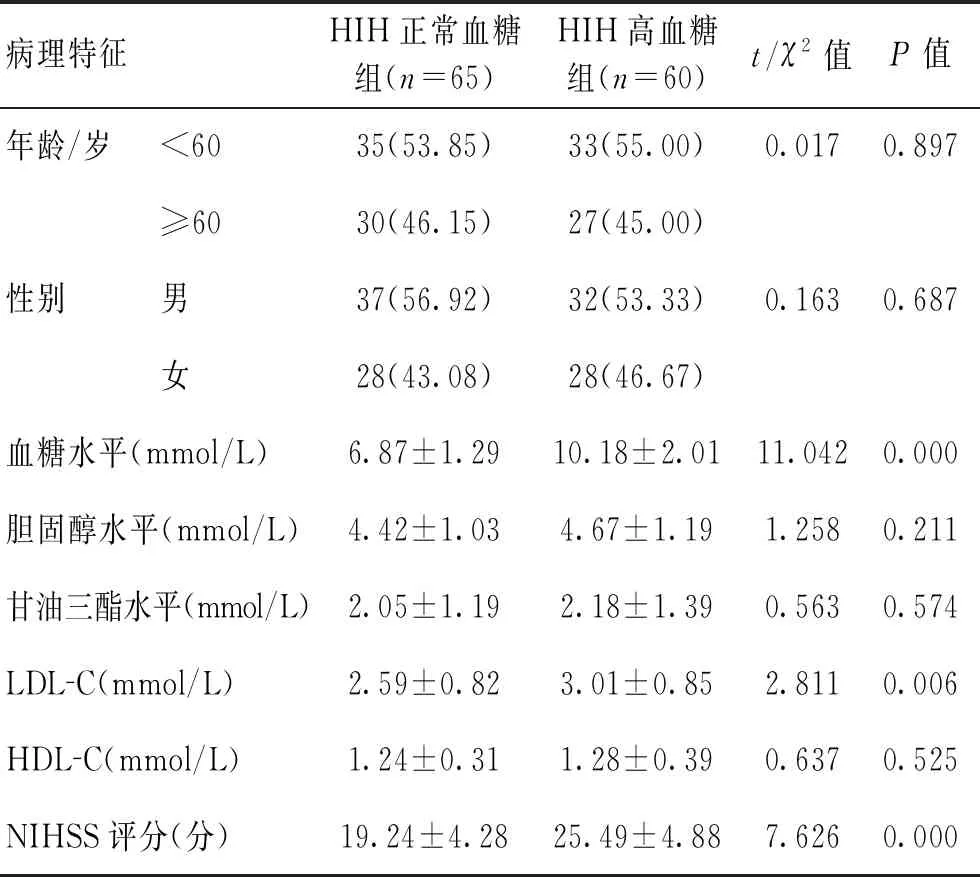
表1 2组一般资料比较
2.22组miR-223、HMGB1水平比较与HIH正常血糖组相比HIH高血糖组血清miR-223、HMGB1水平显著升高(P<0.05)。见表2。
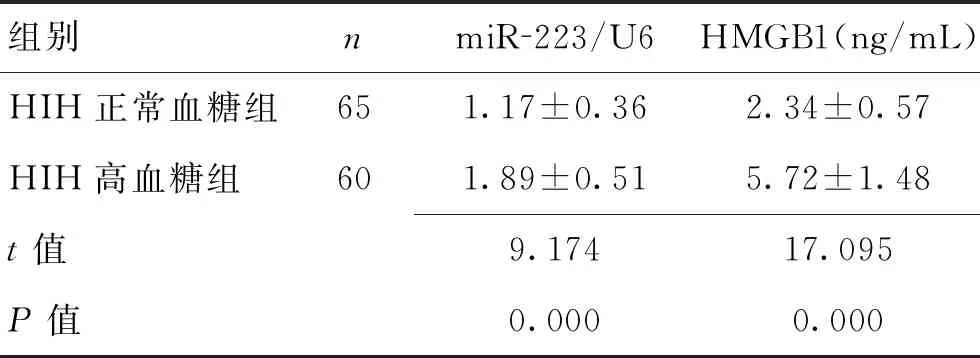
表2 2组miR-223、HMGB1水平比较
2.3不同预后情况的HIH应激性高血糖患者miR-223、HMGB1水平比较与预后良好组相比,预后不良组患者血清miR-223、HMGB1水平显著升高(P<0.05)。见表3。
2.4miR-223、HMGB1对HIH应激性高血糖患者预后判断价值的分析根据ROC曲线图可得知,miR-223、HMGB1判断HIH应激性高血糖患者不良预后曲线下面积分别为0.84(95%CI:0.721~0.921)、0.81(95%CI:0.687~0.899),截断值分别为1.67、4.77 ng/mL,根据miR-223、HMGB1截断值作为阳性评判标准,则miR-223判断HIH应激性高血糖患者不良预后的灵敏度为72.73%,特异度为81.48%,准确度为76.67%;HMGB1灵敏度为84.85%,特异度为81.48%,准确度为83.33%。见图1和表4。

表3 不同预后情况的HIH应激性高血糖患者miR-223、HMGB1水平比较
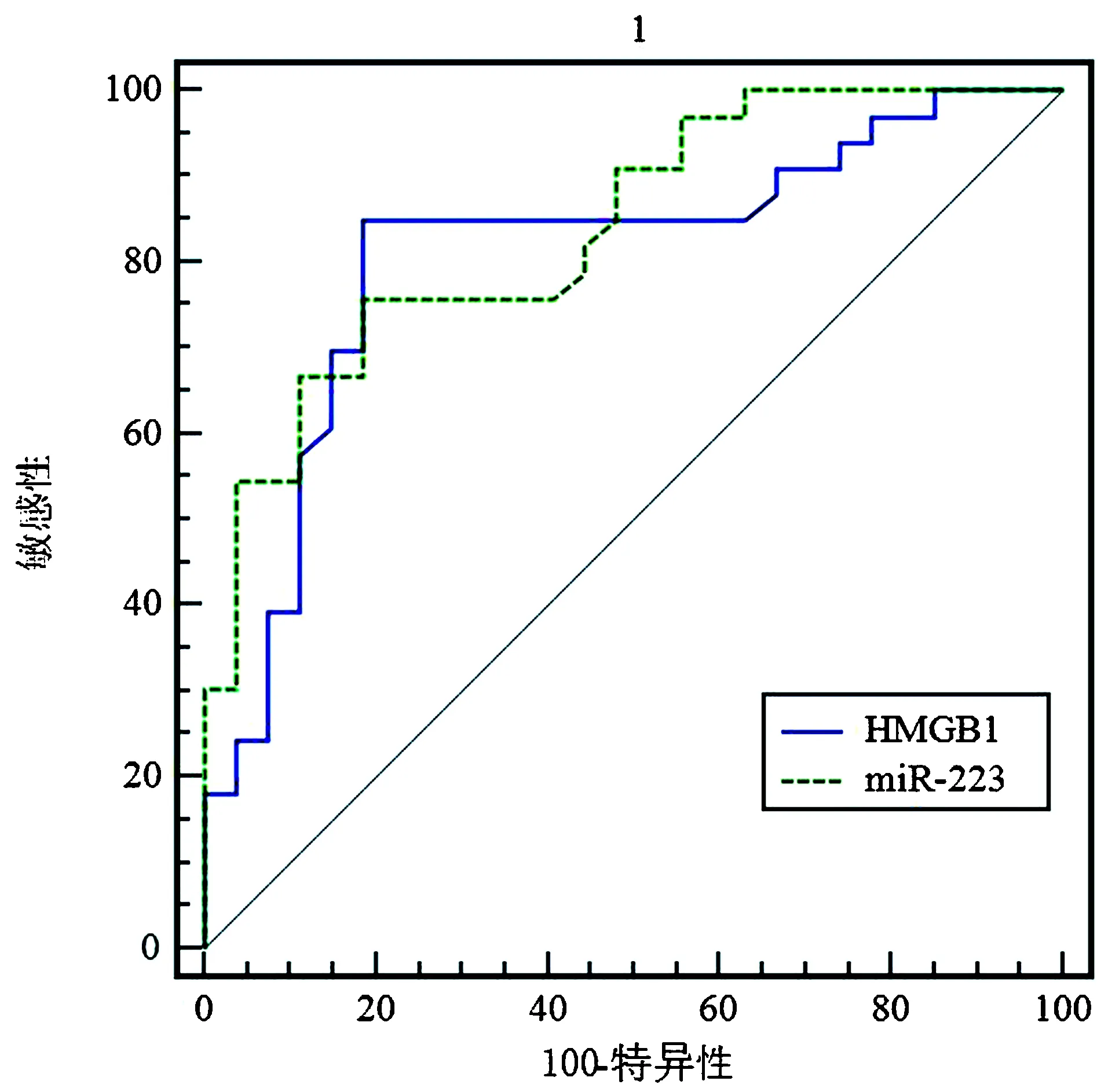
图1 miR-223、HMGB1对HIH应激性高血糖患者预后判断的ROC曲线Figure 1 ROC curve of miR-223 and HMGB1 in prognosis judgment of patients with stress hyperglycemia of HIH
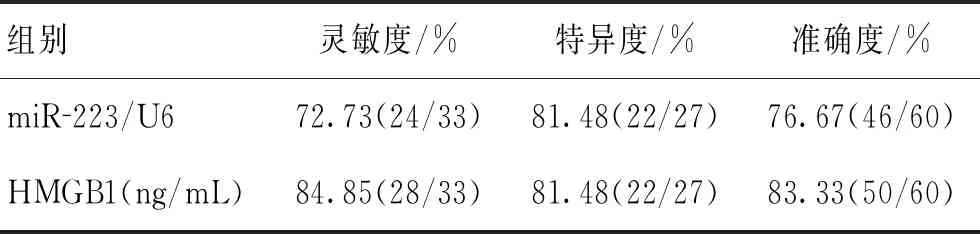
表4 miR-223、HMGB1对HIH应激性高血糖患者预后判断的ROC曲线结果
2.5Logistic回归分析影响HIH应激性高血糖患者预后的因素以HIH应激性高血糖患者预后结果为因变量,以患者LDL-C水平、NIHSS评分、miR-223水平、HMGB1水平作为自变量行Logistic回归分析,结果表明LDL-C水平、NIHSS评分、miR-223水平、HMGB1是影响HIH应激性高血糖患者不良预后的独立危险因素。见表5。

表5 影响HIH应激性高血糖患者预后的Logistic回归分析
3 讨论
HIH患者并发高血糖是临床上常见的现象,在应激状况下机体为保证损伤大脑供能充足,自我调控以提高血糖水平,但是较高的血糖水平会促进神经细胞凋亡,加重脑细胞损伤,增加超氧化物产物水平,加重脑水肿和血水肿症状[12-13]。因此,对HIH患者并发高血糖患者预后判断成为临床上迫在眉睫的问题。
为探究影响HIH应激性高血糖患者预后的影响因素,研究发现,HIH正常血糖组及HIH高血糖组在年龄、性别、胆固醇、甘油三酯、HDL-C水平无差异,而在血糖水平、LDL-C水平、NIHSS评分有差异,提示HIH应激性高血糖会导致LDL-C水平、NIHSS评分升高,此类患者神经功能受损严重。miRNA参与机体生理大部分调控进程,因其独特的调控机制走进了广大研究者们的视线,研究发现miR-223在急性缺血性脑卒中患者血清中水平上调,与NIHSS评分、病情严重程度呈正相关,是其发病的危险因素[14]。随后有研究发现,miR-223可能靶向调控NLRP3表达,通过caspase-1和IL-1β参与脑水肿的炎症反应[15]。本研究发现,与HIH正常血糖组相比,HIH高血糖组血清miR-223水平显著升高,说明miR-223水平与HIH患者血糖升高相关,可能参与血糖升高进程。进一步探究发现,与预后良好组相比,预后不良组患者血清miR-223水平显著升高,说明miR-223水平升高可能是导致患者预后不良的原因。ROC曲线可得知,miR-223判断HIH应激性高血糖患者不良预后曲线下面积为0.84(95%CI:0.721~0.921),截断值为1.67,说明miR-223在一定程度上预测患者预后情况。HMGB1在HIH炎症反应和免疫调节中发挥重要作用,研究发现HMGB1在缺血性脑卒中患者血清中高表达,可引起内皮及氧化应激损伤,加重患者病情[16]。本研究发现,与高血压正常血糖组相比,高血压高血糖组血清HMGB1水平显著升高,说明HMGB1可能通过某种途径参与调控HIH患者升高进程。从预后角度分析来看,与预后良好组相比,预后不良组患者血清HMGB1水平显著升高,说明HMGB1高表达可能导致患者预后不良。ROC曲线可得知,HMGB1判断HIH应激性高血糖患者不良预后曲线下面积为0.81(95%CI:0.687~0.899),截断值为14.77 ng/mL,提示HMGB1可判断患者预后情况,具有一定的临床应用价值。Logistic回归分析表明,LDL-C水平、NIHSS评分、miR-223水平、HMGB1是影响HIH应激性高血糖患者不良预后的独立危险因素,提示该类患者平时应定时检查和治疗,制定合理的恢复方案。
miR-223、HMGB1在HIH应激性高血糖患者血清中水平升高,具有一定的预后判断价值,是影响此类患者不良预后的独立危险因素,提示该类患者要定期检查,以免复发,但miR-223、HMGB1参与HIH应激性高血糖的调控机制还有待进一步探究。

