经胸锁乳突肌肌间入路行单侧甲状腺癌根治术的临床价值
马 强, 步晓秋, 沈 雷, 梁春立
(同济大学附属东方医院甲状腺外科,上海 200120)
甲状腺癌是最常见的内分泌肿瘤[1],近年来其发病率呈逐年升高的态势[2]。手术治疗是甲状腺癌首选方案。传统经颈白线入路术后颈部切口显露明显,且术后容易产生麻木牵拉感等不适,术后瘢痕增生,更加影响外观,严重影响患者的生活质量。随着手术技术的成熟以及手术器械的完善,甲状腺手术方式的选择也呈现多样化。经胸锁乳突肌肌间入路(sternocleidomastoid intermuscular approach, SMIA)切口位于侧颈部,对颈部解剖结构改变较少,术后切口美观、颈前不适感较轻,且不依赖特殊的手术器械。研究报道的SMIA手术切口内点多选择在胸锁乳突肌胸骨头和锁骨头肌间隙[3-5],本中心的SMIA切口内点选择在胸锁乳突肌锁骨头位置外侧,更加靠外,更加隐蔽。回顾性分析对比传统颈白线入路手术,探究SMIA行单侧甲状腺癌根治术的可行性及安全性,为SMIA的应用和推广提供临床经验。
1 资料与方法
1.1 临床资料
选取2021年1月—2022年8月在同济大学附属东方医院收治的80例单侧甲状腺癌患者。分为SMIA观察组(n=40)和颈白线对照组(n=40)。两组患者基本信息相比,差异没有明显统计学意义(P>0.05),具有可比性,见表1。

表1 观察组和对照组患者基本信息
1.2 纳入和排除标准
纳入标准: 单侧甲状腺结节,术前超声考虑为甲状腺癌或细针穿刺活检考虑甲状腺癌,术后病理明确甲状腺癌;术前检查未见侧颈淋巴结转移;无严重器质性疾病,能耐受全身麻醉手术。
排除标准: 既往颈部手术史、外伤史以及放疗史;需行对侧甲状腺切除或侧颈淋巴结清扫术。
1.3 手术方法
观察组行SMIA,摆体位前标记切口,切口内点选择在胸锁乳突肌锁骨头位置外侧,沿颈纹方向或者沿后外侧方向,延伸4-5 cm(图1A)。采用气管插管全身麻醉,取后仰卧位,头偏向健侧,依次切开皮肤、皮下组织及颈阔肌,分离胸锁乳突肌胸骨头与锁骨头的自然间隙(图1B),显露并游离肩甲舌骨肌,于颈血管鞘前方游离颈前带状肌和甲状腺组织(图1C),超声刀离断甲状腺峡部,将甲状腺上极向外侧牵拉,脱帽法游离切断甲状腺上极及血管,拉钩将甲状腺腺体向内侧牵拉,显露甲状腺外侧和背侧,离断甲状腺中、下静脉,显露喉返神经,保护喉返神经,保留上下甲状旁腺,完整切除甲状腺腺体,清扫患侧中央区淋巴结(图1D),检查离体标本是否含有甲状旁腺组织,术后3个月切口见图1E。

图1 SMIA手术切口及术中照片
对照组行经颈前正中入路,采用气管插管全身麻醉,取仰卧位,取胸骨切迹上方第一条颈纹弧形切口,长约4-5 cm,依次切开皮肤、皮下组织和颈阔肌,打开颈白线,游离甲状腺外被膜,离断甲状腺中、下静脉,显露喉返神经,原位保留下甲状旁腺,离断甲状腺下极和峡部,将甲状腺上极向外侧牵拉,脱帽法游离切断甲状腺上极及血管,显露喉返神经入喉处,保护喉返神经,保护上甲状旁腺,完整切除甲状腺腺体,清扫患侧中央区淋巴结,离体标本检查是否含有甲状旁腺组织。
1.4 统计指标
比较两组患者的年龄、性别、癌灶直径、手术时间、术中出血量、中央组淋巴结清扫数目、术后甲状旁腺激素(parathyroid hormone, PTH)水平、术后2天引流总量、术后声音嘶哑例数、PTH功能低下例数和皮下血肿例数。术后3个月记录患者的切口隐蔽满意度(满分10分),颈部麻木牵拉感满意度(1-10分),切口美观评估采用Vancouver瘢痕评估量表(Vancouver scar scale, VSS)[6],VSS包括瘢痕色泽、血管分布(切口处肤色)、厚度和柔软度,总分15分,评分越高表示疤痕越严重,美观程度越低。
1.5 统计学处理
2 结 果
2.1 两组患者手术相关指标
两组患者的手术时间、术中出血量、中央组淋巴结清扫数目、术后PTH值和术后两天的引流总量比较差异均无统计学意义(P>0.05),见表2。
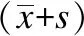
表2 观察组和对照组患者手术相关指标
2.2 两组患者的术后并发症
观察组和对照组患者术后并发症(声音嘶哑、PTH功能低下和皮下血肿)的发生例数对比差异无统计学意义(P>0.05),见表3。

表3 观察组和对照组患者术后并发症情况
2.3 两组患者术后颈部切口情况
观察组和对照组患者术后切口隐蔽满意度、颈部麻木牵拉感和VSS比较差异有统计学意义(P<0.05),见表4。

表4 观察组和对照组患者术后颈部切口情况
3 讨 论
甲状腺癌的发病率近年来呈快速增长的态势[7],其治疗方案首选是手术切除。传统的手术方式多是选择颈前弧形切口,该术式操作简单,容易显露,被广泛接受;但是该术式术后患者容易出现颈前异物感、吞咽牵拉感,且切口瘢痕增生明显,严重地影响患者的生活质量[8-9]。随着腔镜技术的发展,各种入路的腔镜甲状腺手术也应运而生[10]。腔镜甲状腺手术可以做到颈部无痕,能够满足患者对切口美观的要求[11]。但是腔镜甲状腺手术存在一定的学习曲线,且对仪器设备有所要求[12]。经胸乳入路腔镜甲状腺手术需要游离胸骨前皮肤,且要切开颈白线,术后出现胸前和颈部不适的感觉更明显[13]。经口腔入路腔镜甲状腺手术,颏神经损伤可能导致下唇麻木,且切口位于口腔,术后发生感染的概率增加[14]。经腋窝入路腔镜甲状腺手术切口隐蔽且不破坏颈部自然结构,但是由于锁骨的遮挡,中央区淋巴结的清扫范围存在争议[15]。SMIA不依赖特殊的腔镜设备,术者只要具备常规甲状腺切除手术技能就可开展,同样可以做到切口隐蔽、美观,适合临床推广应用。
SMIA概念是韩国学者Kang等[16]在行经腋窝腔镜甲状腺手术时提出的。国内不少医院也陆续开展锁骨上侧颈切口不同入路的甲状腺切除手术。艾志龙等[17]采用胸锁乳突肌前间隙入路行甲状腺切除手术。侧颈切口更多的是采用经胸锁乳突肌胸骨头和锁骨头肌间隙行甲状腺切除手术[3-5]。已报道的该入路内点多选择于胸锁乳突肌胸骨头和锁骨头的间隙,沿颈纹或者饰物走向,这种切口位置隐蔽、易被衣领遮挡。基于对SMIA术式的理解,本中心在SMIA切口位置的选择上做了改良,其内点位置选择在胸锁乳突肌锁骨头位置外侧,沿颈纹方向或者沿后外侧方向,延伸4-5 cm。该切口相比于前者,更靠外侧,更加隐蔽,切口更易于遮挡,术后切口更加美观。
本研究中,SMIA行单侧的甲状腺癌根治术,与颈白线组相比,入组患者的年龄、性别、癌灶直径差异没有明显的统计学意义,SMIA组患者的年龄相对较小,分析原因可能是年轻患者对切口隐蔽的要求较高,对SMIA术式的切口位置更加接受。邬一军等[4]行SMIA的患者病灶大小要求为甲状腺微小癌,本中心SMIA组的手术经验总结下来,只要病灶没有侵犯甲状腺被膜、周围肌肉、气管和喉返神经的迹象,3 cm以内都是安全可行的。两组患者的手术时间、术中出血量、淋巴结清扫数、术后PTH水平和术后引流量等方面差异均无统计学意义,提示SMIA可以达到与传统颈白线手术同等手术根治效果。两组患者的术后并发症比如声音嘶哑、术后甲状旁腺功能低下和皮下血肿比较也无明显统计学意义(P=0.745),证明本中心选用的改良SMIA是一种安全可行的手术方式。两组患者出现的声音嘶哑,均为牵拉或者热蒸汽导致的暂时性喉返神经损伤,术后1个月复查时声音均恢复正常。两组患者分别出现3例甲状旁腺功能减退,均为暂时性甲状旁腺功能损伤,术后监测血钙均正常,没有出现明显的甲状旁腺功能减退症状,未做特殊处理,术后1个月复查PTH均恢复正常。另外,两组患者分别出现1例血肿,均为皮瓣下出血,严密观察,血肿未继续肿大,给予保守治疗后缓解。
对比颈白线组,SMIA组术后患者对切口位置的满意度较高。甲状腺切除术后发生颈前不适、吞咽牵拉感的原因很多,跟瘢痕增生、喉返神经外支与喉上神经的损伤、颈前血管和神经丛损伤等因素有关[18-19]。SMIA选择胸锁乳突肌肌间隙入路,避开了颈前神经丛和颈前血管,基本不破坏颈部自然结构,减少了手术创伤范围,术后患者发生颈部疼痛麻木感明显较少;另外SMIA患者发生因粘连引起的吞咽联动现象明显较少,颈部牵拉感也明显降低。通过比较两组的VSS评分,同样也证实相比于颈白线入路组,SMIA组术后切口瘢痕增生程度明显降低,切口美观程度更好(P=0.013)。
综上所述,本中心施行的SMIA入路甲状腺癌根治术,切口内点位置做了改进,位于胸锁乳突肌锁骨头外侧。相比于传统的经颈前正中入路,在保证手术安全可行、效果彻底的前提下,更好地保证了切口隐蔽,减轻了颈部麻木牵拉不适感,而且达到了切口美观的效果,是非常值得推广和应用的甲状腺癌手术方式。

