黏膜相关淋巴组织结外边缘区淋巴瘤错配修复蛋白和微卫星表型检测的临床意义
王红霞, 江亚军, 陈 军, 李 静, 卢国丰, 杨 荣
(1. 上海健康医学院附属嘉定区中心医院病理科,上海 201800; 2. 上海健康医学院附属嘉定区中心医院血液科,上海 201800)
错配修复(mismatch repair, MMR)蛋白纠正DNA复制时出现的碱基错配,其缺失会引起基因水平的微卫星不稳定(microsatellite instability, MSI)。微卫星插入或突变可能导致对细胞生长和凋亡起重要调节功能的基因失活,进而促进肿瘤的发生发展[1]。目前MMR蛋白与微卫星表型检测在结直肠癌中应用较多,给患者提供治疗和预后信息,但在惰性淋巴瘤中的研究较少。本研究旨在探索黏膜相关淋巴组织结外边缘区(extranodal marginal zone of mucosa-associated lymphoid tissue, MALT)淋巴瘤中MMR蛋白表达和微卫星表型检测的临床意义。
1 资料与方法
1.1 一般资料
收集2011年7月—2021年5月于上海健康医学院附属嘉定区中心医院病理科存档的40例MALT淋巴瘤作实验组,男20例,女20例;年龄41-87岁,中位年龄69.5岁,发病部位包括15例胃,3例肠,3例眼睑,2例涎腺,1例甲状腺,睾丸及附睾各1例,其他黏膜及软组织14例。收集同期良性淋巴组织增生20例作对照组,男11例,女9例,年龄35-81岁,中位年龄59岁,8例肠,6例胃,咽扁桃体环3例,皮肤1例,软组织1例,脾脏1例。病理诊断根据2017版造血与淋巴组织肿瘤WHO分类标准进行复核诊断。本研究实验组的诊断主要依据典型的组织学形态如中心样细胞,单核样B或小淋巴细胞单克隆性增生、淋巴上皮病变、滤泡植入及免疫表型的排他性诊断,部分病例经上级医院会诊行Ig基因重排检测。
1.2 方法
1.2.1 免疫组化法 应用EnVision快捷两步法检测两组MMR蛋白的表达,MLH1、MSH2、MSH6、PMS2鼠抗人单克隆抗体购自福州迈新生物技术开发有限公司,4种MMR蛋白均定位于细胞核,着棕黄色。
1.2.2 免疫组化结果判读 参考文献[2],按照染色强度计为3种结果: (-),MMR蛋白缺失;(+-++),MMR蛋白强弱不等阳性;(+++),MMR蛋白强阳性。按照4种MMR蛋白表达结果分为3种模式: Ⅰ型任意1个MMR蛋白的缺失;Ⅱ型任意1个MMR蛋白呈强弱不等的阳性;Ⅲ型MMR蛋白均质强阳性。按照淋巴滤泡内MMR蛋白的免疫形态分为2型: A型存在淋巴滤泡内MMR蛋白斑驳阳性;B型淋巴滤泡内MMR蛋白强阳性。淋巴滤泡的定位参考CD21的免疫形态,肿瘤性淋巴滤泡植入的判断参考丁向东等[3]的研究,反应性增生型滤泡树突网完整,周界清晰,网格规则无破坏;肿瘤型滤泡树突网有不同程度的破坏,周界不清,网格破碎。
1.2.3 多重荧光PCR-毛细管电泳法 MSI检测试剂盒购于桐树基因,检测位点为BAT25、BAT26、D5S346、D2S123、D17S250。在石蜡包埋组织的肿瘤和瘤旁组织分别提取DNA,然后进行PCR扩增,毛细管电泳测扩增产物,检测实验组中微卫星表型,具体实验流程参考试剂说明书。
1.2.4 微卫星检测结果判读 在5个检测位点中: (1) 2个或2个以上位点有改变确定为高频率MSI(microsatellite instability-high, MSI-H);(2) 有1个位点改变确定为低频率MSI(microsatellite instability-low, MSI-L);(3) 没有改变则称为微卫星稳定(microsatellite stability, MSS)。Bat-25和Bat-26荧光标记TAMRA黑色,D17S250和D5S346荧光标记FAM蓝色,D2S123荧光标记HEX绿色。
1.3 统计学处理
采用SPSS 17.0软件进行统计学分析,采用四格表χ2检验和行×列χ2检验分别比较率和构成比差异,采用McNemar配对χ2检验比较两种实验方法检测结果的差异。检验水准α取0.05,P<0.05表示差异有统计学意义。
2 结 果
2.1 MMR蛋白在两组淋巴滤泡外的表达差异
4个MMR蛋白在实验组表达构成比差异有统计学意义(χ2=25.92,P<0.05),与MLH1[0(-),18(+-++),22(+++)],MSH2[0(-),24(+-++),16(+++)],PMS2[1(-),18(+-++),21(+++)]相比,MSH6[3(-),32(+-++),5(+++)]在实验组缺失率[7.5%(-)]和强弱不等表达率[80%(+-++)]最高,差异趋势最显著。MMR蛋白在实验组有3例(7.5%)部分缺失,2例为MSH6缺失,1例为MSH6和PMS2共同缺失;在对照组有1例PMS2缺失5%(1/20),两组间MMR蛋白缺失率的差异未见统计学意义(P>0.05)。实验组错配修复蛋白表达模式,Ⅰ型3例(7.5%),Ⅱ型32例(80%),Ⅲ型5例(12.5%);对照组中Ⅰ型1例(5%),Ⅱ型19例(95%),Ⅲ型0例(0%)。两组间错配修复蛋白表达模式构成比差异未见统计学意义(P>0.05),Ⅱ型表达模式在实验组(80%)和对照组(95%)均易见。见图1A-图1D。
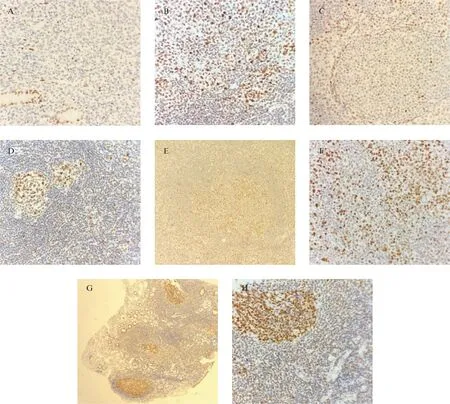
图1 MSH6在两组的表达模式及在两组淋巴滤泡内的免疫形态差异
2.2 MMR蛋白在两组淋巴滤泡内的表达差异
MMR蛋白在两组淋巴滤泡内的免疫形态如下: MLH1,45%A型+55%B型、MSH2,60%A型+40%B型、MSH6,87.5%A型+12.5%B型、PMS2,47.5%A型+52.5%B型;对照组均为100%B型,两组间淋巴滤泡内MMR蛋白免疫形态差异均见统计学意义(P<0.05)。实验组内与MLH1(45%),MSH2(60%),PMS2(47.5%)比较,MSH6(87.5%)的A型占比最高,差异具统计学意义(P<0.05)。MSH6在87.5%实验组存在淋巴滤泡内斑驳阳性(A型),对照组未见此现象(0%),借助CD21定位淋巴滤泡,有助于判断肿瘤性淋巴滤泡。见表1、图1E-图1H。
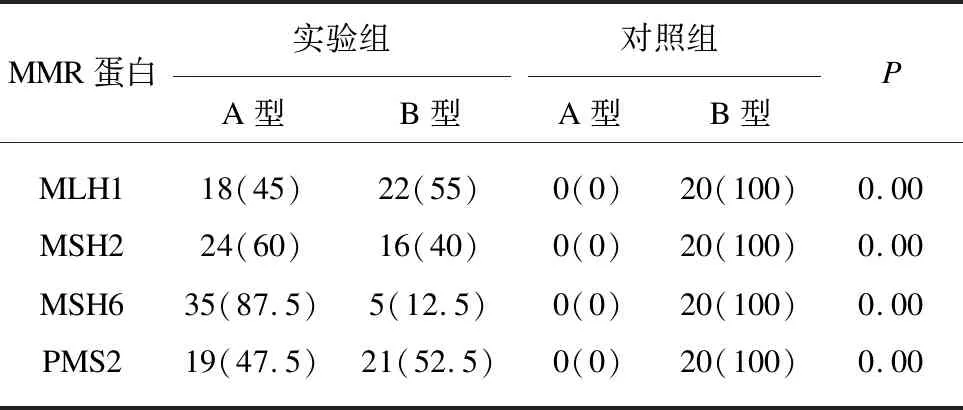
表1 MMR蛋白在两组淋巴滤泡内的免疫形态差异
2.3 微卫星表型与MMR蛋白检测结果分析
40例MALT淋巴瘤中,35例(87.5%)检测结果为微卫星稳定(MSS),1例(2.5%)为MSI-L,4例(10%)为MSI-H。1例MSI-L为D2S123位点不相同;4例MSI-H包括3例D5S346和D2S123位点不相同,1例Bat-25和Bat-26位点不相同。5例MSI中有2例MSI-H为MSH6缺失,余3例MSI未出现MMR蛋白缺失。35例MSS中有1例为MSH6和PMS2共同缺失,余34例MSS未出现MMR蛋白缺失。见表2、图2。
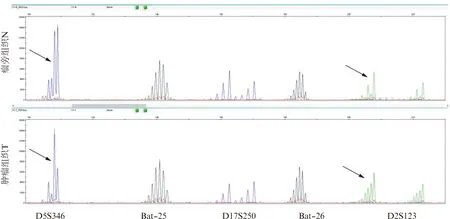
图2 MSI-H,在肿瘤和瘤旁组织D5S346和D2S123位点不同(箭头)
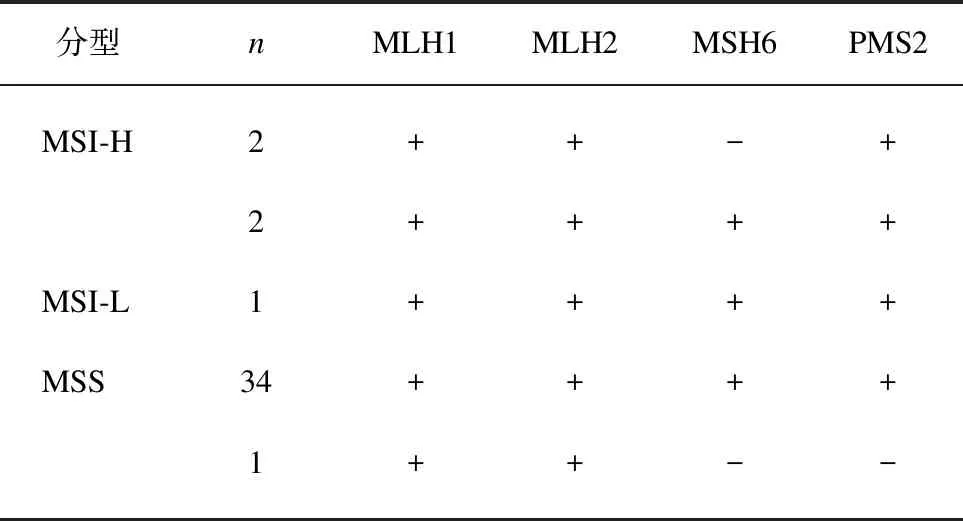
表2 微卫星状态与MMR蛋白检测结果的分析
参考黎相照等[4]的研究结果,将MSI-H或MMR蛋白表达缺失计作阳性检测结果,PCR-毛细管电泳法检测的MSI-H率(10%,4/40)高于免疫组化检测MMR缺失的检出率(7.5%,3/40),但配对χ2检验两种方法检测结果差异未见统计学意义(P>0.05),见表3。PCR-毛细管电泳法检测微卫星状态和免疫组化检测MMR蛋白的检出率一致性达到92.5%(37/40),包括34例MSS/MMR蛋白未缺失,2例MSI-H/MMR蛋白缺失,1例MSH-L/MMR蛋白未缺失;不一致率达7.5%(3/40),包括2例MSI-H(MMR蛋白未缺失),1例MSS(MSH6和PMS2蛋白缺失)。
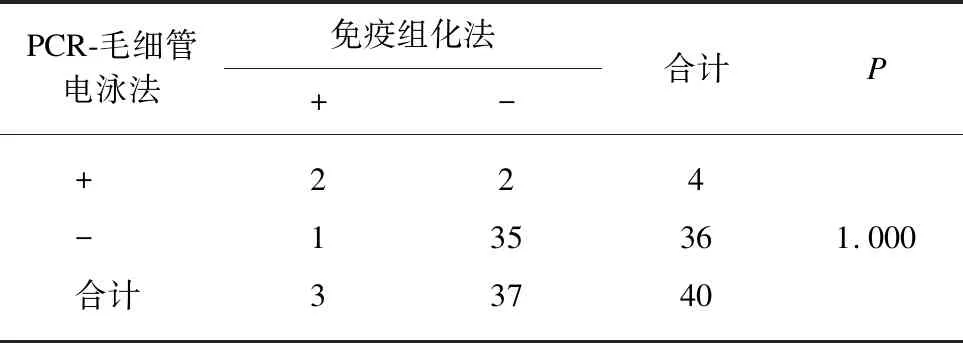
表3 PCR-毛细管电泳法和免疫组化法检测结果分析
3 讨 论
MLH1、MSH2、MSH6、PMS2是4种重要的错配修复蛋白,MSH2和MSH6形成二聚体识别DNA的错配,MLH1和PMS2形成二聚体修复错配的碱基[5]。研究报道结直肠癌[6]、乳腺癌[7-8]、子宫内膜样癌[9]、甲状腺癌[10]等实体肿瘤均有低频率的MMR蛋白缺失,其在淋巴瘤中的研究较少。MSI是因DNA错配修复系统缺陷而引起的微卫星片段出现碱基对插入或丢失的现象,参与部分肿瘤的发生发展。MSI-H或MMR蛋白缺失是2017年被FDA批准适用于多种恶性肿瘤检测的生物标志物,这部分患者不仅对免疫治疗具有良好的反应,还对化疗具有增敏反应,对评估预后亦有一定的临床价值[6-11]。MALT淋巴瘤属于惰性淋巴瘤,治疗包括观察等待、放化疗、免疫治疗等,但约20%-25%MALT淋巴瘤远处浸润,2%-15%发生骨髓累及,少数可转化为侵袭性淋巴瘤或继发第二原发恶性肿瘤,对于复发/难治性患者尚未达成共识[12]。因此研究MALT淋巴瘤中MMR蛋白和微卫星状态可能具有一定的临床意义。
罗春英等[13]研究发现,在42例B细胞非霍奇金恶性淋巴瘤中,MSH2和MLH1的蛋白缺失率分别为33.33%(13/42),38.10%(16/42)。Degroote等[2]研究报道,18%(5/28)的胃MALT淋巴瘤检出了MSI,5例MSI均有MSH6蛋白缺失,1例MSI-H显示了弥漫性大B细胞淋巴瘤转化特征,因而认为MMR蛋白缺失可能参与了胃MALT淋巴瘤的发生发展。本研究MALT淋巴瘤MMR蛋白的缺失率为7.5%(3/40),2例MSH6缺失,1例MSH6和PMS2共同缺失,其低频缺失的临床意义与在结直肠癌中是否一致呢?有研究揭示MSH6蛋白可通过维持基因组稳定性来保护B淋巴细胞免受肿瘤转化,而人类MMR蛋白缺失易患结肠和造血系统恶性肿瘤,小鼠MSH6缺失主要导致B细胞淋巴瘤[14]。一项关于MSI-H的实体瘤大样本(1 057例)研究发现MSH6基因突变最常见(25.7%),且具有组织学特异性,并与肿瘤突变负荷相关[15]。上述研究提示与MLH1、MSH2、PMS2相比,MSH6可能更密切地参与淋巴瘤的发生发展、MSI和肿瘤突变负荷的调控。MMR蛋白在MALT淋巴瘤低频缺失,发挥相对稳定的错配修复作用,可能源于如下两个原因: (1) MALT淋巴瘤不同于一般的实体瘤,除外内源性的DNA损伤和基因突变,发生在体细胞超突变和抗体类别转换过程中产生的dU∶dG错配是需要MMR蛋白来纠正的,这对于淋巴细胞的发育和成熟是必要的。(2) 从生物学行为层面分析,MALT淋巴瘤属于惰性淋巴瘤,细胞成熟程度及其功能更接近于其起源细胞,低频率的MMR蛋白缺失有利于保证其正常的修复功能。
MMR蛋白缺失和MSI检测在结直肠癌中应用较多,这部分患者有独特的临床病理特征,预后优于MMR蛋白未缺失和MSS患者,对化疗更敏感[4,11,16]。黎相照等[4]应用免疫组化和PCR-毛细管电泳法检测结直肠癌组织中MMR蛋白缺失和MSI的一致性为98.7%。有关淋巴造血系统肿瘤微卫星状态的研究较少[16-17],在20例成人T细胞白血病/淋巴瘤中MSI有4例(20%)、92例弥漫性大B细胞淋巴瘤中MSI有12例(13.1%,3例为MSI-H,9例为MSI-L)、1 394例急性髓系白血病中未检测到MSI(0%)。本研究40例MALT淋巴瘤中检测到5例MSI(4例MSI-H,1例MSI-L)。将MSI-H和MMR蛋白缺失判作阳性,MSI-H表型检出率为10%(4/40),MMR蛋白缺失率为7.5%(3/40),两种方法检测结果的一致性达92.5%(37/40),略低于黎相照等[4]在结直肠癌中98.7%的一致性研究结果。MSI-H还可能与MALT淋巴瘤细胞的侵袭性生物学行为相关。Degroote等[2]的研究中提到1例胃MSI-H的MALT淋巴瘤患者呈现弥漫性大B细胞淋巴瘤转化的特征。笔者认为,检测MALT淋巴瘤MMR蛋白缺失和MSI在指导复发难治的患者或发生侵袭性淋巴瘤转化的患者选择免疫治疗方案、预测侵袭性淋巴瘤转化风险等方面可能具有潜在的临床意义,有待进一步研究证实。
本研究还观察到一个有趣的现象: MSH6在实验组淋巴滤泡中的表达模式不同于对照组。MSH6在实验组表达与MLH1、MSH2、PMS2不同,缺失率和强弱不等表达率最高,笔者选择性观察MSH6在两组的免疫形态差异。MSH6在两组淋巴滤泡内表达分为两型: A型,淋巴滤泡内见错配修复蛋白斑驳阳性;B型,淋巴滤泡内见错配修复蛋白强阳性。实验组A型35例(87.5%),B型5例(12.5%);对照组A型0例(0%),B型20例(100%),两组间MSH6免疫形态比较差异有统计学意义。淋巴结及获得性淋巴组织的生发中心是B淋巴细胞输出的场所,细胞增殖活性强,DNA复制频率高,为了保证DNA复制的保真性、稳定性,配套的错配修复系统功能随之增强。这就解释了对照组生发中心的淋巴细胞MMR蛋白均质强阳性的现象。当淋巴滤泡边缘区来源的细胞发生瘤变时,肿瘤细胞逐步往生发中心侵袭,发生了滤泡植入。强弱不等阳性或阴性的肿瘤细胞植入正常淋巴滤泡生发中心时,免疫形态则表现为残余正常生发中心细胞强阳性,植入肿瘤细胞强弱不等阳性或阴性,最终呈现为实验组淋巴滤泡内存在斑驳阳性模式。MSH6在肿瘤性淋巴滤泡内斑驳阳性的免疫形态很好地解释了MALT淋巴瘤的滤泡植入过程,反映了肿瘤侵犯的现象,有助于良恶性淋巴滤泡的鉴别。
综上所述,虽然MALT淋巴瘤仅检测到低频率的MSI-H表型和MMR蛋白缺失,但在指导复发难治的患者或发生侵袭性淋巴瘤转化的患者选择免疫治疗方案、预测侵袭性淋巴瘤转化风险等方面可能具有潜在的临床意义。MSH6在MALT淋巴瘤的淋巴滤泡内存在高频斑驳阳性的免疫形态,可辅助鉴别肿瘤性淋巴滤泡。

