Lichtenstein 修补术对睾丸血供及生精功能的影响
仵永泉,朱世清,邓俊德,卢满棠
(1.东莞三局医院,广东东莞 523728;2.广东医科大学附属第三医院(佛山市顺德区龙江医院)普通外科,广东佛山 528318)
腹股沟疝是常见病、多发病,Lichtenstein 修补术(LHR)和腹腔镜完全腹膜外修补术(TEP)是治疗腹股沟疝最常用的手术方式。青年男性是腹股沟疝的高发人群,LHR 和TEP 手术对睾丸血供及生精功能是否有影响一直是疝外科最关注的问题之一,睾丸动脉阻力指数(RI)是反映睾丸血供的重要指标,而精液分析可以直接反应男性的睾丸生精功能。为了解这两种术式对RI 及睾丸生精功能的影响,本文对92 例单侧腹股沟疝的男性患者进行了观察,结果报道如下。
1 资料和方法
1.1 病例与分组
按以下纳入及排除标准在就诊的腹股沟疝患者中收集病例,纳入标准:年龄18~55 岁的单侧腹股沟疝男性患者。排除标准:(1)嵌顿疝或复发疝患者;(2)美国麻醉医师协会(ASA)分级≥Ⅲ级者;(3)有睾丸感染、睾丸扭转、隐睾等既往病史者;(4)有腹股沟、阴囊、睾丸或前列腺手术史者;(5)有盆腔放疗、糖尿病者;(6)既往确诊有生育、勃起障碍或(其他)性功能问题者;(7)有可能影响生殖内分泌药物的使用史者。2018 年1 月至2020 年6 月共268 例患者行腹股沟疝手术,其中176 例因不符合纳入标准或者符合排除标准或者不愿意参加临床研究而排除在外,符合纳入及排除标准的92 例根据个人意愿分入Lichtenstein修补组(LHR 组)和腹腔镜完全腹膜外修补术组(TEP组),其中10 例未按照要求完成术后随访,82 例完成所有临床随访,LHR 组40 例,TEP 组42 例。两组的基线情况差异无统计学意义,见表1。

表1 两组患者基线情况的比较
1.2 方法
1.2.1 术前准备 术前签署手术及临床研究同意书,告知相关风险。
1.2.2 手术方法(1)LHR 组:沿腹股沟韧带上方2 cm 处做一斜形切口,长约5 cm,显露并切开腹外斜肌键膜,游离精索,显露并游离或横断疝囊,疝囊高位结扎,于精索后方放置补片,缝合固定,缝合提睾肌、腹外斜肌腱膜及皮肤、皮下组织。(2)TEP 组:以脐部下缘行1 cm 切口,置入10 mm 套管针,建立气腹,于观察孔与耻骨联合中线上下1/3 处出置入5 mm 套管,显露并逐渐扩大腹膜前间隙,游离或者横断疝囊,精索腹壁化约8 cm,放置10 cm×15 cm 补片(善释,北京天助畅运医疗技术股份有限公司),补片不常规固定,如果为巨大疝、复合疝则使用纤维蛋白胶(康派特医用胶,北京康派特医疗器械有限公司)固定,完善止血后退镜,缝合切口。
1.2.3 检测指标(1)精液常规检查:按照我院检验科精液检验常规进行精液标本的采集、运输,采用西班牙SCA 全自动精液分析系统检测精子密度及精子总活力。(2)阴囊多普勒超声检查:使用飞利浦EPIQ5 彩色超声多普勒,睾丸体积测定使用7.5 mHz相控阵线圈显示睾丸横断面及纵断面扫描,分别测量睾丸的横径D1、长径D2 和前后径D3,由公式睾丸体积V=0.52D1×D2×D3,计算睾丸体积。将彩色多普勒调整至100 kHz,脉冲重复频率调整至1 mHz,显示睾丸动脉,测定睾丸动脉收缩期峰值速度(PSV)和舒张末期速度(EDV),计算睾丸动脉阻力指数(RI),RI=(PSV-EDV)/PSV。
1.2.4 术后处理及随访 术后患者按照常规处理,术后7 d 及术后6 月门诊复诊,完成精液分析、多普勒超声检查。
1.3 统计学处理
2 结果
LHR 组和TEP 组82 例患者术前患侧与正常侧的RI 或睾丸体积差异无统计学意义(P>0.05),见表2。除术前及术后7 d TEP 组的RI 差异有统计学意义(P<0.05)外,睾丸体积、精子密度、精子活力在术前、术后以及LHR、TEP 两组间的比较差异均无统计学意义(P>0.05),见表3。
表2 术前患侧和正常侧RI 或睾丸体积的情况比较 ()

表2 术前患侧和正常侧RI 或睾丸体积的情况比较 ()
两组各项比较:P>0.05
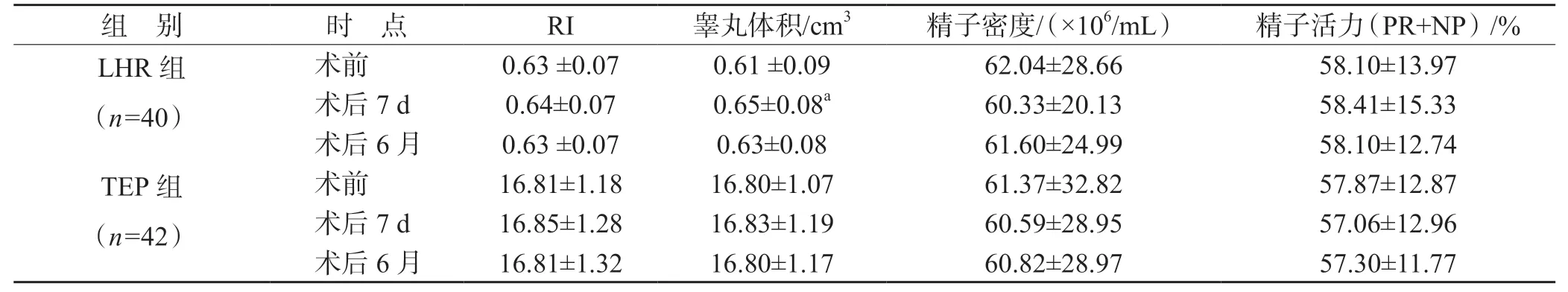
表3 术前、术后患侧RI、睾丸体积、精子密度、精子活力变化
3 讨论
聚丙烯补片由Usher 于1963 年首次引入腹股沟疝手术,腹腔镜腹股沟疝修补术最早由Ger 等在1982年提出,1984 年Lichtenstein 提出无张力修补的理念,根据腹股沟疝国际诊疗指南腹股沟疝手术的首选是使用补片的修补技术[1]。补片的引入使腹股沟疝手术的复发率显著降低,但也导致了新的担忧。众所周知,补片置入后会收缩,收缩幅度可达60%,补片的置入还导致纤维组织增生,可能导致精索及睾丸动静脉的受压,甚至侵蚀精索、输精管。
Yavetz 等[2]报道了8 500 名不育男性中6.65%有腹股沟疝手术史;Shin 等[3]也报道了14 例腹股沟疝手术导致的输精管阻塞病例,13 例使用了补片,2 例为腹腔镜手术,10 例为开放手术,术中探查发现输精管阻塞,输精管被补片包裹,甚至消失,部分患者睾丸萎缩。但Silber 等[4]对333 例成年男性的精液进行分析发现,有过腹股沟疝修补术的男性,其精子质量并不比没有该手术史的男性低。最近的一个大型基于登记的研究认为腹股沟疝手术不影响精液参数、睾丸体积、生殖内分泌激素水平[5]。也有大量的动物实验发现补片的植入可导致输精管扩张、梗阻,管壁黏膜萎缩,并同时存在睾丸动脉灌注减低、睾丸温度降低、精子生成受抑制、细胞凋亡等改变[6]。Lichtenstein 疝修补术需要解剖精索,游离疝囊,此过程可能损伤输精管、精索血管,而补片的置入导致纤维包裹,有可能导致精索、精索血管甚至输精管的粘连、阻塞,影响睾丸的血供。而TEP 手术中所置入的补片和精索、输精管直接接触,而随后的纤维包裹也可能影响睾丸的血供和输精管的通畅。这些都被Shin 等[3]的报道所证实。
但临床研究大都未能重现动物实验的结果[7-11]。Lichtenstein 疝修补术和腹腔镜手术的比较,大部分研究认为Lichtenstein 疝修补术比腹腔镜手术对睾丸的负面影响更大[12-14],开放手术后睾丸血供降低更多[13-14],抗精子抗体升高更多[12-13],甚至FSH、LH 显著升高[14-15]。但也有研究发现TEP 手术更容易导致睾丸萎缩和睾酮的降低[16]。反映睾丸血供的最佳指标是RI,RI 和精子密度呈负相关,RI 越高,精子密度越低。本文纳入的82 例患者均为单侧腹股沟疝,结果发现术前患侧和正常侧的RI 和睾丸体积差异无统计学意义(P>0.05),提示普通的腹股沟疝并不会显著损害睾丸血供。本文比较了术前、术后7 d、术后6 月RI、睾丸体积、精液分析的差异,结果发现只有术后7 d 时RI 高于术前,而术后6 月则恢复至术前水平,而不同手术方式对RI 的影响差异无统计学意义(P>0.05)。这与Aydede 等[17]的研究结果基本一致。考虑早期RI 增加是由于手术创伤及炎症刺激所致,随着创伤及炎症刺激的消退,睾丸血供得以恢复致术前的水平。患者的精液质量和其生育能力直接相关,最能够反映精液质量的指标是精子密度和精子活力,而睾丸血供异常可能导致睾丸肿胀进而发生萎缩。腹股沟疝手术中对睾丸动脉的损伤如电凝、结扎、压迫可以导致睾丸萎缩,而对精索静脉的损伤如电凝、血栓形成也可以导致睾丸萎缩。本文未观察到患者术前、术后睾丸体积的明显变化,两种手术方式对睾丸体积的影响差异也无统计学意义(P>0.05)。
导致精液分析异常的另一个因素是输精管损伤,双侧输精管损伤、梗阻可以导致无精子症,而单侧输精管梗阻或者双侧不完全梗阻可以导致少精子症。既往大部分研究均认为腹股沟疝手术对精液分析参数无显著影响[18],但也有研究发现轻质补片的使用降低了精子的活力[19],但meta 分析认为VyproII 网片(一种轻质补片)不增加了睾丸萎缩的发生率[20]。本文观察到术后任何时候睾丸体积及精液分析均无显著改变,不同的手术方式也不影响睾丸体积及精液分析结果。由此可见,腹股沟管疝手术并不影响患者生殖功能。尽管如此,但手术中仍应避免可到影响睾丸功能的因素,比如Lichtenstein 修补术时要注意缝合修补提睾肌,保护精索结构的完整,保护睾丸的侧支血管,避免在外环口以下解剖、结扎、止血,防止破坏睾丸血供;内环口重建不宜过紧,避免影响睾丸静脉回流。
综上所述,Lichtenstein 修补术短期内对睾丸血供及睾丸生精功能没有影响,但本文为非随机对照研究,没有采用盲法,样本量也有限,结论有待设计更为合理的随机对照双盲研究加以验证。

