中颅窝脑膜瘤瘤周引流静脉保护对术后记忆力及执行力的影响
易 垒,张宗平,谭 鑫,冯海滨,叶 锋,吴小花,沈晓丹,陈冬花,黎晓燕,黄 敏
(广东省农垦中心医院神经外科,广东湛江 524002)
中颅窝脑膜瘤为肿瘤基底部主体位于中颅窝的脑膜瘤,其发病率较低,临床手术治疗的原则是将肿瘤及其附着的硬膜及受侵犯的颅骨一并切除[1]。认知功能损伤是脑肿瘤进展过程中的常见并发症,不同部位的脑肿瘤会导致不同认知损害,中颅窝脑膜瘤常影响额叶、颞叶,引起患者注意力减退、信息加工速度及记忆力下降[2]。颅脑手术会导致认知功能的改变,操作不当引起脑组织或神经损害可能增加术后认知功能障碍发生风险[3]。脑膜瘤组织通过蛛网膜、蛛网膜下腔、软脑膜和大脑皮质与脑白质分离,构成瘤-脑界面,瘤周引流静脉穿行其中,手术中常因分离、电凝、牵拉肿瘤而损伤,造成不同程度的手术并发症。随着对手术并发症的重视和影像技术的不断发展,目前在手术前和手术中更加重视引流静脉的保护[4]。本文在传统总体认知功能评估(MoCA)基础上,联合运用记忆与执行筛查量表(MES),对中颅窝脑膜瘤患者49 例的临床资料进行分析,旨在了解中颅窝脑膜瘤瘤周引流静脉保护与术后记忆力、执行力改变的关系。
1 资料和方法
1.1 病例与分组
(1)肿瘤组:选择2018 年3 月至2021 年7 月在广东省农垦中心医院神经外科行显微手术治疗的中颅窝脑膜瘤患者49 例(肿瘤组),均符合以下入选标准:①年龄>18 岁;②既往无颅内肿瘤病变或其他神经系统疾病;③经影像学和病理学诊断确认为中颅窝脑膜瘤;④均行显微手术治疗,有可靠手术记录。(2)对照组:选择47 例健康志愿者,经年龄、性别、教育程度匹配后纳入本研究,其中男20 例,女27 例;平均年龄(51.5±11.3)岁;平均教育持续时间(10.5±1.3)a,无任何临床症状。49 例中颅窝脑膜瘤患者中,男23 例,女26 例;平均年龄(50.7±11.4)岁;平均教育持续时间(9.4±2.1)a;头痛30 例,癫痫发作19 例,视力下降5例,精神症状3 例。肿瘤组中,术中瘤周引流静脉保护完好的患者40 例纳入静脉保护组,简称保护组;术中因各种原因造成瘤周引流静脉损伤的患者9 例纳入静脉损伤组,简称损伤组。本研究经广东省农垦中心医院伦理委员会批准,所有参与者均签署知情同意书。
1.2 方法
1.2.1 总体认知功能评估 所有受试者均采用蒙特利尔认知评估量表(Montreal cognitive assessment version,MoCA)[5]进行评估。MoCA 包括视空间与执行能力、命名、注意、语言、抽象、记忆、定向在内的7 种认知功能区域,总分为30 分,总分<26 分为认知障碍;如果受教育年限≤12 a 则加1 分。肿瘤组在术前进行MoCA 评估。
1.2.2 记忆力、执行力检测 肿瘤组采用记忆与执行筛查量表(memory and executive screening,MES)[6]进行评估。MSE 总分100 分,记忆部分(MES-M)总分50 分,执行部分(MES-E)总分50 分。(1)记忆部分(MES-M):对1 个有10 个要点的句子进行5 次回忆,前3 次为学习后即刻回忆(总分30 分),第4 次为间隔1 min 回忆(总分10 分),第5 次为间隔5 min 回忆(总分10 分)。(2)执行部分(MES-E):流畅性(列举“厨房里有的东西”)(总分10 分)、矛盾刺激测验(总分10 分)、手指结构测验(总分20 分)、敲-不敲测验(总分10 分)。
1.2.3 术前及术后瘤周水肿评估 所有患者根据CT/MRI 影像,使用多田公式[7]计算脑膜瘤瘤周水肿体积(Meningiomas Peritumoral Edema,MPE)。
1.2.4 手术方法 肿瘤组的49 例患者均行标准额颞开颅,切开硬脑膜后在显微镜下行显微外科手术切除脑膜瘤。
1.3 统计学处理
应用SPSS 22.0 软件进行统计学处理。不符合正态分布的计量资料以M(P25,P75)表示。单因素分析使用非参数检验,两独立样本采用Wilcoxon 秩和检验,多独立样本采用Kruskal-Wallis 秩和检验。P<0.05为差异具有统计学意义。
2 结果
对照组和肿瘤组患者使用MoCA 进行神经心理认知评估的应答率相同,随访过程中无变异退出患者。
2.1 对照组和肿瘤组MoCA 总分的比较
对照组MoCA 总分为28.0(27.0,29.0)分,肿瘤组MoCA 总分为22.0(20.0,23.25)分,两组MoCA 总分分布差异有统计学意义(Z=8.39,P<0.01),见表1。
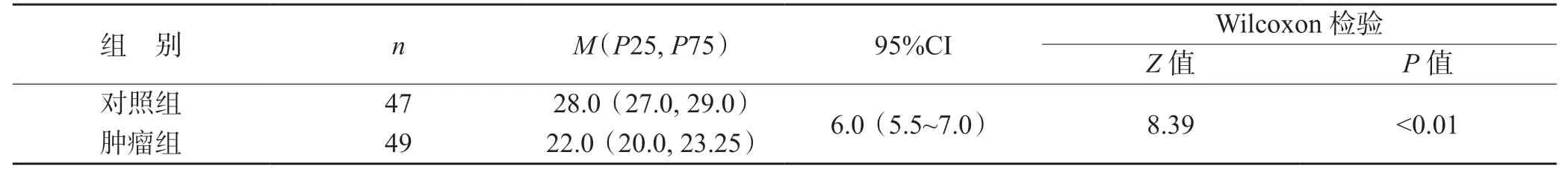
表1 对照组与肿瘤组蒙特利尔认知评估量表MoCA 总分的比较 M(P25,P75)
2.2 保护组和损伤组患者手术前后的MES-M、MES-E评分和MPE 指标的比较
术前,保护组和损伤组MES-M、MES-E 评分和MPE 指标差异均无统计学意义(P>0.05);术后5 d,两组MES-M、MES-E 评分差异有统计学意义(均P<0.05);术后30 d,两组MES-M、MES-E 评分和MPE指标差异有统计学意义(均P<0.05),见表2。
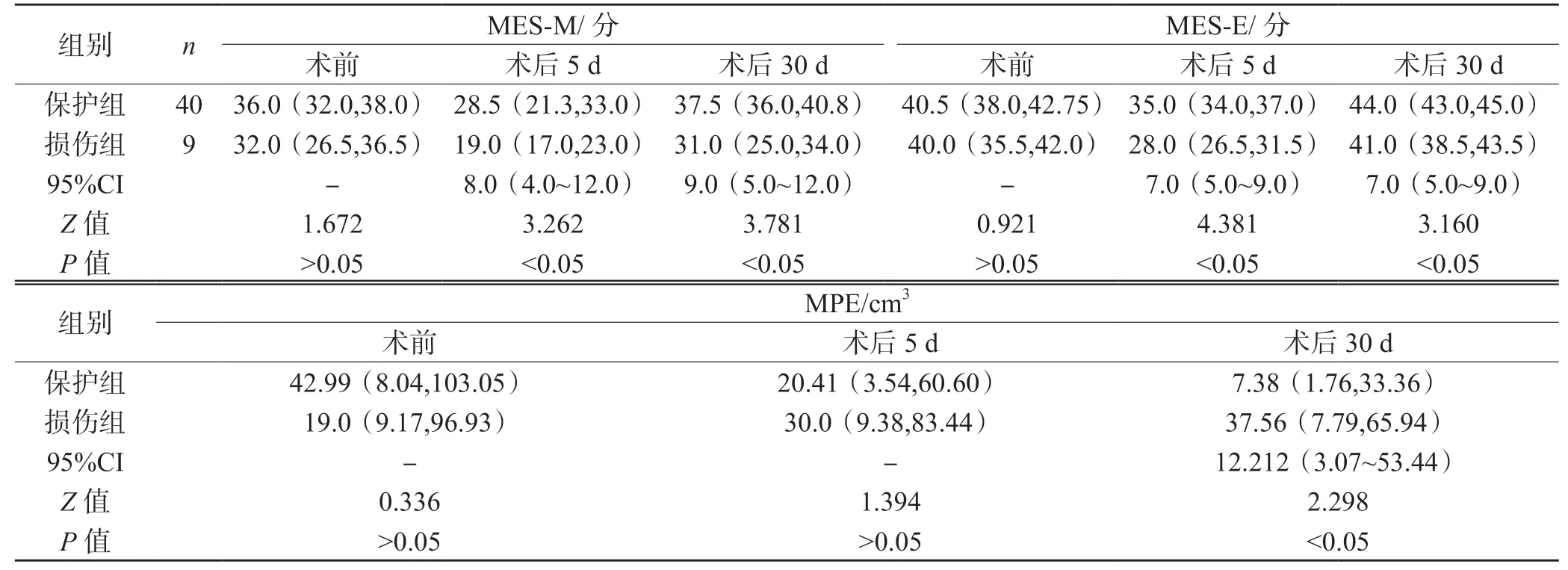
表2 保护组和静脉损伤组患者手术前后的MES-M、MES-E 评分和影像学指标的比较 M(P25,P75)
40 例瘤周引流静脉保护患者手术前后MES-M 评分总体分布差异有统计学意义(H=50.449,P<0.01),其中术前与术后5 d、术后5 d 与术后30 d、术前与术后30 d 差异均有统计学意义(P<0.01)。保护组患者手术前后MES-E 评分总体分布差异有统计学意义(H=84.381,P<0.01),其中术前与术后5 d、术后5 d与术后30 d、术前与术后30 d 差异均有统计学意义(P<0.01)。保护组患者手术前后MPE 指标总体分布差异有统计学意义(H=12.783,P<0.01),其中术前与术后30 d 差异有统计学意义(P<0.01)。而9 例瘤周引流静脉损伤患者手术前后MES-M、MES-E 评分和MPE 指标总体分布差异无统计学意义(均P>0.05)。
3 讨论
脑膜瘤瘤周水肿的发生率在60%左右[8]。中颅窝脑膜瘤可压迫邻近区域引流静脉及静脉窦,造成血管回流阻力增加以及血管内压力增高,毛细血管通透性增高,血液中蛋白质等大分子物质透过毛细血管渗入细胞外间隙,引起较为明显的瘤周水肿。软脑膜和蛛网膜的连续性因肿瘤浸润受损,使肿瘤产生的致水肿物质经高渗透性的血管渗入瘤周正常的脑组织,形成水肿[9]。脑膜瘤瘤周水肿引起颅内压增高,脑血流量下降,脑灌注压降低,脑组织缺血缺氧,神经元代谢障碍,神经递质合成和释放减少,人脑对外界各种信息编码、分析、整合能力下降,导致神经认知功能障碍的发生[10]。Liouta 等[11]发现,颅内脑膜瘤患者可出现神经认知功能障碍,随着肿瘤体积的增大,认知功能障碍逐渐加重。本文肿瘤组患者MoCA 总分与对照组相比明显减少(P<0.01),说明中颅窝脑膜瘤患者存在认知功能障碍,同前述研究结果基本一致。
记忆是编码、储存和提取信息的复杂过程,分为即刻、短时和长时记忆[12]。执行能力是从事行为的能力,神经基础位于额叶[13]:外侧前额叶皮质负责行为的认知部分;腹内侧前额叶皮质负责界定目标、调整行为。我们既往的研究[14]利用MoCA 量表评估了大脑中浅静脉区域脑膜瘤对认知功能的影响,但MoCA量表主要用于总体认知功能的评估。记忆与执行筛查量表(MES)仅评估记忆和执行认知领域,因此本文采用MES 量表测试中颅窝脑膜瘤患者的记忆力和执行力。
中颅窝脑膜瘤瘤周引流静脉常穿行于“瘤-脑界面”,手术中常因分离、电凝、牵拉肿瘤而损伤瘤周引流静脉,增加术后认知功能障碍发生风险[1]。本文发现:中颅窝脑膜瘤患者术后5 d,保护组和损伤组MES-M、MES-E 评分差异有统计学意义(P<0.05);术后30 d,两组MES-M 评分、MES-E 评分和MPE 的差异均有统计学意义(P<0.05),与上述文献结论相符。可以解释为手术中瘤周引流静脉损伤可导致静脉性淤血,静脉淤血脑组织产生梗死区域并出现血脑屏障的破坏和血管源性脑水肿,通过细胞凋亡、氧自由基攻击、水通道蛋白高表达等方式造成神经细胞坏死,同时由于肿瘤切除后瘤周脑组织创面创伤性水肿,局部压迫作用使水肿区域微动静脉及毛细血管血液循环受阻,脑缺血、缺氧、水肿进一步加重,吻合静脉未能起到有效代偿,脑神经细胞凋亡、坏死增加。神经细胞坏死区域最终形成脑软化灶[15],脑软化灶使大脑皮层及皮层下结构联系异常,神经纤维传导速度下降,导致记忆力、执行力受损。
Liouta 等[11]研究表明,手术可以改善脑膜瘤患者的神经认知功能障碍。本文发现:40 例瘤周引流静脉保护患者术前与术后30 d MES-M、MES-E 评分和MPE 指标总体分布差异有统计学意义(均P<0.01);术后30 d MES-M、MES-E 评分较术前增加(P<0.01),MPE 较术前减小(P<0.01),与上述文献结论相符。良好的显微外科技术和肿瘤切除策略对于提高肿瘤全切率、保护神经血管结构和促进神经认知功能恢复至关重要。我们的经验是:(1)术前利用多模态影像融合技术和三维重建显示中颅窝脑膜瘤的大小、质地、肿瘤与周围血管神经关系、供血动脉及其瘤周引流静脉的解剖结构[16]。(2)根据肿瘤生长方式选择合适的手术入路:如肿瘤巨大并偏向后方,需离断颧弓,骨瓣下缘尽量接近中颅窝底,可以减少对颞叶脑组织的牵拉[17],有利于保护Labbe 静脉以及侧裂区重要的引流静脉。(3)打开硬脑膜后,仔细观察侧裂区大脑中浅静脉的走行及属支,开放侧裂池释放脑脊液,增加手术操作空间,侧裂的分离应该在额侧裂静脉和颞侧裂静脉之间进行[18]。(4)利用水分离及棉片保护技术分离肿瘤与脑皮层之间的蛛网膜界面[1]。注意瘤-脑界面的血管,切断细小的供瘤血管,保留主干。(5)术中遵循瘤内向心性分块切除原则,逐步缩减肿瘤体积,待瘤内减压充分后,沿肿瘤与颞叶间的蛛网膜界面分离肿瘤。(6)分离肿瘤后用小块明胶海绵或止血纱布保护肿瘤周围正常脑组织。(7)加强瘤周引流静脉保护:在高倍显微镜下锐性分离蛛网膜,切勿盲目电灼切断,明显阻挡手术入路且在非功能区的引流静脉适度电灼。(8)肿瘤与瘤周引流静脉粘连紧密,分离困难,需分块切除位于静脉周围的肿瘤组织并适度电灼,最后留下肿瘤薄片。(9)肿瘤切除后,引流静脉可能因重力作用发生撕裂而出血,宜用止血纱布覆盖、明胶海绵支撑。
本研究在MoCA 量表的基础上,结合MES、MPE测试评估中颅窝脑膜瘤患者术后认知功能改善情况,发现瘤周引流静脉保护患者术后记忆力、执行力较术前明显改善。但本文存在以下不足:(1)本文样本量不够大,可能会导致研究结果偏移;(2)采用的评估手段会受到受试者主观因素的影响,需要进一步探索客观诊断指标。

