中国小肠克罗恩病患者诊断方法的回顾性分析
邬思远, 杨川华, 孙伟力, 孙 筱, 张 尧, 戈之铮
1.上海交通大学医学院附属仁济医院消化科 上海市消化疾病研究所,上海 200001;2.加拿大麦吉尔大学实验医学部,加拿大 H3A0G4
克罗恩病(Crohn’s disease,CD)是一种全胃肠道节段性全壁层炎症性病变,其病因未明,尚不能根治。狭窄和穿透是两种主要的并发症,严重影响患者生活质量,增加手术需求[1]。目前治疗以减少并发症和手术为目标[1-2]。由于无具体的症状或标准,CD诊断很大程度上取决于临床医师在与其他疾病(如自身免疫性疾病、感染、肿瘤和药物等)鉴别方面的经验。而对于非狭窄/非穿透患者的早期诊断,尤其在只涉及小肠的情况下更加困难。这是由于多年来一直无法在内镜下观察十二指肠远端到末段回肠近端的小肠病变,且小肠造影的灵敏度低[3]。近年来,出现了多种先进的检查方法,在我院,胶囊内镜(2003年开始)、气囊辅助小肠镜(包括单气囊小肠镜和双气囊小肠镜)(2006年开始)、CTE(2006年开始)和MRE(2010年开始)已常规用于检测小肠疾病。2011年引入的小肠镜二氧化碳灌注法使更多的小肠病灶可视化[4]。理论上,这些高度敏感的检查方法有助于无并发症小肠克罗恩病(small bowel Crohn’s disease, SBCD)的早期发现[3,5]。为证实这一假设,本研究回顾分析上海交通大学医学院附属仁济医院2005年1月至2014年12月确诊为CD患者的临床资料,以提高SBCD的早期发现和诊断水平。
1 资料与方法
1.1 研究对象收集2005年1月至2014年12月上海交通大学医学院附属仁济医院收治的住院CD患者。入组患者临床、实验室、内镜、影像学和病理学表现等符合我国《炎症性肠病诊断与治疗的共识意见(2012年·广州)》的CD诊断标准[6]。根据诊断时间将患者分为两组:2005年1月至2009年12月(2005-2009年)、2010年1月至2014年12月(2010-2014年)。
1.2 研究方法记录患者的一般情况,包括性别、年龄、吸烟史等;相关临床资料,包括临床表现、实验室、内镜、影像学、病理学检查报告和治疗方法,进行蒙特利尔分型[7]。
1.3 统计学分析采用SPSS 20.0软件进行统计学分析,计数资料采用χ2检验,计量资料不符合正态分布者采用非参数检验,P<0.05为差异有统计学意义。
2 结果
2.1 蒙特利尔分型和检查方法符合要求的患者共471例,2005-2009年155例,2010-2014年316例,两组患者并发狭窄和穿透率比较,差异无统计学意义(P>0.05,见表1)。2010-2014年更多患者使用小肠造影、CT、CTE、MRE和小肠镜检查,且通过手术诊断者明显减少。检查方法比较,差异有统计学意义(P<0.05,见表2),与2005-2009年相比,先进的检查方法未提高2010-2014年非狭窄/非穿透性疾病的发现率。肛周病变率在2010-2014年显著高于2005-2009年(P=0.012),且肛周病变者并发狭窄和穿透率显著降低(见表3)。

表1 CD患者诊断时表现Tab 1 Diagnostic manifestaions of CD patients 比例/%

表2 CD患者的检查方法Tab 2 Examination methods for CD patients 比例/%
续表2

检查方法例数2005-2009年(n=155)2010-2014年(n=316)P值CTE280 (59.4)60 (38.7)220 (69.6)0.000MRI74 (15.7)22 (14.2)52 (16.5)0.526MRE41 (8.7)1 (0.6)40 (12.7)0.000胶囊内镜43 (9.1)17 (11.0)26 (8.2)0.332小肠镜196 (41.6)53 (34.2)143 (45.3)0.022手术38 (8.1)26 (16.8)12 (3.8)0.000PET13 (2.8)1 (0.6)12 (3.8)0.063

表3 合并/无肛周疾病CD患者疾病行为比较Tab 3 Behavior of CD in patients with or without perianal disease 比例/%
2.2 SBCD患者的临床表现SBCD患者共417例,将SBCD患者分为两组:仅小肠累及组和小肠+结肠累及组(见表4),仅小肠累及组的肠道梗阻率(20.5%)显著高于小肠+结肠累及组(9.4%)(P=0.002)。仅小肠累及组从症状出现到病灶发现的时间为12个月(3~48个月),显著高于小肠+结肠累及组的5个月(0~24个月)(P<0.001)。
进一步比较两组患者的人口学特征及临床表现。仅小肠累及组出现贫血(44.4%)及恶心/呕吐(24.8%)者明显增多。肠道梗阻在恶心/呕吐患者中更为常见(69.0%vs45.5%,P=0.028)。两组患者最常见的症状为腹痛,其次为胃肠道出血(包括粪隐血阳性和显性出血)(见表5)。仅小肠累及组16例(30.8%)贫血患者粪隐血试验阳性。共110例(94.0%)患者出现胃肠道出血和贫血。

表4 SBCD患者临床特点比较Tab 4 Clinical characteristics of SBCD patients 比例/%
注:L1:末段回肠;L2:结肠;L3:回结肠;L4:上消化道。B1:非狭窄/非穿透;B2:狭窄;B3:穿透仅小肠累及组,包括L1、L1+L4和L4;小肠+结肠累及组,包括L2+L4、L3和L3+L4。

表5 SBCD患者一般情况和临床资料Tab 5 Demographic characteristics and clinical presentationsof SBCD patients 比例/%
续表5

临床资料仅小肠累及组(n=117)小肠+结肠累及组(n=300)P值 显性出血25 (21.4)72 (24.0)0.568 隐性出血 49 (41.9)145 (48.3)0.235 恶心呕吐29 (24.8)41 (13.7)0.006 肛周病变12 (10.3)76 (25.3)0.001全身表现 发热59 (50.4)100 (33.3)0.177 体质量下降62 (53.0)133 (44.3)0.000 厌食 9 (7.7)13(4.3)0.168 贫血52 (44.4)88 (29.3)0.003肠外表现3 (2.6)32 (10.7)0.007
2.3 小肠病灶的检查方法比较小肠病灶的检查方法(见表6),仅小肠累及组首先通过结肠镜发现病灶患者占20.4%;CT占21.3%;胶囊内镜占21.3%。小肠+结肠累及组,39.6%的患者首先通过结肠镜发现病变。
进一步分析不同检查方法在SBCD最初发现和诊断中的应用。比较回肠病灶(见表7):更多回结肠(L3)和回结肠+上消化道(L3+L4)累及者首先通过结肠镜和CTE发现病灶,更多末段回肠(L1)和末段回肠+上消化道(L1+L4)累及者通过CT和胶囊内镜发现病灶。L1和L1+L4累及者通过小肠镜、结肠镜和胶囊内镜诊断,且小肠镜诊断率最高(见图1)。
比较上消化道病灶(见表8):与结肠+上消化道(L2+L4)和L3+L4累及者相比,更多上消化道(L4)和L1+L4累及者通过胶囊内镜发现病灶(P=0.001)。
表6 用于小肠检查的方法比较
Tab 6 Modalities used for small bowel investigation比例/%

检查方法例数仅小肠累及组(n=117)小肠+结肠累及组(n=300)P值胃镜157(37.6)69(59.0)88(29.3)0.000结肠镜396(95.0)101(86.3)295(98.3)0.000小肠造影93(22.3)30(25.6)63(21.0)0.306CT113(27.1)45(38.5)68(22.7)0.001CTE241(57.8)54(46.2)187(62.3)0.003MRE39(9.4)10(8.6)29(9.7)0.724胶囊内镜43(10.3)26(22.2)17(5.7)0.000小肠镜192(46.0)94(80.3)98(32.7)0.000手术38(9.1)13(11.1)25(8.3)0.376PET12(2.9)5(4.3)7(2.3)0.287
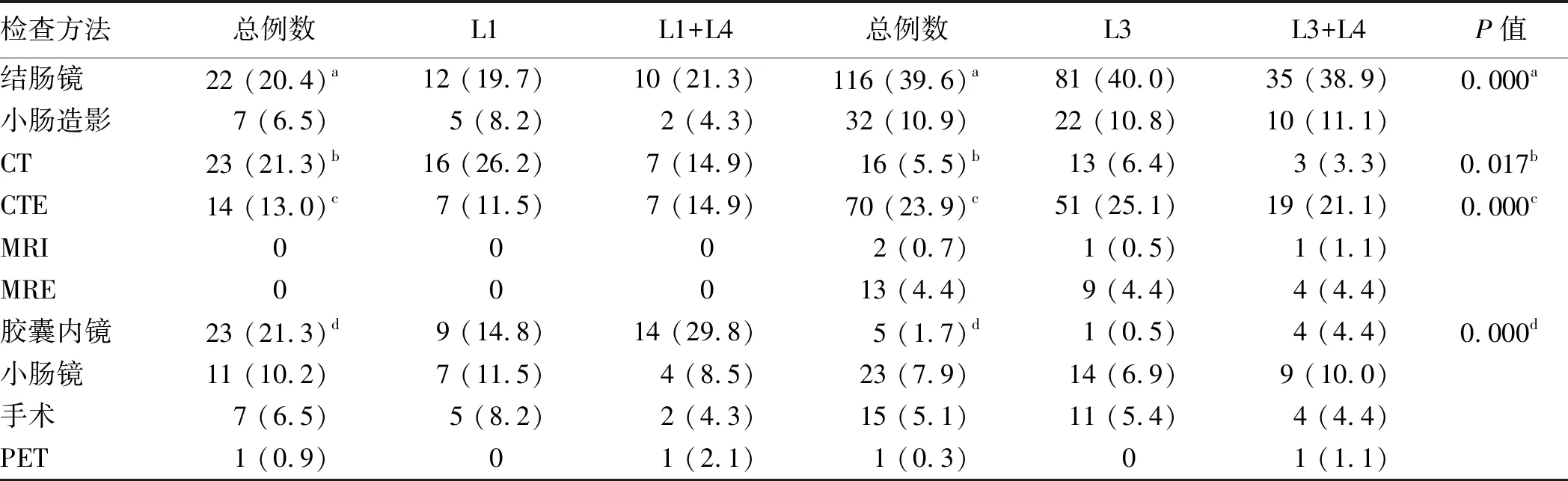
表7 首先发现回肠病灶的检查方法比较Tab 7 Modalities that were the first to detect ileal lesions 比例/%
注:a:两组结肠镜总例数比较;b:两组CT总例数比较;c:两组CTE总例数比较;d:两组胶囊内镜总例数比较。

表8 首先发现上消化道病灶的检查方法比较Tab 8 Modalities that were the first to detect upper gastrointestinal disease 比例/%
注:e:两组胶囊内镜总例数比较。
3 讨论
研究[8-10]表明,先进的检查方法较小肠造影对SBCD的发现具有更高的敏感性。因此,随着这些方法的使用,早期发现回肠和上消化道病灶的概率将会更高。我们的研究结果显示,这些先进的检查方法并未提高非狭窄/非穿透患者的发现率,且诊断时狭窄的发生率并未降低。因狭窄发生的概率随疾病的持续时间增加,且与小肠、结肠病灶相关[11],所以我们比较了从症

图1 诊断SBCD的检查方法Fig 1 Modalities used for diagnosis of SBCD
状出现到病灶发现的时间,结果显示仅小肠累及组显著长于小肠+结肠累及组。这一结果提示缩短从症状出现到病灶发现的时间,将会降低狭窄的发生率。
在小肠+结肠累及组,结肠镜首先发现了82.7%的结肠病灶;在仅小肠累及组,尽管结肠镜是诊断CD的一线方法,也是发现回肠相关疾病的首选方法[13],但尚无一种检查方法能体现出优势。在L3和L3+L4患者中,结肠镜首先发现39.6%的回肠病变,明显多于L1和L1+L4患者的20.4%,却远低于一项前瞻性研究(80.0%)[13]。我们认为这一差异是由于之前的研究没有将L3和L1分离开来。虽然不推荐小肠镜作为SBCD评估的首选方法[13],但使用小肠镜检查的患者数量(80.3%)与结肠镜(86.3%)相似。小肠镜的频繁使用也提示结肠镜的局限性。
对于无梗阻或狭窄的患者,当胃镜和结肠镜无法发现病灶时,首先推荐胶囊胃镜检查小肠[14]。这是唯一一种在L1和L4病灶的首次发现中具有优势的方法。在仅小肠累及组,尽管合并梗阻患者多,但经胶囊内镜检查者(22.2%)明显多于小肠+结肠累及组(5.7%)。胶囊内镜在21.3%的患者中首先发现小肠病灶,这一比例几乎与结肠镜(20.4%)或CT(21.3%)相似,但使用胶囊内镜检查的患者(28.2%)却少于结肠镜(86.3%)或CT(38.5%),狭窄的高发病率可解释这一现象;且胶囊内镜的费用较高。我们相信,随着医保覆盖,越来越多的患者将接受胶囊内镜检查,进而提高SBCD的早期发现率和诊断率。检查前可以用CTE或MRE进行小肠穿孔或狭窄的评估[12]。
为了在狭窄发生前使用胶囊内镜检查小肠,我们试图发现值得警惕的SBCD的临床表现。在仅小肠累及组中,恶心和呕吐者明显增多,并与梗阻有关。另一结果提示,贫血者亦明显增多,胃肠道出血(30.8%)是其中一个病因。共63.2%的患者出现胃肠道出血,其中21.4%的患者表现为显性出血,同时94.0%的SBCD表现为胃肠道出血和贫血。因此我们认为,对表现为腹痛或其他胃肠道症状的患者,进行最简单且最便宜的粪隐血试验和血常规检查,筛查出胃肠道出血或贫血患者,根据指南进一步检查,则可在疾病早期发现小肠病灶。近年来,粪钙卫蛋白和乳铁蛋白逐渐成为活动性胃肠道炎症的标志,但它们与回肠疾病无关[15]。先前一项以人群为基础的研究[11]中,81.4%的患者表现为非狭窄/非穿透行为,42.5%的患者累及末端回肠,其较低的并发症发生率可能是由疾病的早期发现、更好的疾病意识及更好的医疗条件共同导致。我们的研究揭示了中国CD患者的真实情况,希望能够帮助临床医师在中国CD发病率和患病率不断上升的时期提高对该病的认识。
本研究的不足之处在于:(1)回顾性研究,只纳入住院患者,可能较门诊患者存在更高的并发症发病率,选择偏倚不能排除;(2)仅小肠累及的患者样本量小,且均来源于单中心(其他医疗中心使用的和治疗方法可能不同);(3)本研究历时10年,参与诊断和治疗的医师不同。
总之,我们的研究结果表明,先进的检查方法未提高非狭窄/非穿透CD患者的发现率。一个可能的原因是,在仅累及小肠的CD患者中,从症状出现到病灶发现的时间较累及小肠+结肠患者明显增加,而并发症的发生率随疾病进展而增加,提示我们通过缩短病程以提高非狭窄/非穿透患者的发现率。为了在疾病早期使用先进的检查方法,通过分析SBCD的临床表现,揭示了94.0%的患者表现为胃肠道出血和贫血。我们认为应对腹痛等胃肠道症状的患者进行常规粪隐血和血常规检查。一旦发现胃肠道出血或贫血,将根据指南进行进一步检查,并早期使用胶囊内镜。我们的假设需要一个大型的前瞻性临床试验来证实。

