盆底康复训练联合低频电刺激治疗产后压力性尿失禁的疗效分析
敬雨婷 米建荣 张金辉
(1.陕西省康复医院,陕西 西安 710000;2.西安高新医院,陕西 西安 710000)
产后压力性尿失禁是临床产妇产后多见的并发症之一,临床主要表现为喷嚏、咳嗽、大笑等腹压升高时不自主外溢尿液[1]。这主要是由于产妇妊娠和生产期间,盆底肌肉及周围神经组织、结缔组织过度延伸、损伤而导致[2-4]。盆底康复训练能够改善盆底肌的血液循环,加快盆底肌张力恢复,进而改善尿失禁症状[5]。低频电刺激治疗在压力性尿失禁患者应用也已得到证实[6]。但临床中将两者联合应用于产后压力性尿失禁效果尚未达成统一。为此,本研究将底康复训练与低频电刺激联合应用于治疗产后压力性尿失禁。现报告如下。
1 资料与方法
1.1 一般资料选取2019年10月至2022年10月我院收治100例产后压力性尿失禁患者,随机分为观察组和对照组,各50例。其中观察组平均年龄(27.34±1.35)岁,BMI21~28 kg/m2,平均BMI(24.95±1.44)kg/m2,孕次1~3次,平均孕次(1.72±0.71)次,盆底肌分级:Ⅰ级11例,Ⅱ级26例,Ⅲ级13例;对照组平均年龄(27.45±1.38)岁,BMI20~29 kg/m2,平均BMI(25.01±1.52)kg/m2,孕次1~4次,平均孕次(1.78±0.64)次,盆底肌分级:Ⅰ级13例,Ⅱ级22例,Ⅲ级例15例。两组一般资料比较无统计学意义,(P>0.05)。纳入、排除标准与研究[7]中的一致。
1.2 方法两组均在产后3个月恶露干净后开始治疗。对照组:采用盆底康复训练。引导产妇保持两腿屈曲、稍有分开的状态,引导产妇吸气收缩肛门5 s,接着呼气,放松盆底肌肉每天100~300下;引导其进行会阴和盆底肌收缩训练,一次15 min,一天三次,持续治疗12周。观察组:在对照组基础上给予低频电刺激治疗。在患者的阴道内放置阴道电极,电极的另一侧连接治疗仪,调节输出电流,给予脉宽250~740 μs、频率8~100 Hz低频电刺激20 min,根据患者病情,调整电流强度,以有意识盆底肌肉跳动感,没有痛感为宜,利用电流刺激作用,诱导盆底肌肉的收缩,每周2次,治疗12周。观察指标与研究[8]中的一致。
2 结 果
2.1 临床疗效比较观察组总有效率较对照组高(P<0.05)。见表1。

表1 两组临床疗效比较[n(%),N=50]
2.2 ICI-Q-SF评分和1 h尿垫试验漏尿量比较治疗前,两组ICI-Q-SF评分和1 h尿垫试验漏尿量比较无差异(P>0.05)。治疗后两组ICI-Q-SF评分和1h尿垫试验漏尿量较治疗前均降低,且观察组更低(P<0.05)。见表2。
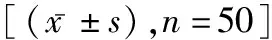
表2 两组ICI-Q-SF评分和1 h尿垫试验漏尿量比较
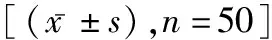
表3 两组盆底功能比较
2.3 两组盆底肌肌力比较治疗前,两组Ⅰ类肌纤维最大值、Ⅱ类肌纤维平均值和手测肌力比较无差异(P>0.05)。治疗后两组Ⅰ类肌纤维最大值、Ⅱ类肌纤维平均值和手测肌力均较治疗前升高,且观察组更高(P<0.05)。
3 讨 论
压力性尿失禁是产后常见疾病,如治疗不及时患者的日常生活和性生活质量将会受到严重影响。研究显示,产后压力性尿失禁发病机理与重体力劳作、调控尿道的机制失常、分娩中盆底神经损伤、大幅度运动及产后盆底肌功能下降有关[9]。目前,临床上针对产后压力性尿失禁有多种治疗方法,通常采用常规保守治疗轻中度患者,如生物电刺激、药物治疗、生物反馈训练、盆底肌肉康复训练等。但是单用以上治疗方法不能取得理想疗效,而且治疗周期长[10]。
本研究中观察组总有效率显著高于对照组(P<0.05)。表明盆底康复训练联合低频电刺激可有效提高产后压力性尿失禁的治疗效果。推测原因主要是通过电刺激盆腔和阴道神经产生反射反应,增强受损肌肉弹性与强度,降低盆底组织神经功能阈值;同时,低频电刺激还可对逼尿肌收缩进行抑制,发挥镇痛、控尿作用。本研究中治疗后观察组ICI-Q-SF评分和1h尿垫试验漏尿量均显著低于对照组(P<0.05)。表明盆底康复训练联合低频电刺激可有效改善产后压力性尿失禁患者症状,减少漏尿量。本研究中治疗后观察组Ⅰ类肌纤维最大值、Ⅱ类肌纤维平均值和手测肌力均显著高于对照组(P<0.05)。提示盆底康复训练联合低频电刺激治疗产后压力性尿失禁效果优于单独采用盆底康复训练。
综上所述,盆底康复训练联合低频电刺激治疗产后压力性尿失禁疗效显著,可有效减少漏尿量,改善患者盆底肌肌力,值得临床推广。但本研究随访时间较短,样本量较小,后期还需进一步扩大样本量研究证实。
利益冲突说明/Conflict of Intetests
所有作者声明不存在利益冲突。
伦理批准及知情同意/Ethics Approval and Patient Consent
本研究通过陕西省康复医院医学伦理委员会批准,患者及家属均知情同意。

