气腹针导引加预分离技术在完全腹膜外腹股沟疝修补术中应用
许程伟,张艮龙,赵得银,李梁,陈浩伟
作者单位:安徽医科大学附属宿州医院(安徽省宿州市立医院)普通外科,安徽 宿州 234000
随着微创腹腔镜技术的发展,腹股沟疝由传统的开放式有张力、低张力、无张力修补逐步进入腔镜微创修补时代,其中腹腔镜完全腹膜外疝修补术[1](TEP)由于术中不需要防粘连补片、疝钉枪固定补片,同时不需要进入腹腔、缝合腹膜,且有对腹腔干扰小、术后恢复快、手术费用明显低于其他腹腔镜疝修补术等[1-2]优点,越来越受临床医生的欢迎,但TEP对手术者操作技术水平要求较高,手术中也存在着许多难点[3],因此寻找更好的术中处理技巧值得进一步探索。目前国内外文献对肿胀预分离技术在TEP中应用少有报道;本研究拟采用气腹针导引并麻醉液注射及二氧化碳气体于腹膜前操作间隙建立前,于腹股疝内环周围腹膜外间隙通过气腹针穿刺存留,避开输精管及精索血管进行预分离,并与常规TEP 术进行疗效比较,分析肿胀预分离技术在TEP术中是否存在优势。
1 资料与方法
1.1 一般资料选择2018 年1 月至2019 年12 月宿州市立医院行TEP腹股沟斜疝男性病人60例,年龄范围35~85岁。采用非限制性随机化方法对病人实行分组,将1到60号随机数据装入信封,其中奇数为试验组,偶数为对照组,由病人自行抽取后进行随机分配试验组与对照组各30例,试验组术中行区域麻醉液注射后TEP手术,对照组行常规TEP手术治疗。纳入标准:术前检查病人肝肾功能、凝血功能和血常规均无异常的腹股沟斜疝病人。排除标准:①《麻醉技术分级管理制度》中所规定的3级或以上级别[4]、自身并发症或症状严重的病人;②腹水、前列腺肥大、便秘和慢性咳嗽;③双侧疝;④嵌顿疝;⑤复发疝;⑥复合疝;⑦腔镜治疗意愿不明显。两组在年龄、体质量指数(BMI)、美国麻醉医师协会(ASA)分级与疝分型均相同,差异无统计学意义(P<0.05)。治疗效果:两组手术均顺利完成(无中途改变术式)。本研究符合人体试验伦理学标准并经宿州市立医院伦理学会批准(批准文号2018L011)。获得病人及其近亲属知情同意。
1.2 研究方法两组病人手术方法如下:(1)给予气管插管全麻后,静脉诱导及麻醉维持药物基本相同。常规消毒铺巾,取头低足高10~15°仰卧位、健侧倾斜位。于脐下1 cm处行约1.5 cm直切口,切口略偏向于病侧,逐步切开或钝性分离各层组织至腹直肌,暴露出腹直肌后鞘,提拉腹直肌后鞘,行1 cm切口进入1 cm戳卡入腹腔,注入二氧化碳气体;行腔镜探查;(2)退出腔镜及戳卡,腹腔排气完全后,2-0丝线缝腹膜及腹直肌后鞘,收紧缝线活结结扎,尽量封闭腹膜完全;(3)镜推法分离、扩展腹膜前间隙,中线位布三孔法、膀胱前间隙(Retzius)、腹股沟区后间隙(Borgros)间隙解剖分离、斜疝分离、置放补片、释放气体、术后腹腔探查等按TEP指南标准[5]进行。常规植入BARD 3Dmax补片。为减少技术差异,两组手术由同组医师完成。
试验组术前准备及术中操作要点:配置麻醉肿胀液(生理盐水250 mL+2%利多卡因5 mL+肾上腺素0.25 mg+5%碳酸氢钠5 mL)备用;气腹针尾端、装有麻醉肿胀液50 mL 注射器、二氧化碳管由三通连接。在探查腹腔后,腔镜监视下,先用刀尖在疝内环对应的下腹横纹位置刺破皮肤做标记,气腹针穿过腹壁肌层达疝环前壁腹膜外间隙,沿疝环外侧腹膜外间隙逐步气-水分离(二氧化碳-麻醉肿胀液)潜行途径精索血管及输精管在后腹膜之间并越过输精管至Retzius 间隙,气腹针由专人固定此处待人工TEP 操作空间建立、疝囊分离、精索盆壁化做导引标志,气-水分离至腹膜稍向腹腔鼓胀,共使用肿胀液50 mL,气腹针全程紧贴腹膜潜行(贴膜行动),仔细操作,避免腹膜破损。气腹针导引及麻醉肿胀后腹膜间隙情况如图1。

图1 气腹针导引及麻醉肿胀后腹膜间隙情况:A为进腹腔探查斜疝;B为腹膜外疝环下缘气腹针进入;C为气腹针穿过腹壁肌层达疝环前壁腹膜外间隙,沿疝环外侧腹膜外间隙逐步气-水分离(二氧化碳-麻醉液)后腹腔内观察情况;D为打开的Retzius(膀胱前间隙)因前期气-水肿胀更易分离;E为Borgros(腹股沟区后间隙)因前期气-水肿胀更易分离;F为气腹针导引下疝囊精索分离,保护精索血管及输精管
1.3 围手术期及术后处理术前试验组与对照组均术前禁食水、测血压、术前心理辅导、保证充足休息、术前备皮。两组均未在术前常规留置导尿管,未预防性使用抗生素,术后切口用盐袋加压迫止血2 h,术后6 h后进流质饮食,视情况适当下床活动并逐渐恢复正常饮食。术后预防病人咳嗽、便秘等诱发增加腹压动作;切口常规2~3 d更换一次敷料。
1.4 观察指标及随访观察两组病人手术时间、术后住院时间、住院费用、术后并发症及复发率等情况。两组病人术后均采用电话随访和门诊随访相结合的方式,随访时间为2~24个月,平均为9个月。
1.5 统计学方法采用SPSS 16.0 统计学软件处理数据。计量资料以xˉ±s表示,符合正态分布采用t检验;计数资料以例(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组术前一般情况比较试验组与对照组年龄、BMI、ASA分级与疝分型[6]比较,差异无统计学意义,见表1。
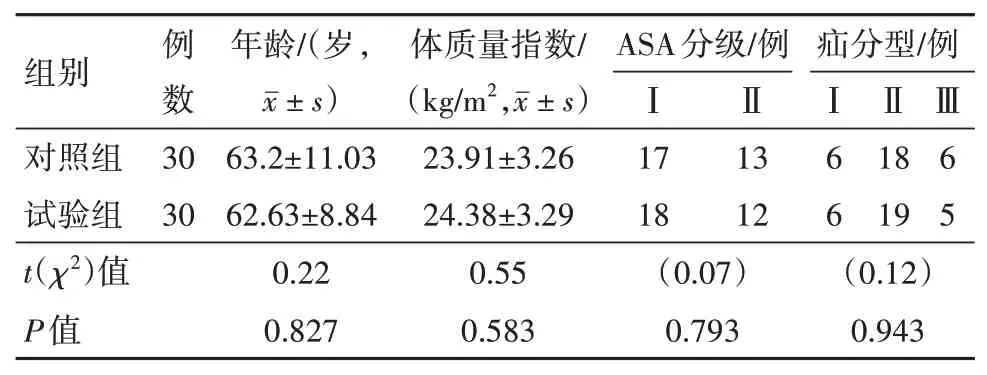
表1 腹股沟斜疝男性病人60例一般资料比较
2.2 两组病例术中具体情况比较试验组手术时间、腹膜前间隙建立用时、疝囊剥离用时、术中出血量及腹膜破裂例数均低于对照组,差异有统计学意义(P<0.05)。见表2。

表2 腹股沟斜疝男性病人60例术中情况比较
2.3 两组数据术后比较两组均无复发,试验组较对照组术后进食时间、卧床时间、排气时间差异无统计学意义(P>0.05);但术后止痛药物的应用及血肿,试验组均低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 腹股沟斜疝男性病人60例术后情况比较
3 讨论
目前,TEP手术在腔镜视野角度能清晰辨认显露耻骨肌孔[7](MPO)及该间隙解剖结构,植入补片充分覆盖MPO,完全修复腹股沟薄弱区域,术后复发及并发症少,占据腹腔镜疝修补术(LIHR)的主导地位[8-9];且其保持腹膜完整,避免了肠粘连、肠道及膀胱等脏器的损伤,是目前腹腔镜治疗腹股沟疝的最佳方法。TEP顺利完成的关键为腹膜前间隙的建立及疝囊的完整剥离,而腹膜破裂易发生于建立腹膜前间隙、分离腹膜前外侧间隙、剥离疝囊等操作[3]。因此,如何更好地建立腹膜前间隙,减少前间隙建立过程中的出血及腹膜破裂是改良手术的关键。本研究在于简化TEP,减少其操作难度、术后并发症及疼痛。
麻醉肿胀液,早就用于临床,体表手术中应用广泛,如整形美容抽脂、大隐静脉抽剥、乳腺外科等[10-15]。因其组成药物利多卡因、肾上腺素、碳酸氢钠相互作用,具有收缩血管、止血、减轻术后疼痛等作用[16];国内有腔镜胆囊肿胀后切除手术[17],国外有肿胀技术用于TAPP 中使得分离解剖更快捷[18]。本研究试验组采用气腹针经体表穿刺至内环外侧,腔镜进腹监视下气腹针穿过疝环外侧腹膜外间隙潜行至生殖血管、输精管与后腹膜间,腹膜外间隙处,经气腹针尾端将装有麻醉肿胀液50 mL注射器、二氧化碳管由三通连接将二氧化碳-麻醉肿胀液在气腹机压力下行腹膜外气-水预分离。术中发现麻醉肿胀溶液的水压和二氧化碳气压导致腹膜前间隙的组织扩张,从而更容易在视觉上确认腹膜,腹膜前间隙和横筋膜的解剖结构。此外,由于出血很少,几乎所有病人都可以进行清晰的解剖,并且几乎不需要进行解剖层的止血;同时,出血减少使得组织间隙冷分离操作增多,减少电热分离,避免电热分离烟雾模糊镜头,保持术野清晰,使得退镜/进镜、清洁镜头次数,放烟雾次数减少,减少了分离时间[19];气腹针的贴膜行动配合TEP 腹膜前间隙分离时的贴膜操作,固定的气腹针作为正确解剖层面标志,气-水预分离使得间隙增宽,保护死亡三角、疼痛三角,死亡冠、输精管、精索血管等重要结构,避免受损;气-水分离腹膜水浸润的重力是TEP术中保持张力的有效助力;使得TEP 操作更简单易行,更快捷,腹膜破损更少发生。由手术结果统计我们得出,该研究降低了术中出血、术后疼痛及皮下(阴囊)血清肿的发生率。同时,试验组因出血少,视野清晰,避免电热烟雾,减少了清洁镜头及放烟次数,加之气腹针导引在气-水预分离等优势,虽然增加了进腹及关闭腹膜和腹直肌后鞘时间,但与对照组比较,在术中腹膜前间隙的建立用时、疝囊剥离用时明显缩短,同时术中腹膜破裂减少,减少了修补腹膜时间,导致整体手术时间稍有缩短。
本研究因手术操作者TEP技术开展病例不多,导致两组手术时间较目前相关报道偏长[20],开展初期因操作不熟练,也导致腹膜破损比例增加。本研究不足之处主要包括:(1)研究对象未对瘦长、矮胖体型细分研究;(2)麻醉肿胀液的药量及疗效分析,(3)入选病例均为男性。下一步可进一步扩大病例分析研究。
综上所述,我们认为,气腹针导引并麻醉肿胀液注射TEP 与传统TEP 比较,虽然体表增加了1 个0.2 cm 穿刺点;气腹针于腹膜外紧贴腹膜潜行导引+气-水分离促进人工操作间隙的预分离,给我们提供了一个全新的建立腹膜前间隙的方法,且综合了TEP和TAPP手术优势,可以帮助外科医生快速熟练并掌握TEP 操作要点,减少TEP 手术过程中因操作不当造成的手术难度增加等情况发生,适用于男性腹股沟疝的治疗。

