胸腔积液结核感染T 细胞斑点检测和腺苷脱氨酶对诊断结核性胸膜炎的临床意义分析*
梁静(东莞市第六人民医院结核病一科,广东 东莞 523000)
胸腔积液是患者呼吸系统疾病常见胸膜异常症状,由于临床导致胸腔积液病因较为复杂。常根据胸腔积液性质及产生原因分为漏出液和渗出液。 研究表明,结合恶性肿瘤细菌感染为渗出性胸腔积液出现原因。 结核性胸膜炎是目前渗出性胸腔积液最常见病因,该类症状是由于结核分枝杆菌直接感染或胸膜对分枝杆菌菌体产生反应的炎症症状,目前患者会出现咳嗽,发热的现象,严重的还会出现呼吸困难。临床结核性胸膜炎以男性居多,目前随人口老龄化发展,老年患者发生率升高,但由于老年患者机体免疫力下降,会导致临床不良症状不明显,增加免疫学检测难度。 大多数TPE 患者的临床表现及影像学表现不典型,极易出现误诊[1]。目前,临床诊断结核病的金标准为结核菌培养,但这一诊断方式的敏感度低,而胸膜组织活检虽具有较高诊断特异度,但属于有创操作,盲目性较大,由于标本采集有限,容易引发气胸等并发症状,致使临床应用受限,外科胸腔镜费用较高,无菌操作要求较高,且观测过程中视野有限,容易出现误诊,漏诊现象。 胸水腺苷脱氨酶检测敏感性及特异性较高,但在检测后部分结果会出现重叠现象,造成诊断困扰。且该类检测方法在胸水中升高较为困难,与临床感染性及其他所导致的胸腔积液相鉴别,会影响诊断结果。结核感染T 细胞斑点实验属于临床诊断结核性胸膜炎的敏感方法,具有较高敏感性和特异性,诊断效果高于其他常规检测。因此寻找最佳诊断方式已成为研究热点之一[2-3]。 本研究以120 例胸腔积液患者为研究对象,分析TPE 诊断中胸腔积液内ADA、T-SPOT.TB 的临床意义。 报道如下。
1 资料与方法
1.1 一般资料 选取2019 年1 月至2021 年1 月我院收治的胸腔积液患者120 例,按诊断结果分为结核组和非结核组各60 例。结核组中男42 例、女18例;年龄40~68(54.03±6.25)岁。 非结核组中男43 例、女17 例;年龄39~68(53.96±6.17)岁。 本研究经我院医学伦理委员会审核批准。
1.2 纳入与排除标准 纳入标准:(1)结核组:①胸腔积液为渗出液;②有典型结核感染中毒症状;③胸膜组织活检病理显示典型结核改变;④胸腔积液结核菌培养呈阳性;⑤结核菌素试验显示强阳性或中度阳性;⑥结核抗体检查显示阳性;⑦血中γ 干扰素释放试验呈阳性。 (2)非结核组:①检测之前未接受相关治疗;②病理细胞学确诊恶性胸腔积液;③经影像学、细菌学培养确诊肺炎旁胸腔积液。 排除标准:①资料不全;②拒绝研究;③伴精神病症;④伴意识障碍;⑤感染免疫缺陷病毒;⑥具有免疫抑制剂治疗病史。
1.3 方法
1.3.1 临床病理常规检测方法 所有患者进行内科胸腔镜检测前需要对心肺功能及凝血功能进行检测,并且评估患者是否可进行临床手术,在手术前24 h 内进行胸水超声定位处理,帮助患者在手术过程中选择合理切口位置,患者在进行手术时需要采取侧卧位, 选择浓度为1%的利多卡因10 ml 进行局部麻醉,采取1 cm 切口采用钝性分离,分离皮下组织以及肌层,到达患者胸膜部位并放置穿刺套管,将胸腔镜通过套管送到胸膜腔内。 尽可能吸干净胸腔积液后,按照内部,前方,上方,后方,侧方以及下方的顺序观察或者观察脏器层以及隔胸膜及切口周围组织情况,对胸膜处可疑病变组织进行活检,采取胸膜组织十块左右,手术后拔出穿刺套管对胸腔进行闭式引流。 活检需要将胸膜组织放入浓度为10%的福尔马林中保存,并送往病理科进行确诊。结核性胸膜炎临床诊断标准为经过胸膜组织病理检测可观察到结核性肉芽肿伴随或不伴随干酪样坏死症状,且胸膜组织或胸腔积液中检测出抗酸杆菌。
1.3.2 两组均行胸腔穿刺术 于无菌环境下获取胸腔积液,取20 ml 胸腔积液予以生化检查,包括氯和乳酸脱氢酶、葡萄糖及总蛋白。
1.3.3 取100 ml 胸腔积液予以T-SPOT.TB 检测选取英国Oxford Immunotec 公司提供的T-SPOT.TB试剂盒。具体步骤如下:将胸腔积液进行离心处理后选取沉渣,使用淋巴细胞分离液分离患者胸腔积液中单个核细胞,与结合特异性抗原分子中早期分泌抗原靶和培养滤液蛋白在γ-干扰素抗体预包被板中进行共同孵育,在含有γ-干扰素抗体的微孔板中,四个孔内依次加入50 μl AIM-V 培养液作为阴性对照孔,50 μl 结核分枝杆菌特异混合多肽抗原作为测试孔A,50 μl 结核分枝杆菌特异混合抗原作为测试孔B,50 μl 植物血凝素作为阳性对照孔,在每个试验孔中分别加入100 ml PBMCs 重悬液,放置在37℃中20 h。采用磷酸盐平衡生理盐水洗板四次,每个孔内需加入碱性磷酸酶标记的二抗,放置在4℃中孵育1 h 后继续吸洗板,加入底物后在常温避光条件下显色,8 min 后使用显微镜进行斑点计数。 选取美国CTL 公司生产制造的酶联免疫斑点系统自动分析仪对微孔板上着色斑点计数,阳性结果判定标准为:阴性对照孔内斑点数为0~5 个,测试孔A 或B 中班点数减去阴性对照孔内斑点数应超过六个,阴性对照孔内斑点数为6~10 个时,测试孔A 或B斑点数必须超过阴性对照孔斑点数的两倍。 若不符合以上标准则检测记为阴性。
1.3.4 取5 ml 胸腔积液予以ADA 检测 选取宁波美康公司提供的ADA 活性检测试剂盒。 具体步骤为:利用胸腔穿刺采集胸腔积液,采取5 ml 胸腔积液放置在无菌试管中,采用肝素进行抗凝,使用3 000 rpm速度离心处理,5 min 后采取上清液进行测定,当ADA 浓度超过45 u/L 时,则判定为阳性。 T-SPOT.TB 实验结果选取每250 000 胸腔积液单个核细胞内斑点形成细胞数目来描述。
1.4 统计学处理 数据采用SPSS 19.0 统计学软件进行处理。 计量资料采用(±s)表示,行t检验;计数资料采用例(百分率)表示,行χ2检验;TPE 与ADA、T-SPOT.TB 的关系选取多因素logistic 回归分析,同时选取ROC 曲线明确最佳诊断临界值, 选取AUC 评价诊断效能。P<0.05 示差异有统计学意义。
2 结果
2.1 胸腔积液T-SPOT.TB、ADA 检测结果分析 结核组、非结核组胸腔积液T-SPOT.TB 斑点数分别为454(167,499)SFCs/2.5×105PEMCs、6(1,30)SFCs/2.5×105PEMCs;结核组、非结核组胸腔积液ADA 水平分别为36(17,53)U/L、11.6(7.63,22.65)U/L。 多因素logistic 回归分析显示胸腔积液中ADA 水平、TSPOT.TB 斑点数与TPE 呈正相关(OR=1.112,95%CI 1.064~1.162,P<0.05;OR=1.016,95%CI 1.010~1.022,P<0.05)。
2.2 TPE 诊断中胸腔积液T-SPOT.TB、ADA 的ROC曲线分析 TPE 诊断中胸腔积液T-SPOT.TB、ADA的最佳临界值分别为129.5 SFCs/2.5×105PEMCs、30.5U/L;胸腔积液中ADA 诊断TPE 的AUC 为0.839,T-SPOT.TB 诊断TPE 的AUC 为0.913。 见图1。
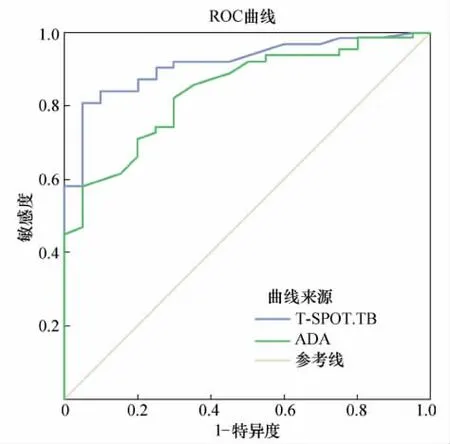
图1 TPE 诊断中胸腔积液T-SPOT.TB、ADA 的ROC 曲线
2.3 TPE 诊断中胸腔积液T-SPOT.TB、ADA 诊断效能分析 胸腔积液中ADA 诊断TPE 特异度、敏感度分别为95.0%(57/60)、58.3%(35/60),T-SPOT.TB 诊断TPE 特异度、敏感度分别为95.0%(57/60)、80.0%(48/60);较ADA,T-SPOT.TB 诊断TPE 敏感度明显更高(P<0.05)。 见表1。

表1 TPE 诊断中胸腔积液T-SPOT.TB、ADA 诊断效能分析
2.4 胸腔积液T-SPOT.TB 斑点数分布分析 结核组胸腔积液T-SPOT.TB 斑点数>150 SFCs/2.5×105PEMCs,占78.3%;非结核组胸腔积液T-SPOT.TB斑点数≤30 SFCs/2.5×105PEMCs,占75.0%。 见表2。

表2 胸腔积液T-SPOT.TB 斑点数分布分析[n(%)]
3 讨论
TPE 属于临床常见肺外结核病症,主要是与患者体内结核分枝杆菌与其他代谢产物或者处于高明状态的胸膜腔所导致。 该类疾病临床主要表现为胸腔积液出现局部症状,如胸痛,呼吸困难等,而全身中毒症状如出汗,发热,食欲不振等,当患者体内胸腔积液较少时,仅会出现气促或胸闷症状,若出现大量胸腔积液,会压迫肺部,增加呼吸困难。 少数患者可出现大量胸腔积液,且可经飞沫传播,因此及时诊疗具有重要意义[4-5]。 随着人口老龄化,结核性胸膜炎患者年龄存在增长趋势增加,结核性胸膜炎诊断难度一般,临床诊断依据临床表现,影像学表现,胸腔积液化验等综合判断,必要时还会进行胸膜活检及胸腔镜等侵入性操作。 TPE 临床诊断依据主要为胸腔积液、痰液涂片或培养中找出结核菌,但检出率低,而胸膜组织活检中肉芽肿性病理改变、干酪样坏死的阳性率高,但检查具有有创性,致使临床应用受限。 临床结核菌素皮肤试验所使用的结核菌素纯蛋白衍生物为多种蛋白混合物,含有卡介苗及非结核分枝杆菌共同抗原成分,在临床检测时会出现较高假阳性率。 胸腔积液细菌学检测属于临床诊断结核性胸膜炎金标准,但时间较长,阳性率较低。现阶段,临床诊断TPE 多选取多种生物标志物及相关测定方式,如干扰素γ 测定、胸腔积液ADA 活性检测等[6-8]。
本研究中,胸腔积液中ADA 水平、T-SPOT.TB 斑点数均与TPE 呈正相关(P<0.05),TPE 诊断中胸腔积液T-SPOT.TB 的AUC、敏感度明显高于ADA(P<0.05),提示胸腔积液ADA、T-SPOT.TB 均可辅助诊断TPE,但T-SPOT.TB 诊断效能高于ADA,主要在于ADA 属于临床体内淋巴细胞产生并参与代谢的一种酶,在人体组织内分布较为广泛,属于胸腔积液中生化标志物。在结核性胸膜炎患者的胸腔积液中,该类物质水平明显升高,在高结核负荷环境下,对于淋巴细胞性胸腔积液患者,该类物质被认为属于诊断结核性胸膜炎的标志物,检测流程简单,且时间短,成本低,对实验室条件无高要求,但由于ADA 主要在淋巴细胞和淋巴组织中表达,因此在恶性疾病,如淋巴瘤或感染性疾病侵犯胸膜时,胸腔积液中ADA水平仍会升高,因此临床使用ADA 诊断结核性胸膜炎症状特异性较低。 而T-SPOT.TB 作为γ 干扰素释放试验的一种检测方式,可通过γ 干扰素水平对受检者是否存在结核菌感染作出判断[9-10]。该试验原理为结核分枝杆菌感染人体后会诱导细胞进行免疫反应,特异性T 淋巴细胞会刺激产生多种细胞因子,包括γ 干扰素,该试验通过酶联免疫斑点计数能够确定患者是否感染结核分枝杆菌。 T-SPOT.TB 具有较高特异性与敏感性,同时临床诊断中不受卡介菌影响,对结核病具有显著诊断效果。同时在结核性胸膜炎患者的外周血和胸腔积液中斑点数显著高于肺结核组,且胸腔积液斑点数高于外周血斑点数。
综上所述,TPE 诊断中胸腔积液T-SPOT.TB 的敏感度、特异度均较高,且对比ADA 诊断效能更高。

