对2例CT引导经皮肺活检所致肺感染加重患者的分析
周 杰,李梦杰,金玉珍,王 欢,王翠翠
(青县人民医院,河北 沧州 062650)
CT 引导经皮肺活检是临床上常用的一种检查方法。接受此检查患者发生肺感染较为罕见。在本文中,笔者主要是对2 例接受CT 引导经皮肺活检后出现肺感染加重情况患者的临床资料进行回顾性分析。
1 病例资料
病例1 :患者男,50 岁,因咳嗽伴右侧胸痛5 d 于2019 年4 月8 日入住我院接受治疗(住院号1996485)。患者于1 周前经体检发现右肺结节,无咳嗽、咳痰,无发热,无胸痛,无憋气,无心悸,无咯血,查胸部CT 示右肺结节(最大径12 mm,见图1)。为明确肺结节性质,行CT 引导经皮肺活检。检查后第2 天患者出现咳嗽伴少量白痰,右侧胸部无疼痛,体温未升高。患者5 年前患上鼻窦炎,经手术治疗后恢复较佳,无吸烟史,无粉尘接触史,无毒物接触史,无食物、药物过敏史。查体示:体温37.6℃,血压110/80 mmHg,心率80 次/min,呼吸频率21 次/min,呼吸稳定,神志清醒。查浅表淋巴结体积正常,右肺听诊可闻及湿啰音,双下肢未见水肿,肝脏、脾脏体积适宜,腹部平软,全腹无压痛,无肌紧张及反跳痛。血常规检查示:白细胞计数9.96×109/L,中性粒细胞百分比76.5%。肝功能检查、肾功能检查、电解质检查、血糖检查的结果均正常,血浆D- 二聚体检测的结果呈阴性,结核抗体检测的结果呈阴性,血液沉降率66 mm/h,降钙素原0.35 ng/mL,C- 反应蛋白98.5 mg/L,血肿瘤标志物检测结果正常。复查胸部CT 示:原右肺结节部位出现大片状高密度影,侵及胸膜,边缘模糊,见图2。肺活检病理报告示:急慢性炎症反应,小灶化脓性炎症反应,肺泡腔内可见纤维素性渗出物,间质纤维组织增生,局灶性碳末沉着。诊断为肺炎。给予头孢孟多酯钠联合左氧氟沙星氯化钠注射液静点治疗,于2019 年4 月22 日改为头孢吡肟注射液静点治疗,经治疗肺炎逐渐吸收。
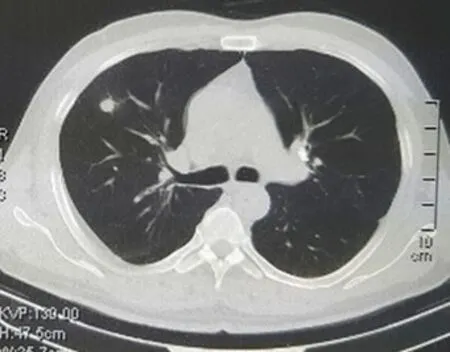
图1 右肺结节影
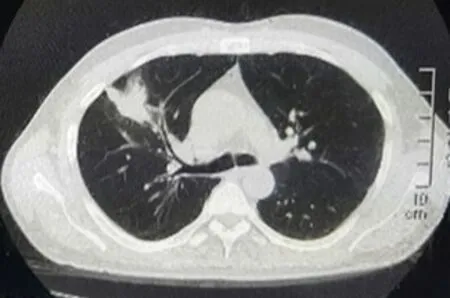
图2 原右肺结节部位出现大片状高密度影,侵及胸膜,边缘模糊
病例2 :患者男,55 岁,因咳嗽、咳痰3 个月于2019 年3 月20 日入住我院接受治疗(住院号1992888)。患者于3 个月前出现咳嗽、咳痰(为白痰,有痰中带血的情况),伴发热,体温最高达38.0℃,查胸部CT 示右肺炎症反应,结核待查。经院外治疗无好转后至我院就诊。患者以往健康,吸烟30 年,20 支/ 日,无粉尘接触史,无毒物接触史,无食物、药物过敏史。查体示:体温36.7℃,血压130/70 mmHg,心率89 次/min,呼吸频率20 次/min,呼吸稳定,神志清醒。查浅表淋巴结体积正常,右肺听诊可闻及湿啰音,双下肢未见水肿,肝脏、脾脏体积适宜,腹部平软,全腹无压痛,无肌紧张及反跳痛。血常规检查示:白细胞计数9.52×109/L,中性粒细胞百分比78.0%。肝功能检查、肾功能检查、电解质检查、血糖检查的结果均正常,血浆D- 二聚体检测的结果呈阴性,结核抗体检测的结果呈阴性,支原体抗体检测的结果呈阴性,血液沉降率44.6 mm/h,降钙素原0.1 ng/mL,C- 反应蛋白7.3 mg/L,血肿瘤标志物检测结果正常,PPD 试验的结果呈阴性,痰细菌培养检查的结果呈阴性。复查胸部CT示:右肺出现大片状高密度影,边缘模糊。入院后考虑:1)肺炎? 2)肺结核?给予莫西沙星氯化钠注射液静点治疗,症状稍有好转。入院后行支气管镜检查,镜下未见明显异常,给予肺泡灌洗。灌洗液细菌培养检查的结果呈阴性。请外科会诊考虑肺癌可能,给予经皮肺活检,病理报告示:慢性炎症反应,纤维组织增生,间质急慢性炎细胞浸润。于2019 年3 月28 日因治疗效果不显著改为静点头孢曲松联合左氧氟沙星。治疗后患者的症状基本消失,CT 检查可见病灶显著缩小,见图3。因仍有未吸收病变,患者出院后去上级医院检查建议行肺活检。于2019 年4 月15 日再次行CT 引导经皮肺活检。病理报告示:慢性炎症,未找到抗酸杆菌及真菌。患者咳嗽症状加重,可见痰液较多且黄,复查胸部CT 可见右肺病灶增大,且存在大片高密度影,见图4。考虑感染加重,给予头孢哌酮舒巴坦及乳酸左氧氟沙星静点治疗,后逐渐好转。
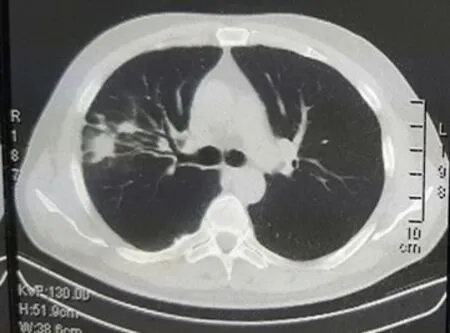
图3 右肺斑片状密度增高影
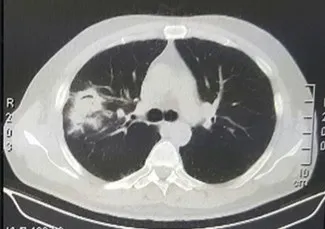
图4 原右肺高密度影显著增大,边缘模糊
2 讨论
经皮肺活检术(percutaneous transthoracic needle biopsy,PTNB)主要是通过穿破患者的皮肤来获取组织(包括胸壁、纵膈、肺实质的病变标本),并对采集到的病变标本进行组织学、生物学、细胞学、微生物学、基因学检测等。1883年Leyden 成功地进行了第1 例局灶性肺部疾病患者的经皮肺针吸活检,并找到了致病的肺炎链球菌。3 年后,Menetrier 首次采用经皮穿刺法诊断了1 例肺癌患者的病情。CT 引导下经皮肺穿刺活检术具有操作简单、对肺组织的损伤性小、定位准确、安全性高、并发症少且可以预防和控制、适用于对外周位置较深的小病灶进行穿刺等优点。此检查方法目前已经成为肺部疾病鉴别诊断和治疗指导的重要方法之一。通过穿刺切割针取材的方法,可获得完整的组织条,取材成功率高,可进行病理诊断、分子基因诊断。进行CT引导下经皮肺穿刺活检术在肺恶性肿瘤的诊断及判断其分化程度方面具有较高的应用价值,并可指导临床制定准确的治疗方案。借助C 型臂锥束CT 辅助穿刺、机器人辅助穿刺、PET/CT 引导穿刺、电磁导航辅助CT 引导穿刺等技术可提高穿刺活检的准确性[1]。近年来,随着影像学检查技术的发展及穿刺针的不断改良,经皮肺活检在临床上得到了广泛的应用[1]。气胸是接受经皮肺活检后患者常见的并发症。多数患者胸腔内的气体经休息、吸氧后可完全吸收。此类气胸的发生与患者存在体型高瘦、年龄较大、有吸烟史、有基础肺部疾病(如肺气肿、肺大疱、肺纤维化或慢性阻塞性肺疾病)、病灶位置较深、病灶直径小、穿刺针与胸膜切面不垂直、多次接受经胸膜穿刺、穿刺路径跨肺间裂或肺大疱、手术时间长等因素有关[1-2]。另外,我们认为患者咳嗽时过度用力也是其发生气胸的原因。出血(临床表现主要为咯血和肺部内出血)也是接受经皮肺活检后患者常见的并发症之一,其发生率在50% 左右(咯血的发生率为1.25% ~7.0%)。患者通常出血较少,但也有个别患者会因出血严重而死亡。有研究指出,接受经皮肺活检后患者出现肺内高出血风险的原因主要为:患者胸膜病变的范围较大或发生纵隔病变;患者病变部位的血液供应丰富;患者多次接受肺活检;患者存在凝血功能障碍;患者存在肺动脉高压。相关的研究表明,胸膜反应的发生与患者存在反射性迷走神经功能亢进密切相关。在进行胸腔穿刺的过程中,患者可出现头晕、面色苍白、出汗、胸闷、心悸、血压下降等症状,严重者甚至会发生晕厥。这可能与患者的情绪、体质较差、存在低血糖、反复接受胸腔穿刺等有关。上述症状多可自行缓解,无需处理[3]。少数患者需给予吸氧、补液、镇静、心电监护等对症支持治疗。系统性空气栓塞可分为静脉系统性空气栓塞和动脉系统性空气栓塞[4]。其中静脉系统性空气栓塞患者多无明显的症状,而动脉系统性空气栓塞是肺穿刺活检患者最严重的并发症,可引起休克、心力衰竭、心律失常、心肌梗死、心脏骤停、偏瘫等严重后果。引起系统性空气栓塞的原因主要是空气进入血管中。有研究指出,病灶位于左心房上方、穿刺时取俯卧位、接受正压通气、使用同轴针、较大直径的活检针及穿刺针、术中发生咳嗽、存在血管炎或真菌病等均为导致肺穿刺活检患者发生系统性空气栓塞的危险因素[5-6]。针道种植转移是一种非常罕见的肺穿刺活检并发症。有研究表明,在回撤穿刺针时,恶性细胞可沿着针道播散到胸膜腔、胸壁或胸腔椎旁肌肉处,这种传播方式可能导致原本可进行局部切除的恶性肿瘤变得无法切除。据统计,CT 引导经皮肺活检所致肿瘤种植转移的发生率为0.012% ~0.061%[7]。相关的研究指出,CT 引导经皮肺活检所致肿瘤种植转移的影响因素有:1)穿刺路线的选择;2)穿刺针直径的大小;3)穿刺技术的选择[7]。有学者认为,同轴技术可减少针道种植转移的发生[3]。肺部感染是CT 引导经皮肺活检患者罕见的并发症,临床上缺少相关文献资料。我们遇到的这2 例患者在接受经皮肺活检后均在穿刺部位出现原部位肺感染扩散(呈沿穿刺针道播散形态)。关于穿刺后肺感染加重的原因考虑可能为:1)患者的肺部病变为炎症病变,穿刺后感染容易扩散;2)穿刺导致患者出现肺部损伤、结构破坏,这容易导致其发生病原菌的感染;3)穿刺过程中消毒不严格或出现术中污染[8]。笔者认为,临床上在进行经皮肺活检时要严格遵守无菌操作规范。对于穿刺病灶为肺感染性病灶的患者、接受穿刺后咳嗽加重的患者,临床上应及时对其进行胸部CT 复查。若发现其感染加重,应及时对其进行抗感染治疗。

