残端疝囊处理方式对腹腔镜经腹膜前腹股沟疝修补术的疗效影响
甘凯丰 龙 生 郑 金
广东省信宜市人民医院普通普胸外科 525300
腹股沟疝指腹腔内脏器经腹股沟薄弱区域或缺损处向体表突出形成包块,临床以男性高发,是普外科常见疾病,一旦发生嵌顿可导致肠梗阻、坏死、穿孔等严重并发症,甚至危及生命。手术是临床治疗本病主要方法,其中腹腔镜经腹膜前腹股沟疝修补术作为微创手术,创伤小、恢复快、复发率低,经实践证实是治疗成人腹股沟疝有效可靠的方法[1]。不过,受多种因素影响,疝囊残端术后早期易发生血清肿,即血清液、淋巴液及液化脂肪等聚集在疝囊残端组织间隙中,周围包裹纤维软组织假包膜所形成的无菌性液体团块,会加重患者术后疼痛与不适,甚至引起蜂窝组织炎、感染、疝复发等问题,目前已引起外科医生广泛重视,如何有效处理疝囊残端以预防和减少血清肿的发生,也成为研究和关注的重点[2]。文章现选取我院近年收治病例,探究腹腔镜经腹膜前腹股沟疝修补术中采用不同残端疝囊处理方式的临床疗效,具体报道如下。
1 资料与方法
1.1 一般资料 选取2018年1月—2020年6月我院收治的腹股沟疝患者74例作为观察对象,随机数字表法分为两组,每组37例。试验组:年龄46~77岁,平均年龄(61.25±7.24)岁;体重指数(BMI)19.1~27.7,平均BMI 23.14±2.52;疝囊直径3.5~11.0cm,平均疝囊直径(6.32±2.54)cm;内环口直径5.0~7.5cm,平均内环口直径(6.52±1.04)cm;合并高血压8例,糖尿病5例,心血管疾病4例,慢阻肺2例。对照组:年龄45~79岁,平均年龄(60.93±7.15)岁;BMI 19.4~27.1,平均BMI 23.20±5.48;疝囊直径3.0~12cm,平均疝囊直径(6.44±2.51)cm;内环口直径5.0~8.0cm,平均内环口直径(6.56±1.13)cm;合并高血压7例,糖尿病6例,心血管疾病4例,慢阻肺3例。两组基线资料比较差异无统计学意义(P>0.05),具有可比性。本研究内容获医院伦理委员会批准执行。
1.2 纳入与排除标准 (1)纳入标准:①符合中华医学会《成人腹股沟疝、股疝和腹部手术切口疝手术治疗方案》[3]中腹股沟疝相关诊断标准,疝囊直径≥3cm;②接受腹腔镜经腹膜前腹股沟疝修补手术治疗,术中证实改良Gilbert分型为Ⅲ型,内环口直径>5cm;③心肺功能良好,ASA 麻醉分级Ⅰ~Ⅱ级,手术耐受;④行择期手术的非急诊患者;⑤成年男性患者;⑥对本研究知情同意。(2)排除标准:①复发疝;②合并绞窄、嵌顿、梗阻、穿孔等急症;③既往腹部手术史或存在其他腹腔镜手术禁忌证;④BMI≥30的肥胖患者;⑤80岁以上高龄老人;⑥术中无法横断疝囊;⑦中途失访或退出,临床资料不全。
1.3 方法 两组均采用标准化的腹腔镜经腹膜前腹股沟疝修补术进行治疗,患者常规术前准备,术中平卧位,麻醉起效后,脐下穿刺建立人工气腹,下套管置入腹腔镜,左、右腹直肌外缘分别穿刺,下套管置入抓持钳、超声刀等手术器械。内镜下充分探查腹股沟解剖结构,于疝环上方2cm处切开腹膜,注意保护腹壁下血管和膀胱,解剖并游离疝囊。常规分离Retzius间隙与Bogros间隙,注意保护死冠血管和疼痛三角区内神经。常规分离疝环粘连,高位游离疝囊,精索腹壁化,注意保护髂外血管、输精管与精索血管。分离腹膜前间隙,内镜直视下离断疝囊,注意避开腹壁下血管。试验组疝囊离断后远端残腔连续螺旋内荷包缝扎并固定在腹直肌下缘,缝合采用2-0 Prolene缝线,注意减张。对于疝囊残端距离腹直肌下缘较远的情况,可通过适当降低气腹压联合体位协助将疝囊推向腹腔的方式来辅助缝合。对照组疝囊离断后则将远端残腔旷置,使游离于腹腔。疝囊处理完成后,两组均以腹腔镜专用的巴德3D Max补片进行修补,注意贴附平整,减张缝合补片与疝环周围腹横筋膜,注意避免精索嵌压。
1.4 观察指标与评价标准 观察两组基本手术指标,包括手术时间、术中出血量、术后住院时间、手术费用。以数字评分法(NRS)评价两组术后1d、3d、7d、2周、4周时的疼痛情况,评分0~10分,得分越高疼痛越重。术后随访6个月,记录两组手术并发症,包括切口感染、血清肿、补片移位、慢性疼痛,定期复查观察腹股沟疝复发情况,统计发生率。血清肿由超声检查获得诊断,分型参照中华医学会提出的标准[3]:无血清肿:0型;持续时间不超过1个月的血清肿:Ⅰ型;持续时间超过1个月的血清肿:Ⅱ型;有临床症状可能需要治疗的血清肿:Ⅲ型;有明确临床症状需要治疗的血清肿:Ⅳ型。本研究将Ⅰ~Ⅱ型血清肿视为单纯事件,血清肿并发症按照Ⅲ~Ⅳ型统计。慢性疼痛评价标准:术后疼痛持续≥1个月,超过疾病一般进展。
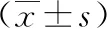
2 结果
2.1 基本手术指标 试验组手术时间、术中出血量、术后住院时间、手术费用与对照组比较,差异无统计学意义(P>0.05),见表1。
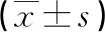
表1 两组基本手术指标比较
2.2 术后疼痛评分 术后3d时试验组NRS评分低于对照组,差异有统计学意义(P<0.05)。其他观察时点,两组NRS评分差异无统计学意义(P>0.05),见表2。

表2 两组术后不同时点NRS评分比较分)
2.3 血清肿发生情况 试验组Ⅰ~Ⅳ型血清肿患者占比均低于对照组,其中Ⅰ型、Ⅱ型血清肿患者占比与对照组比较,差异有统计学意义(P<0.05),见表3。

表3 两组术后血清肿发生情况比较[n(%)]
2.4 并发症与复发率情况 试验组并发症发生率低于对照组,差异有统计学意义(P<0.05),两组腹股沟疝复发率比较差异无统计学意义(P>0.05),见表4。
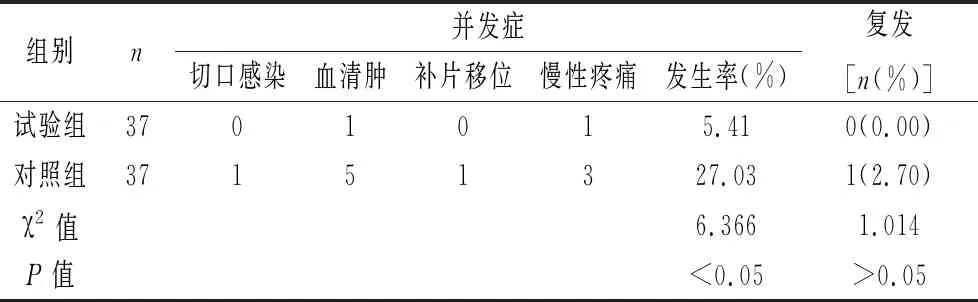
表4 两组并发症与复发情况比较
3 讨论
血清肿是腹腔镜疝修补术治疗腹股沟疝术后常见并发症,影响血清肿发生的因素众多,基于以往研究归纳总结为患者因素和手术因素两类,前者包括疝囊巨大、躯体生理机能下降、合并疾病等,后者包括手术创面大小、残留腔隙大小、创伤引起炎症渗出、补片植入引发炎性反应、术中淋巴系损伤、术后相融蛋白活性增加等[4]。另外也与手术时间、施术者手术操作熟练度与精细度等有关。根据文献报道,腹股沟疝术后血清肿的发生率最高可达90%[5],不过多数血清肿无明显临床症状,可在术后一段时间内自行吸收消失,但部分患者可见明显疼痛不适,有导致感染、补片移位等并发症发生的可能,需要接受穿刺抽吸等针对性治疗,是导致患者术后舒适度降低、住院时间延长、治疗费用增加的重要原因。因此,有效预防和减少血清肿对改善患者预后具有积极作用。
腹腔镜手术治疗较大疝囊的腹股沟疝时,需要先将疝囊切除,创伤大,出血量多,加之切除后的疝囊残端处于身体低位,具有盲袋效应,同时其本身为壁层腹膜,又具有吸收功能,因此极易发生血清肿[6-8]。传统方法处理是旷置离断后的疝囊残端,由于局部淋巴受阻、吸收功能降低等原因,疝囊残端易出现积液[9-10]。为了解决这一问题,笔者在疝囊离断后,以缝线对疝囊远端残腔进行荷包缝扎并固定在腹直肌下缘,此法可以有效解决旷置处理情况下疝囊残端因盲袋效应收集腹膜前液体形成积液,另外也可以减少疝囊创面渗出,缩小腹膜前间隙,从而抑制液体分泌,预防和减少血清肿发生。另外,此法操作简单,不易损伤腹壁下血管,安全性高,可以有效减少血清肿的发生及其所致疼痛、并发症以及住院时间延长等问题,提高手术效果[11]。本文结果显示,试验组术后不同分型血清肿患者占比均少于对照组,并发症发生率也低于对照组,与文献报道结论相符[12],肯定了以此法进行残端疝囊处理的有效性与可行性。
综上所述,腹腔镜经腹膜前腹股沟疝修补术中,将离断后的疝囊远端残腔连续螺旋内荷包缝扎并固定在腹直肌下缘,可以有效预防和减少血清肿的发生,减轻术后早期疼痛,对预防术后并发症具有积极作用。

