消瘀通腑汤治疗痰热腑实型脑出血急性期的效果观察
郑玉兰,黎秀丹,李闪闪,林创明,李如珊,刘云松
(广东祈福医院重症医学科,广东 广州 511495)
脑出血也叫出血性脑卒中,是指非外伤性脑实质内血管破裂引起的出血。此病具有发病急、病情危重且进展快、致残率和致死率高等特点。有报道称,脑出血的致死率高达30% ~40%,其致残率高达50% ~70%[1]。临床上治疗脑出血的关键在于尽快为患者止血,解除其局部脑组织的血肿压迫,恢复其脑组织的血液循环,保护其脑组织,减轻其神经功能损伤。目前,西医对脑出血患者主要是进行降低颅内压、抗感染、扩张血管、保护脑神经、改善微循环、防治脑水肿等治疗[2]。脑出血属于中医学中“中风”的范畴,其中医证型多为痰热腑实型。中医治疗痰热腑实型脑出血多以活血化瘀、清热豁痰、清腑泄热为主要原则[3-4]。本文主要是研究用消瘀通腑汤对痰热腑实型脑出血急性期患者进行治疗的效果。
1 资料与方法
1.1 一般资料
选择2018 年5 月至2019 年5 月期间我院收治的30 例痰热腑实型脑出血急性期患者作为研究对象。其纳入标准是:病情符合西医关于脑出血的诊断标准,且经头颅CT 检查得到确诊;病情符合中医关于痰热腑实型脑出血的诊断标准,且存在头痛眩晕、半身不遂、口舌歪斜、舌强语謇或不语、痰多且黏、舌质暗红或有瘀点、苔黄腻、脉弦滑或弦涩等中医证候;病情处于急性期;发病至入院的时间≤12 h ;脑出血量为10 ~30 mL;血肿腔形态规则且仅有1 个出血病灶;入院24 h 内出血病灶稳定未增大;其本人(或其家属)自愿参与本研究。其排除标准是:合并有其他脑部器质性疾病;存在凝血功能障碍;发生应激性溃疡所致上消化道出血;脑出血量>30 mL 或存在多个出血病灶;在入院后的24 h 内死亡。随机将其分为观察组(15 例)与对照组(15 例)。在观察组患者中,有男8 例,女7 例;其年龄为41 ~78 岁,平均年龄为(65.84±9.51)岁;其平均的出血量为(21.20±6.53)mL。在对照组患者中,有男9 例,女6 例;其年龄为40 ~79 岁,平均年龄为(66.14±9.43)岁;其平均的出血量为(21.64±6.79)mL。两组患者的一般资料相比,差异无统计学意义(P>0.05)。
1.2 方法
对两组患者均进行常规西医治疗,方法是:用甘露醇、氨基己酸、注射用重组人凝血因子Ⅶa、小牛血清去蛋白注射液、脑蛋白水解物等药物对其进行治疗,并对其进行吸氧、控制血糖、维持水电解质平衡及营养支持等治疗。当患者的收缩压>180 mmHg 时,为其静脉注射降压药物;当患者的收缩压为140 ~180 mmHg 时,让其口服降压药物。在此基础上,用消瘀通腑汤对观察组患者进行治疗。消瘀通腑汤的方剂组成是:三七10 g、川牛膝15 g、生大黄10 g、蒲黄10 g、茜草10 g、益母草10 g、泽兰10 g、桃仁10 g、赤芍10 g、全瓜蒌20 g、胆南星6 g、桑叶10 g、贝母10 g、甘草6 g[5]。水煎服,每天服1 剂(约400 mL)。分早晚两次温服。对于存在吞咽障碍的患者,经鼻饲管为其用药。两组患者均连续治疗4 周。
1.3 疗效判定标准与观察指标
比较两组患者的临床疗效及治疗前后其国立卫生研究院卒中量表(NIHSS)的评分和Barthel 指数(BI)评定量表的评分。NIHSS 的总分为42 分,患者的评分越高表示其神经功能缺损越严重。BI 评定量表的总分为100 分,患者的评分越高表示其日常生活活动能力越好。用基本痊愈、显效、有效和无效评估两组患者的疗效。基本痊愈:治疗后患者的脑血肿基本消失,其NIHSS 评分较治疗前降低≥85%,其病残等级为0 级。显效:治疗后患者脑血肿的体积缩小>2/3,其NIHSS 评分较治疗前降低50% ~84%,其病残等级为1 ~2 级。有效:治疗后患者脑血肿的体积缩小1/2 ~2/3,其NIHSS 评分较治疗前降低20% ~49%,其病残等级为3 级。有效:治疗后患者的疗效未达到上述标准[6]。(基本痊愈例数+ 显效例数+ 有效例数)/ 总例数×100%= 总有效率。治疗前后,比较两组患者的血液流变学指标及血清降钙素原(PCT)的水平。血液流变学指标包括全血高切黏度、全血低切黏度、血浆黏度、纤维蛋白原(FIB)和D-二聚体(D-D)。
1.4 统计学方法
用SPSS 21.0 软件处理本研究中的数据,计数资料用%表示,用χ²检验,计量资料用均数±标准差(±s)表示,用t检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 对比两组患者的临床疗效
观察组患者治疗的总有效率高于对照组患者,差异有统计学意义(P<0.05)。详见表1。

表1 对比两组患者的临床疗效
2.2 对比治疗前后两组患者的NIHSS 评分及BI 评定量表的评分
治疗前,两组患者的NIHSS 评分及BI 评定量表的评分相比,差异无统计学意义(P>0.05)。治疗后,观察组患者的NIHSS 评分低于对照组患者,其BI 评定量表的评分高于对照组患者,差异有统计学意义(P<0.05)。详见表2。
表2 对比治疗前后两组患者的NIHSS 评分及BI 评定量表的评分(分,± s)
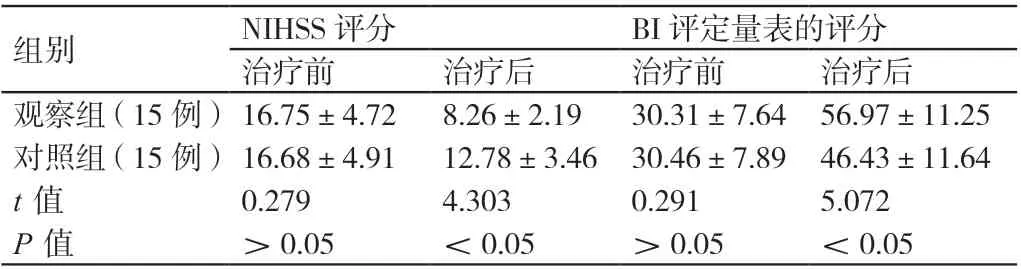
表2 对比治疗前后两组患者的NIHSS 评分及BI 评定量表的评分(分,± s)
组别 NIHSS 评分 BI 评定量表的评分治疗前 治疗后 治疗前 治疗后观察组(15 例)16.75±4.72 8.26±2.19 30.31±7.64 56.97±11.25对照组(15 例)16.68±4.91 12.78±3.46 30.46±7.89 46.43±11.64 t 值 0.279 4.303 0.291 5.072 P 值 >0.05 <0.05 >0.05 <0.05
2.3 对比治疗前后两组患者的血液流变学指标及血清PCT的水平
治疗前,两组患者的全血高切黏度、全血低切黏度、血浆黏度、血清FIB、血浆D-D 及血清PCT 的水平相比,差异无统计学意义(P>0.05)。治疗后,观察组患者的全血高切黏度、全血低切黏度、血浆黏度、血清FIB、血浆D-D和血清PCT 的水平均低于对照组患者,差异有统计学意义(P<0.05)。详见表3。
表3 对比治疗前后两组患者的血液流变学指标及血清PCT 的水平(± s)
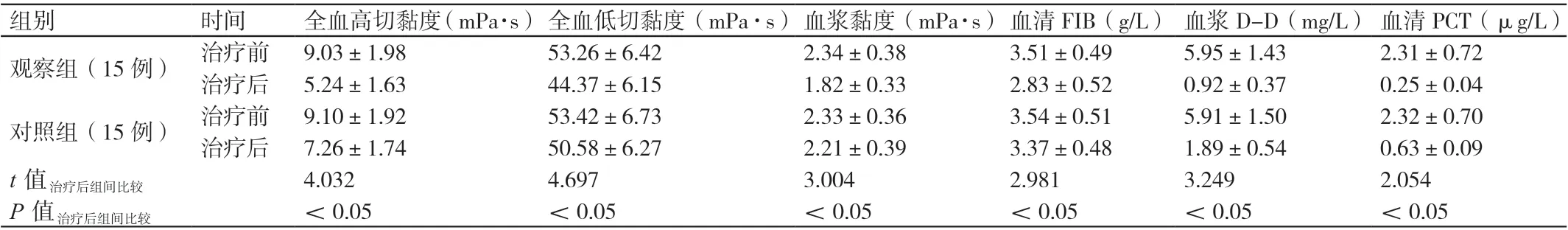
表3 对比治疗前后两组患者的血液流变学指标及血清PCT 的水平(± s)
组别 时间 全血高切黏度(mPa·s)全血低切黏度(mPa·s)血浆黏度(mPa·s)血清FIB(g/L) 血浆D-D(mg/L) 血清PCT(μg/L)观察组(15 例) 治疗前 9.03±1.98 53.26±6.42 2.34±0.38 3.51±0.49 5.95±1.43 2.31±0.72治疗后 5.24±1.63 44.37±6.15 1.82±0.33 2.83±0.52 0.92±0.37 0.25±0.04对照组(15 例) 治疗前 9.10±1.92 53.42±6.73 2.33±0.36 3.54±0.51 5.91±1.50 2.32±0.70治疗后 7.26±1.74 50.58±6.27 2.21±0.39 3.37±0.48 1.89±0.54 0.63±0.09 t 值治疗后组间比较 4.032 4.697 3.004 2.981 3.249 2.054 P 值治疗后组间比较 <0.05 <0.05 <0.05 <0.05 <0.05 <0.05
3 讨论
脑出血是一种严重的脑血管疾病。此病患者在发病后其颅内会形成血肿腔,血肿腔可对周围脑组织产生机械性压迫,使其局部脑组织的血液循环受阻,发生缺血缺氧,进而可导致其大脑神经元受损,出现一系列的症状和体征[7]。目前,西医常采用甘露醇、氨基己酸、注射用重组人凝血因子Ⅶa、小牛血清去蛋白注射液、脑蛋白水解物等药物对脑出血急性期患者进行治疗。中医认为,脑出血属于“中风”的范畴,其病因主要是痰热上扰,气血逆乱,向上阻塞清窍,致脑络受损、血溢脉外,向下阻塞中焦,致气机升降失调,腑气不通,其中医证型多为痰热腑实型[8]。有报道称,痰热腑实型脑出血患者占脑出血患者总数的70% 以上。中医主张从活血化瘀、清热豁痰、通腑泄热等方面着手对痰热腑实型脑出血急性期患者进行治疗[9]。本研究所用的消瘀通腑汤中,三七可活血补血,祛瘀而不伤正,川牛膝可活血利水、逐瘀通经、引血下行,二者共为君药;生大黄可泻下攻积、清热泻火,蒲黄、茜草可化瘀、利水、凉血止血,益母草、泽兰可活血通经、利水消肿,增强川牛膝的利水消肿之力,这五种中药共为臣药;桃仁、赤芍可清热凉血、活血化瘀,全瓜蒌、胆南星可清热化痰、宽胸散结、息风定惊,桑叶、贝母可清肺热、化痰湿,这六种中药共为佐药;甘草可清热解毒、调和诸药,是为使药。全方诸药合用,可共奏豁痰开窍、活血化瘀、通腑泄热之功。现代药理学研究表明,用消瘀通腑汤对脑出血急性期患者进行治疗能促进其脑血肿的吸收,改善其血液流变学指标及脑组织的微循环,保护其神经功能[10]。
本研究的结果证实,在对痰热腑实型脑出血急性期患者进行常规西医治疗的基础上,用消瘀通腑汤对其进行治疗能显著改善其血液流变学指标,减轻其神经功能损伤,缓解其病情,提高其日常生活活动能力。

