新冠疫情期间医务人员职业倦怠水平及影响因素分析
肖潇,汪刘,司俊霄,邓利虹,柯雄
(川北医学院,1.护理学院;2.附属医院医学影像科;3.管理学院;4.四川省基层卫生事业发展研究中心,四川 南充 637000)
新型冠状病毒肺炎(corona virus disease 2019,COVID-19)作为突发公共卫生事件[1],使医务人员出现巨大的生理、心理压力,甚至出现严重的疲劳、倦怠等职业倦怠表现[2-4]。职业倦怠不仅会使医务人员感到疲乏不堪、精力丧失,还会导致其对工作的胜任感和成就感下降[5],对患者服务消极、冷淡,从而对疫情防控和日常诊疗工作产生消极影响[6]。
目前,新冠疫情已进入常态化防控阶段,国内疫情虽然已经得到控制,但新冠病毒仍然存在传播风险。医务人员长期处于备战状态,极易出现职业倦怠,而现有研究对医务人员职业倦怠涉及仍然较少[1,7]。本研究探讨新冠疫情期间医务人员职业倦怠水平及其影响因素,以为疫情防控常态化背景下有效控制医务人员职业倦怠水平,拟订干预措施。
1 资料与方法
1.1 一般资料
以新冠疫情期间川渝地区各级各类医疗机构504名医务人员为研究对象。研究纳入标准:(1)疫情期间正常在岗时间≥2周;(2)知情同意,自愿参加本研究调查。排除标准:(1)各类未取得执业资质的实习生和见习生;(2)疫情期间非在岗的医务人员。研究对象平均年龄(29.9±7.96)岁,女性多于男性(72.0%vs.28.0%)。已婚者多于未婚者(51.2%vs.48.8%);本科学历占比达到61.5%,高于大专及以下(26.0%)和研究生(12.5%)。医生和护士分别占比23.4%、48.4%,其余为技师、管理人员及其它人员。
1.2 研究工具和方法
1.2.1 一般资料问卷 一般资料问卷由研究者自行设计,包括基本人口社会学信息和职业环境因素,具体包括职业、性别、年龄、工作年限、文化程度、婚姻状况、所在医院等级、所在医院是否为新冠定点医院、夜班情况、是否耐受目前工作、家人对工作的理解、自我调节放松情况、对疫情的烦扰程度等。
1.2.2 职业倦怠问卷通用中文版(Maslach Burnout Inventory-General Survey,MBI-GS) 该量表在国际上应用广泛,常用于医务人员职业倦怠情况的评估[8]。量表包括情感耗竭、人格解体和低成就感3个维度,共15道题目。采用Likert7级计分法,0代表 “从不”,6代表“非常频繁”,各维度得分为该维度中各条目得分之和。临界分值为:情感耗竭≥20分,人格解体≥16分,低成就感≤24分[9]。如出现 3个维度中任何1个维度的分数超过临界分值即为轻度倦怠;出现 2个维度分数超过临界分值为中度倦怠;3个维度分数均高于临界值界为高度倦怠[10]。职业倦怠检出率=各维度得分超过临界值的人数/调查对象总人数×100%[11]。本研究该量表总Cronbach's α系数为0.872。
1.2.3 调查方法及质量控制 该调查采用横断面调查法,以分层抽样法选取调查对象,邀请其进行网络问卷填写。在问卷中设计逻辑纠错功能,并在完成数据收集后由医学院校研究生进行质量复核,剔除无效问卷。本次调查共收取508份在线问卷,纳入问卷504份,有效率99.21%。
1.3 统计学分析
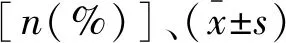
2 结果
2.1 医务人员职业倦怠水平
调查发现医务人员中无职业倦怠的有144名(28.6%),轻度职业倦怠277名(55%),中度职业倦怠61名(12.1%),重度职业倦怠26名(5.2%),总体职业倦怠检出率为72.2%(364/504)。其中,医务人员情绪衰竭得分为(10.52±8.07)分,检出人数 72名(14.3%);人格解体得分为(7.08±7.30)分,检出人数69名(13.7%);低成就感得分(21.19±8.90),检出人数328名(65.1%)。见表1。
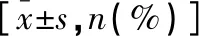
表1 医务人员职业倦怠水平
2.2 影响职业倦怠的多因素回归分析
Logistic回归结果显示,上夜班的频率、工作耐受情况、自我调节情况、对疫情的烦扰程度均与职业倦怠显著相关(P<0.05)。上夜班的医务人员出现职业倦怠的风险小于不上夜班的医务人员(OR=0.550、0.485,P<0.05);对目前工作负担感到压力的医务人员比完全耐受工作负担的医务人员更容易出现职业倦怠(OR=2.1,P<0.05);每周能进行5次及以上自我调节的医务人员出现职业倦怠的风险小于不能进行自我调节的医务人员(OR=0.345,P<0.05);对疫情感到重度烦扰的医务人员出现职业倦怠的风险高于从未感到烦扰的医务人员(OR=3.076,P<0.05)。见表2。
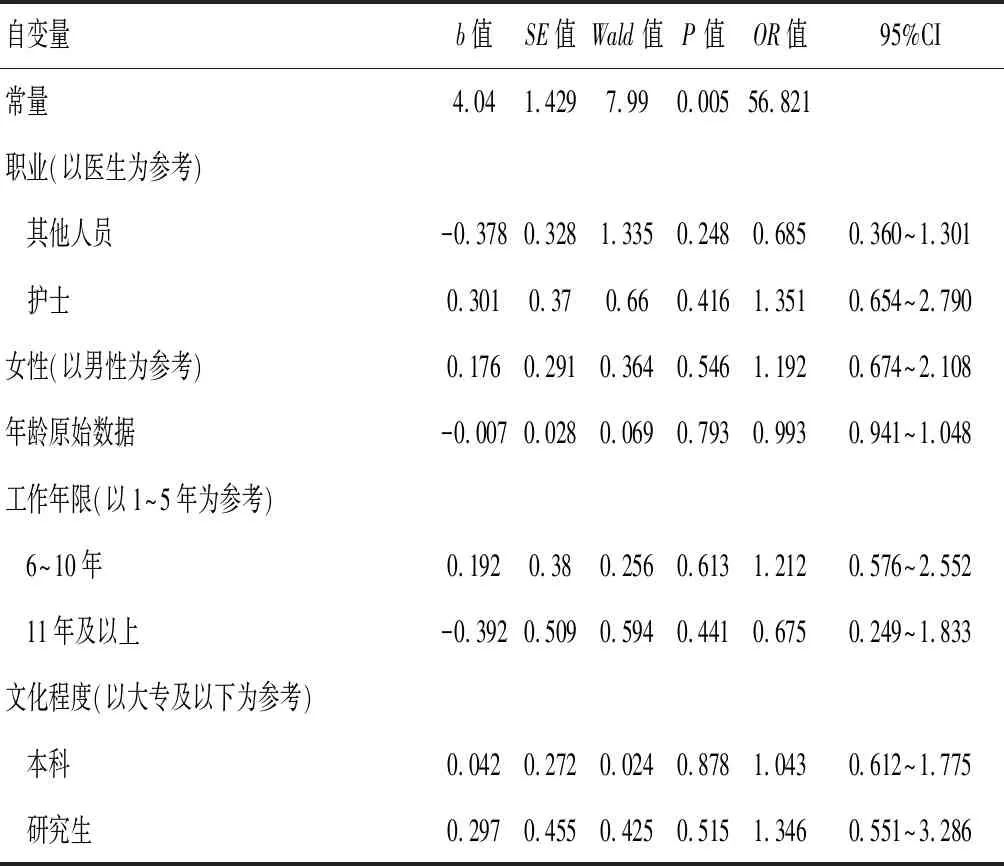
表2 医务人员职业倦怠影响因素的二元Logistic回归分析

续表2
3 讨论
本研究结果显示,新型冠状病毒肺炎期间医务人员职业倦怠总体检出率为71.43%,高于其它文献[12-14]的研究结果。其原因可能是:本研究与上述研究在调查对象、抽样区域、测量工具和时空环境等存在差异。此外,既往研究的对象未暴露于公共卫生应急环境,但次疫情爆发流行范围广、传播速度快、持续时间久[15],目前对病毒的相关病理、流行病学、医疗护理等知识仍认识不足,尚无特效疫苗和特效药,防护资源匮乏[16],医务人员储备不足,医疗应急培训不到位。这些因素直接导致了医务人员工作模式、工作负荷、压力源等因素改变,进而导致长期暴露在新冠肺炎易感环境中的医务人员更容易产生职业倦怠[17]。一线医务工作者在工作、生活、情感上获得更多的关注和支持,而非一线的医务工作由于担心家人被感染、医疗防护不足、工作环境更复杂等,也容易出现职业倦怠。
有研究[18-19]表明,年龄、性别、文化程度与职业倦怠有关,女性和年轻的医务人员更容易遭受职业倦怠。但也有研究[20]证明,职业倦怠与性别、年龄、文化程度无显著相关,与本研究结果一致。这可能是由于在新冠肺炎疫情期间,无论研究对象从事的是医疗、护理还是其他医务工作,其均处于高度紧张的职业环境[21]。因此工作岗位等不同人口社会学因素对医务人员职业倦怠发生的影响不显著。
以往研究[18]表明,职业倦怠与工作负荷、工作时间、上夜班情况相关,负荷越重、工作时间越长、上夜班频率越多,工作人员更容易产生倦怠,这与本研究结果不一致。本研究结果显示,工作时间与职业倦怠发生并无显著相关,工作负荷有压力感的个体比无压力感个体出现职业倦怠的风险更大;且上夜班是职业倦怠的保护因素,上夜班的频率越多,遭受职业倦怠的风险就越低。其原因可能是由于新冠疫情期间,医务人员夜班接触病人的频率和机会更少,工作强度相较于白班更低,传染病暴露风险相对较低。
有研究[19-22]表明,传染病应激下,工作压力、医院资源及其他人的支持是医务人员职业倦怠的主要影响因素,其中传染病爆发所引起的工作压力是最大的影响因素,与本研究结果部分一致。本研究结果发现,对疫情的烦扰是职业倦怠发生的危险因素,医务人员承受的工作压力越大,烦扰程度越重,发生倦怠的风险就越高。还有研究[23]发现,自我调节也是职业倦怠发生的保护因素,在疫情常态化进展下,医务人员在工作中积极排解压力,调节不良心理状况,医疗机构根据员工个人情况和能力合理分配工作量,可以减少职业倦怠的发生。因此,医务人员应善于调整自己的心态,从容应对各种压力,尽量避免疫情带来的心理影响[24-25]。
本研究初步分析了新冠肺炎疫情常态化期间医务人员的职业倦怠水平及影响因素,发现部分职业暴露因素与职业倦怠之间存在相关性。社会、医院、家庭应当积极利用职业倦怠保护因素,给予医务人员更多关爱和支持。本研究不足在于受疫情影响,研究主要通过网络收集样本数据,尽管研究工具的信度经过可靠性检验,但研究结论的外推性还有待于进一步验证。

