双胎妊娠宫颈剪切波弹性成像测值对自发性早产的预测价值
王玲,王晋,祁晓英,宋清芸,罗红
(四川大学华西第二医院超声科·妇儿疾病与出生缺陷教育部重点实验室,四川 成都 610041)
早产是世界范围内多胎妊娠的常见问题,且多胎孕妇早产的发生率高于单胎孕妇。目前,我国众多研究都致力于预测早产并及时给予干预治疗,以降低其发生率。因此,产检中及早识别早产风险高的多胎妊娠就变得尤为重要。经阴道超声剪切波弹性成像(shear-wear elastography,SWE)采用了马赫锥测量组织中的颗粒横向振动剪切波,得到组织硬度的剪切波速度或杨氏模量值,现已在多种组织的超声诊断中证实其价值[1-4]。在对孕妇宫颈管的探索中,既往研究[5-8]通过分析孕妇宫颈SWE测值与孕周的相关性发现,孕妇宫颈硬度随孕周的增加逐渐变软。但目前更多关注的是单胎孕妇早产与宫颈SWE值的关系,而在多胎孕妇中相关报道较少。本研究通过比较双胎孕妇与单胎孕妇宫颈SWE测值范围及宫颈管长度(length of cervical canal,LC),借以探索其与早产的关系,为临床预测多胎妊娠早产提供参考依据。
1 资料与方法
1.1 一般资料
选取2017年1月至2019年1月于四川大学华西第二医院行产检的55名双胎孕妇和50名单胎孕妇为研究对象。其中,双胎孕妇年龄24~44岁,中位年龄31岁;体重指数(body mass index,BMI)为(27.2±2.85)kg/m2。单胎孕妇年龄20~44岁,中位年龄30岁;BMI为(26.3±2.11)kg/m2,两组比较无统计学差异(P>0.05)。双胎孕妇再根据是否早产分为早产组(n=34)和足月产组(n=21)。两组年龄、BMI、是否为经产妇以及早产与流产史比较,差异无统计学意义(P>0.05)。见表1。本研究通过四川大学华西第二医院伦理委员会批准,符合《世界医学会赫尔辛基宣言》的要求。
纳入标准:(1)本院建档双胎孕妇;(2)无严重妊娠并发症;(3)无严重内外科疾病;(4)孕妇知情同意。排除标准:(1)孕妇合并妊娠期糖尿病、高血压、胆汁淤积症等疾病;(2)孕妇患有宫颈疾病者、此前或本次怀孕行宫颈环扎术者及孕前曾行宫颈操作或宫颈手术者;(3)本次妊娠合并胎儿畸形者。
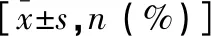
表1 早产组与足月产组孕妇基线资料比较
1.2 方法
1.2.1 早产诊断标准 依据《早产的临床诊断与治疗推荐指南》的自发性早产诊断标准[9]:妊娠满28周但不到37周,出现规律宫缩,同时伴有宫颈的进行性改变(宫颈容受性≥80%,伴宫口扩张2.0 cm以上)。
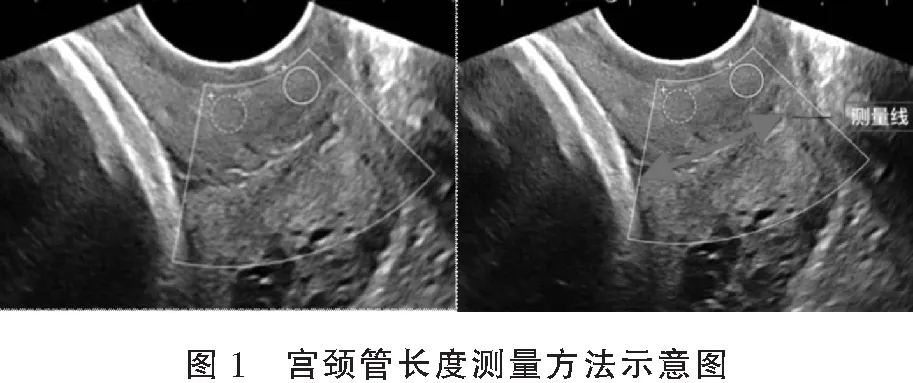
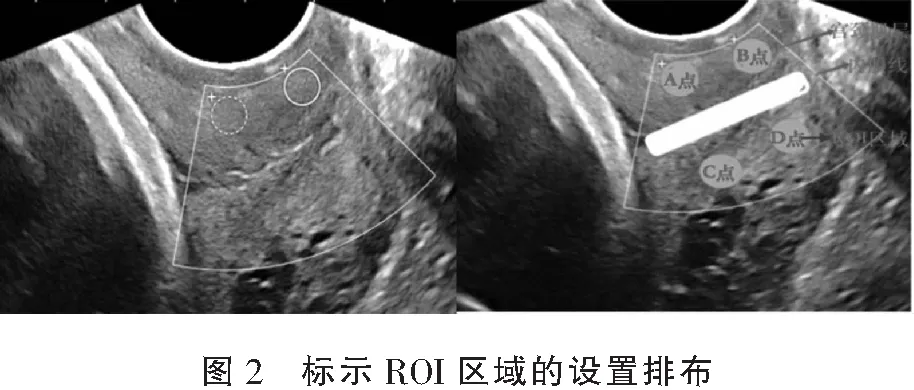
1.2.2 检查方法 采用法国声科影像(Supersonic Imagine)公司的SuperSonic Imagine’s Aixplorer 超声诊断仪,使用经阴道超声探头(型号:Super Endocavity SE12-3),频率3~12 MHz,并使用自带声触诊组织量化软件包(virtual touch tissue quantification software package,VTQ)进行弹性成像分析。(1)CL测量:嘱孕妇排空膀胱取截石位,暴露外阴部,将探头置入阴道内,保持探头刚刚接触宫颈外口,切勿加压,获取整个宫颈正中矢状切面图,测量宫颈内外口之间的距离,连续测量3次,取平均值。见图1。(2)宫颈SWE值测量:完成宫颈管长度测量后,探头仍固定不动,启动剪切波弹性成像功能,使蓝色采样区覆盖宫颈内口,待图像稳定3~4 s后冻结图像,随后启动Q-Box测量其硬度,调整采样区(Region of interest,ROI)直径为5 mm。ROI区域具体的排布为沿着宫颈的长轴,从宫颈内口、外口、前唇、后唇各选择一个测量点,组成4个互不重叠的、直径5 mm的采样框采集数据。具体采样点(ROI)分布设计如图2所示,A、B两点分别为前唇内、外口测量点,C、D两点分别为后唇内、外口测量点,ROI取样框设置于距闭合外口、闭合内口约5 mm的区域。
1.2.3 观察指标 (1)单胎孕妇与双胎孕妇SWE测值及CL;(2)足月产组与早产组双胎孕妇在孕中期超声检查的CL、宫颈各点SWE测值(内口前唇、内口后唇,外口前唇、外口后唇);(3)CL及SWE测值对早产诊断的价值评估:采用受试者工作曲线(receiver operating characteristic,ROC曲线)及Logistic回归分析。约登指数法计算SWE测值预测早产的截断值(Cut-off值)。Logistic回归方程为Logit(P)= -0.22×宫颈SWE测值-1.273×CL,联合参数Y=宫颈SWE测值+5.77×CL。
1.3 统计学分析
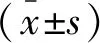
2 结果
2.1 孕中期各时间段单胎孕妇与双胎孕妇CL及宫颈SWE测值比较
在孕中期12~18周、18~24周、24~28周双胎孕妇宫颈内口前唇、内口后唇、外口前唇、外口后唇SWE测值均小于同孕周单胎孕妇,差异有统计学意义(P<0.05)。孕18~24周CL短于单胎孕妇(P<0.05),提示在同一孕期,双胎孕妇因宫腔压力较单胎孕妇高,普遍宫颈管偏软。见表2、图3。
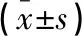
表2 孕中期各时间段单胎与双胎孕妇CL及宫颈SWE测值比较
2.2 双胎孕妇足月产组与早产组CL及宫颈SWE测值比较
与足月产组相比,早产组在孕中期CL较短,宫颈各点SWE测值较小,差异均具有统计学意义(P<0.05)。见表3。
2.3 双胎孕妇CL及宫颈SWE测值对早产的预测价值
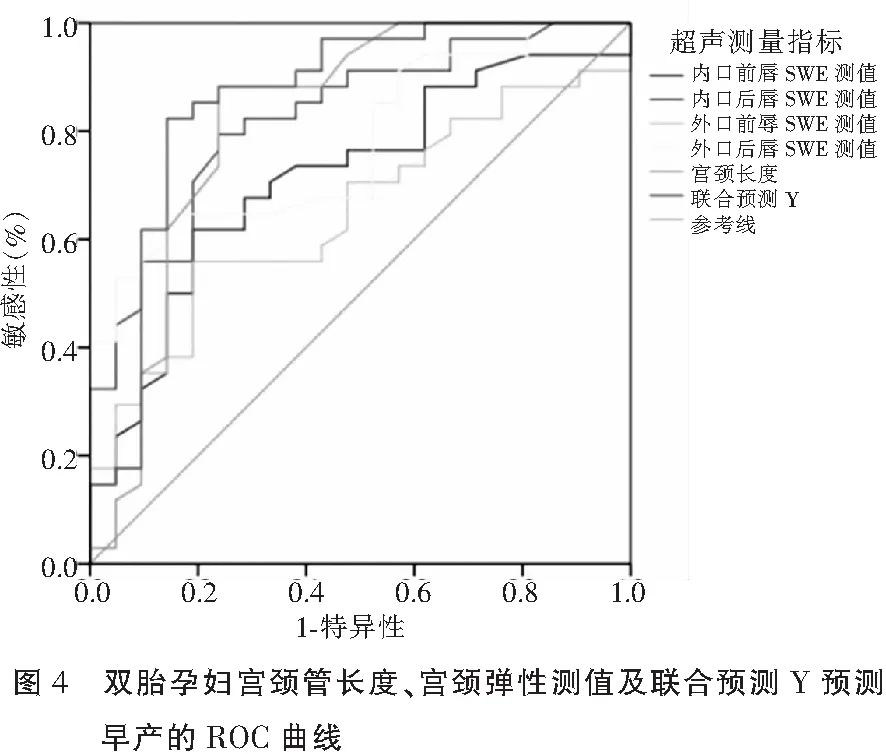
ROC曲线分析显示,宫颈内口后唇的AUC最大(AUC=0.83,P<0.01),宫颈内口后唇SWE测值预测早产的截断值(Cut-off值)为18.15 Kpa;CL的AUC为0.82,Cut-off值为3.13,表明二者对早产预测敏感性和特异性均较高。Logistic回归分析显示,宫颈内口后唇SWE测值与CL联合对早产预测的AUC=0.86,Cut-off值为34.94,表明二者联合预测早产的敏感性和特异性更高。见表4、图4。
表3 双胎孕妇足月产组与早产组CL及宫颈SWE测值比较
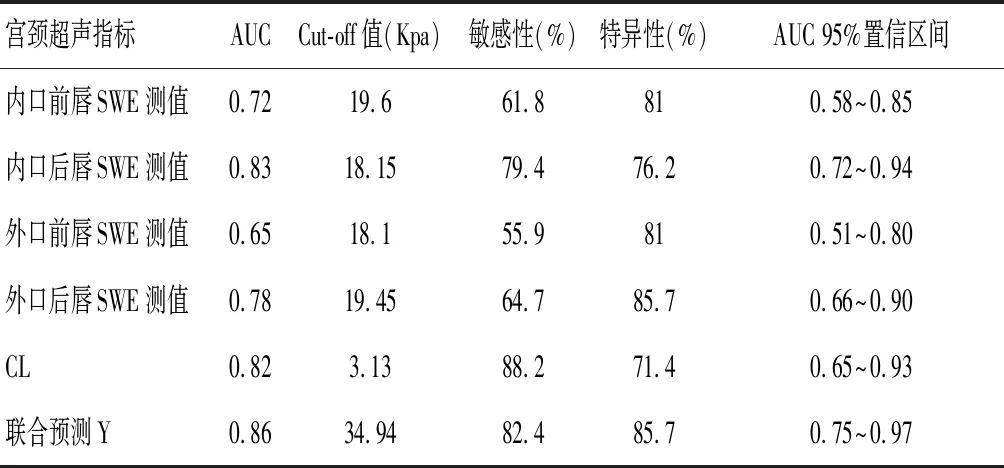
表4 双胎孕妇宫颈超声各指标 ROC 曲线分析结果
3 讨论
随着我国二胎政策的实施,辅助生殖技术的发展,多胎妊娠的数量不断增加,而多胎妊娠孕妇中早产比例高于单胎,且早产新生儿的死亡率高于足月产新生儿,因此,通过孕期筛查对具有早产高危风险者进行预测并早期干预很有必要。本研究发现双胎孕妇宫颈管长度短于单胎孕妇,进一步探测宫颈SWE测值发现,双胎孕妇宫颈管较软,并基于此建立了双胎孕妇宫颈SWE测值与宫颈管长度联合预测早产发生的模型。
本研究发现,与单胎孕妇相比,双胎孕妇在孕中期各时段的宫颈SWE值偏低。Ono等[10]分析了280名孕妇宫颈SWE测值与孕周的相关性,结果发现,宫颈随着孕妇孕周增加逐渐变软。此外,该研究还发现,多胎孕妇(26名)的宫颈弹性测值相比单胎孕妇(254名)降低,随孕周的增加,多胎孕妇宫颈变软的程度更加明显。另一项研究[11]比较了36名多胎孕妇及38名单胎孕妇宫颈弹性测值的差异,孕妇均在孕12~32周进行连续3次宫颈SWE测量,结果发现,多胎孕妇在宫颈管低点(距宫颈管外口7.5 cm)、第二次弹性测值时(孕20周左右)弹性低于单胎孕妇,而两者在高点或其他孕周时差异则无统计学差异。以上研究为本研究不同ROI测量点的选择提供了依据。Ono等[10]的研究设置ROI取样点的方法为以宫颈外口为取样基线点,向内口方向走形5 mm及10 mm,分别命名为低点(Lower point)与高点(Upper point)。但在多胎妊娠中,孕妇宫颈管长度较单胎孕妇更短,对于较短的宫颈管,其高点可能超过宫颈管总长度,存在误差。因此,本研究对这种方法进行修正,将ROI取样框设置于距闭合外口、闭合内口5 mm的区域,既避开了胎儿及其附属物,也真实反映了宫颈内口与外口的情况。
本研究发现,早产组孕妇CL与宫颈四个测量点SWE测值均显著小于足月产组。进一步探索宫颈SWE测值与CL预测早产的价值发现,内口后唇SWE测值和CL预测早产的敏感性和特异性高,且二者联合可进一步提高对早产预测的敏感性和特异性。结合已有文献[12],一项多中心研究纳入了161名双胎孕妇,发现妊娠22~24周时,双胎孕妇宫颈管长度小于2.5 cm的比例约为18%,而在单胎孕妇中仅占9%。Goldenberg的研究分析了双胎孕妇宫颈管长度与早产的相关性,发现短宫颈(<2.5 cm)的双胎孕妇发生早产的风险较正常宫颈长度双胎孕妇高8倍[13]。
既往尚未见双胎孕妇宫颈弹性成像与早产的相关报道,因此,本研究查阅了既往研究单胎妊娠中宫颈SWE测值与早产相关性的研究。杨小锋等[14]发现,宫颈内口后唇SWE测值预测早产的灵敏度和特异度分别为82%与90%,且将该指标与CL联合后提高了单独预测的效能。Hernandez-Andrade等[15]的前瞻性队列研究分析了628名单胎妊娠孕妇,分别测量孕妇在孕18~24周宫颈管长度及宫颈内口弹性值,发现CL<2.5 cm及宫颈内口弹性测值<2.48 m/s时对早产的预测价值最高,两者联合可进一步提高预测的敏感性及特异性。本研究证实了上述研究结果。
综上,相比同时期单胎妊娠,双胎妊娠孕妇宫颈管较短且偏软。妊娠14~28周检测孕妇宫颈弹性与宫颈管长度可预测自发性早产,两者联合运用可进一步提高对早产的预测价值。本研究的不足之处在于:(1)研究样本相对较少,分析存在一定程度的偏倚;(2)未对孕妇进行连续性宫颈弹性及宫颈管长度的测量,只能计算孕中期各时间段的均值,缺乏连续性。

