幼年性息肉及幼年性息肉综合征患儿临床及内镜特征分析
李 娜, 陶玉荣, 谢 惠, 康 倩, 余东亮, 盛剑秋
中国人民解放军总医院第七医学中心消化内科,北京 100700
幼年性息肉(juvenile polyp,JP)为肠道错构瘤性息肉,在儿童中是最常见的息肉类型,也是儿童下消化道出血最常见的原因[1-2]。幼年性息肉综合征(juvenile polyposis syndrome,JPS)是一种罕见的常染色体显性遗传病,临床上多表现为胃肠道多发错构瘤性息肉,可增加患者胃肠道恶性肿瘤的风险[3]。本研究对83例JP和JPS患儿的临床及内镜资料进行分析,现报道如下。
1 资料与方法
1.1 一般资料纳入2012年1月至2017年12月在我院消化内科收治的年龄≤14岁JP及JPS患儿83例,所有患儿均行电子结肠镜检查及内镜下息肉切除,术后病理证实为JP,且除外Peutz-Jeghers综合征和Cowden综合征。JPS的诊断标准:结直肠超过5个幼年性息肉;全消化道多个幼年性息肉;任意数目的幼年性息肉伴有JP家族史,以上3条满足任一条即可诊断为JPS[4]。
1.2 资料回顾回顾分析患儿的临床及内镜资料,详细记录患儿的年龄、性别、家族史、症状、病程、息肉特征(数目、大小、形态、分布位置)、病理结果、并发症、基因检测结果及随访结果。
2 结果
2.1 临床特征83例患儿中,男50例,女33例,年龄1~14岁。临床表现为便血78例(其中腹痛伴便血患者16例),肛门肿物脱垂5例,病程1 d~1年。
2.2 内镜特征所有患儿均行结肠镜检查,其中68例(81.93%)完成全结肠检查,15例(18.07%)完成乙状结肠检查。单发息肉患儿77例(92.77%),2~4枚息肉患儿2例(2.41%),≥5枚息肉患儿4例(4.82%)(见表1)。
77例单发息肉患儿中,男46例(59.7%),年龄1~14岁,中位年龄6岁,1例有JP家族史。息肉直径≤1 cm者14例,1~2 cm者37例,2~3 cm者22例,>3 cm者4例;根据巴黎分型[5],息肉形态均为0-Ⅰ型,其中0-Ⅰp型52例(见图1),0-Ⅰs型25例(见图2);息肉位于直肠39例,乙状结肠30例,降结肠8例。
2~4枚息肉患儿中,1例为4岁男性患儿,发现2枚息肉,分别位于横结肠和乙状结肠,均为0-Ⅰp型,直径1.2~1.5 cm。另一患儿为5岁女性,共发现4枚息肉,均为0-Ⅰs型,直径0.8~1.2 cm,分别位于降结肠、乙状结肠和直肠。息肉≥5枚患儿4例,男3例,年龄4~14岁,中位年龄11.5岁,2例有JP家族史,息肉形态及分布特征详见表2。
4例结肠幼年性息肉≥5枚及结肠单发息肉有JP家族史患儿考虑为JPS,行胃镜检查,其中2例发现有胃多发息肉(见图3~4);全外显子组基因测序,其中1例患儿检测到BMPR1A基因突变。

表1 JP患儿临床及内镜特征Tab 1 Demographics of children with JP

表2 JPS患儿临床及内镜特征Tab 2 Clinical and endoscopic characteristic of JPS in children
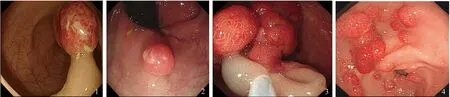
图1 直肠0-Ⅰp型息肉;图2 直肠0-Ⅰs型息肉;图3 结肠镜检查发现JPS患儿直肠内多发息肉;图4 胃镜检查发现同一JPS患儿胃窦内多发息肉
2.3 随访随访6~75个月,5例JPS患儿未发生结直肠癌及其他部位肿瘤;单发息肉患儿中,1例患者在息肉切除术后48个月时又出现便血,结肠镜检查发现息肉,行内镜下息肉切除术,病理证实为JP;多发JP患儿中未再发现息肉。
3 讨论
单发JP常在儿童期引起直肠出血,占儿童息肉的70%~80%[6]。单发JP通常位于左半结肠,但多达1/3位于脾曲附近,因此需要进行全结肠镜检查[3]。一部分单发JP患儿会再次出现息肉,复发率为4%~7%[7-8]。尽管有少数研究报道[7],单发JP会发生腺瘤性改变,继而引起癌变,但在儿童期发生恶变的风险极低甚至无[9-10]。单发JP通常被认为是良性的,无或只有很小的癌变风险[11-12]。因此,指南推荐对于单发JP的患儿,在治疗后不需要重复结肠镜检查[3]。本研究中,1例单发息肉患儿在息肉切除术后4年又出现便血,结肠镜检查再次发现息肉,且病理证实为JP。Fox等[8]报道,单发JP患儿息肉复发率约17%,肿瘤(腺瘤性病灶)发生率为3.9%。以上研究表明,目前的临床研究尚不够充分,还需要更多的研究来评估单发JP患儿复发和癌变风险。
JPS是一种罕见的疾病,发病率为1/16万~1/10万[4]。JPS可增加患胃肠道恶性肿瘤的风险,终生风险为38%~68%[12]。JPS的发生与SMAD4或BMPR1A基因的胚系突变有关,40%~60%的JPS患者可检测出SMAD4或BMPR1A基因突变,约25%患者有新发突变[13-14]。目前JPS的诊断主要根据Jass诊断标准,因此,儿童和青少年无论有或无JPS家族史,如结肠镜检查发现有5个息肉时,应评估JPS的结肠外表现,随后进行遗传咨询和基因检测[3]。本研究中,5例JPS患儿中,1例为有JP家族史的结肠单发息肉患儿;其余4例患儿结肠息肉均超过5枚,且2例患儿有家族史。JPS患儿中,其中2例患儿发现有胃多发息肉,1例患儿检测到BMPR1A基因突变。对于JPS患儿,定期的结肠镜监测是必要的,目的是切除所有>10 mm的息肉,但对监测时间间隔的长短尚无定论,因此,需要根据患儿结肠息肉的负荷制定个性化的随访监测方案。
对初始结肠镜检查发现多发息肉且数目<5个者,因不确定是否为JPS,应每5年进行1次结肠镜检查,若患儿又出现便血症状时,应及时行结肠镜检查。
综上所述,JP在儿童中是最常见的息肉类型,JP和JPS患儿多表现为便血,息肉多为0-Ⅰ型,因此对出现便血的儿童,全结肠镜检查是必要的,如发现息肉可行内镜下治疗。对考虑为JPS患儿,更应行全结肠镜检查及早期行胃镜检查,必要时可行基因检测,同时根据患儿结肠息肉负荷制定个性化随访监测方案。

