进展期胃癌根治术后5年预后因素分析及生存预测模型的建立
哈丽达·夏尔甫哈孜, 冯 娟, 范晓棠, 石绣江, 陈 兰, 克拉热·阿合买提, 阿丽亚·热哈提
新疆医科大学第一附属医院肝病科,新疆 乌鲁木齐 830054
在世界范围内,每年约有70万患者死于胃癌,居癌症病死率的第2位[1],我国每年胃癌死亡率居恶性肿瘤首位,胃癌患者的预后较差,早期胃癌5年生存率可达90%,而进展期胃癌5年生存率仅为20%~60%[2], 胃癌按大体解剖学分类分为早期胃癌和进展期胃癌,进展期胃癌是指癌细胞浸润突破胃壁黏膜下层,包含区域淋巴结转移与未转移者[3]。本研究通过对我院接受根治术的195例进展期胃癌患者临床病理资料的生存分析,获得影响进展期胃癌根治术后生存情况的独立预测因子及建立预测指数(predict index, PI)模型,为临床对进展期胃癌根治术后5年生存情况的精准评估和预后的判断提供有力的依据。
1 资料与方法
1.1 一般资料收集2011年1月至2014年6月于我院接受根治性手术治疗的195例进展期胃癌患者的临床病理资料,纳入的患者均经影像和术后病理证实为进展期胃癌,临床分期为Ⅰ~Ⅳ期(M0),按2010年AJCC胃癌TNM分期标准[4],临床病理资料及随访资料完整,部分患者接受术前或术后辅助性化疗,排除合并其他癌症的患者。
1.2 治疗方法全部病例均行胃癌根治术,24例采用D1和D0根治术,125例采用标准术式的D2根治术,46例采用D3根治术;胃近侧次全切除42例,远侧次全切除43例,全胃切除110例。
1.3 资料随访与观察指标收集患者的临床病理资料,观察指标主要包括年龄、性别、肿瘤标志物、临床分期、浸润深度、组织分型、Lauren分型、网膜转移、肿瘤部位和大小、TNM分期、手术方式、辅助性化疗情况等,随访采用电话、门诊复查和信件相结合的方式,观察时间以首次在本院行手术治疗为起点,以5年为观察截止时间点,转归包括生存和死亡。
1.4 统计学分析采用IBMSPSS 19.0软件对以上采集的数据进行处理,将195例患者的临床病理特征分组,应用Kaplan-Meier生存分析中的寿命表法计算中位生存期和1、3、5 年累积生存率,采用Log-rank法检验各组间差异,剔除T分期和N分期后将剩余单因素分析所有指标代入Cox风险回归模型进行多因素分析,采用最大似然比前进法,P<0.05为差异有统计学意义,得出独立预测因子及回归系数,根据预测因子及回归系数建立PI模型,对PI模型进行有效性检验和多因素校正,绘制PI模型预测此类患者术后5年生存情况的ROC曲线,取Youden指数(灵敏度+特异度-1)最大时所对应的最佳分界点为界值(cut-off值),结合阳性预测值、阴性预测值和灵敏度、特异度等评价PI模型对进展期胃癌根治术后5年生存情况的预测价值。
2 结果
2.1 一般情况共195例患者术后经病理诊断为进展期胃癌,男120例(61.5%),女75例(38.5%),年龄(55.7±3.9)岁(37~68岁),生存时间5~60个月,全组患者根治术后1年、3年、5年总生存率为63.6%、40.4%、23.1%,中位生存时间为(24.8±4.1)个月。
2.2 Kaplan-Meier和Log-rank单因素分析Kaplan-Meier生存分析和Log-rank检验结果显示,年龄、T分期、N分期、临床分期、Lauren分型、组织分型、网膜转移、肿瘤大小和脉管侵犯与进展期胃癌5年预后情况明显相关(P<0.05),而性别、CEA、肿瘤部位、手术类型和辅助性化疗与预后无相关性(P>0.05,见表1)。
2.3 多因素Cox回归分析考虑到T分期和N分期与临床分期有交互作用,故剔除,将剩余单因素分析中的所有指标代入多因素Cox风险回归模型进行分析,校正和控制混杂变量后,筛选出对此类患者根治术后5年生存情况有显著性影响的独立预测因子有5个,年龄(β=0.13,OR=1.25)、组织分型(β=0.35,OR=1.62)、网膜转移(β=0.58,OR=2.26)、临床分期(β=0.78,OR=2.61))、脉管侵犯(β=0.39,OR=1.83)是增加进展期胃癌术后5年死亡风险的独立危险因素(P<0.05);而Lauren分型、肿瘤大小未进入最后的Cox风险回归模型,未成为独立预测因子(见表2)。
2.4 PI模型的建立及有效性检验采用向前逐步回归LR法建立回归模型,经3步回归,年龄、组织类型、网膜转移、临床分期、脉管侵犯依次被选为预测因子,根据以上预测因子结合回归系数(β值)建立预测进展期胃癌根治术后5年生存情况的PI模型:PI=0.13×X1(岁)+0.35×X2(分化型=0,未分化型=1)+0.58×X3(否=0,是=1)+0.78×X4(Ⅰ期=1,Ⅱ期=2,Ⅲ~Ⅳ期=3)+0.39×X5(否=0,是=1),方程中的变量X1、X2、X3、X4、X5分别对应年龄、组织类型、网膜转移、临床分期、脉管侵犯,PI值为1.57~11.44,PI值越大,预测进展期胃癌术后5年内死亡的风险越大,反之风险越小,PI预测模型的有效性检验:P=exp(0.13×X1+0.35×X2+0.58×X3+0.78×X4+0.39×X5)/[1+exp(0.13×X1+0.35×X2+0.58×X3+0.78×X4+0.39×X5)],模型有效性经卡方检验得出χ2=15.48,P<0.05,预测模型的分类能力达81.5%。
2.5 PI预测模型的多因素校正将PI值代入Cox回归模型进行单因素和多因素分析,多因素校正的指标为所有相关影响因素,在校正相关影响因素后,PI模型成为独立预测因子:PI(β=1.06,OR=2.82),PI值每增加1个单位此类患者5年内死亡的风险将增加1.82倍(P<0.05)(见表3)。
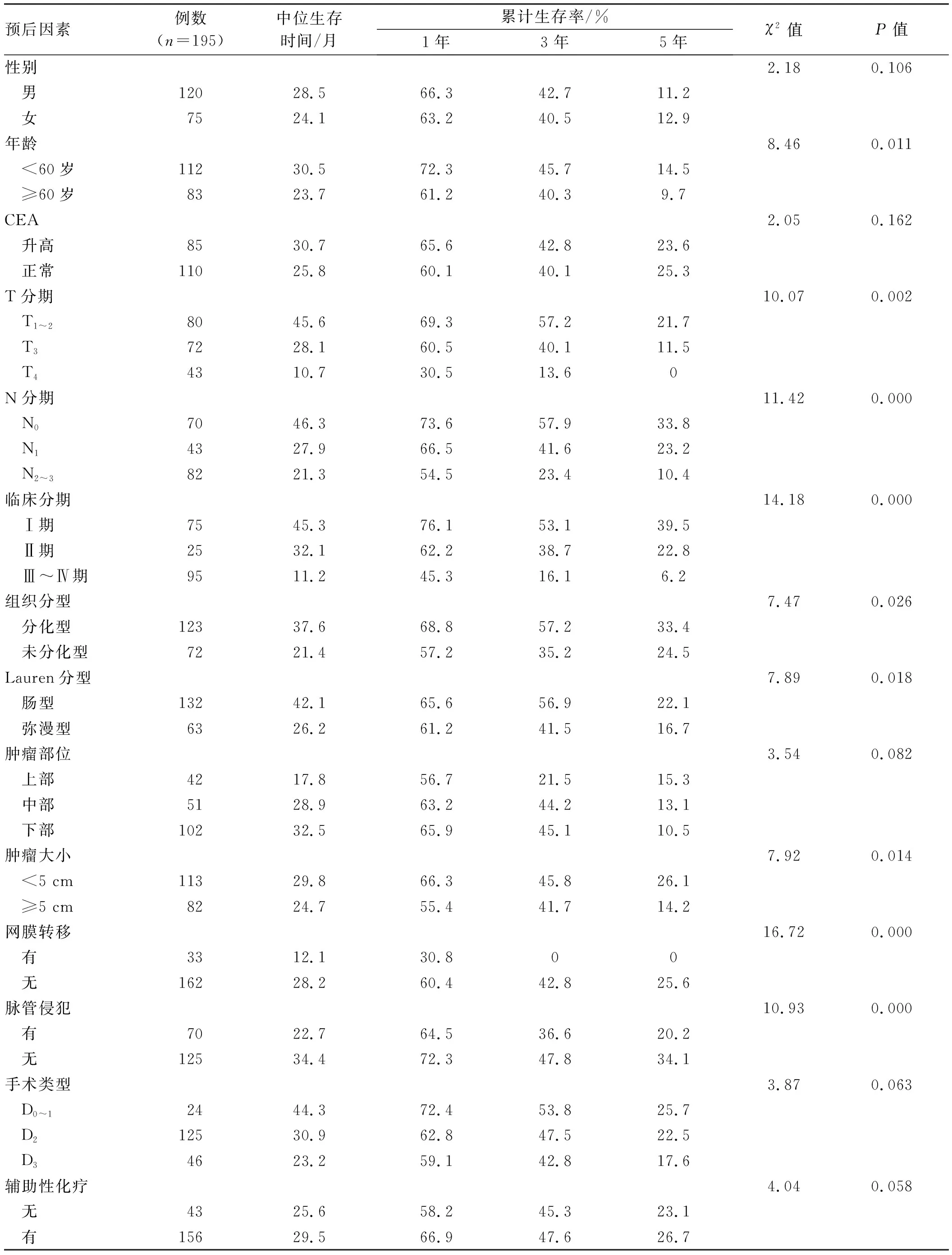
表1 进展期胃癌根治术后5年生存情况的单因素分析Tab 1 Univariate analysis of 5-year survival in patients with advanced gastric cancer after radical resection
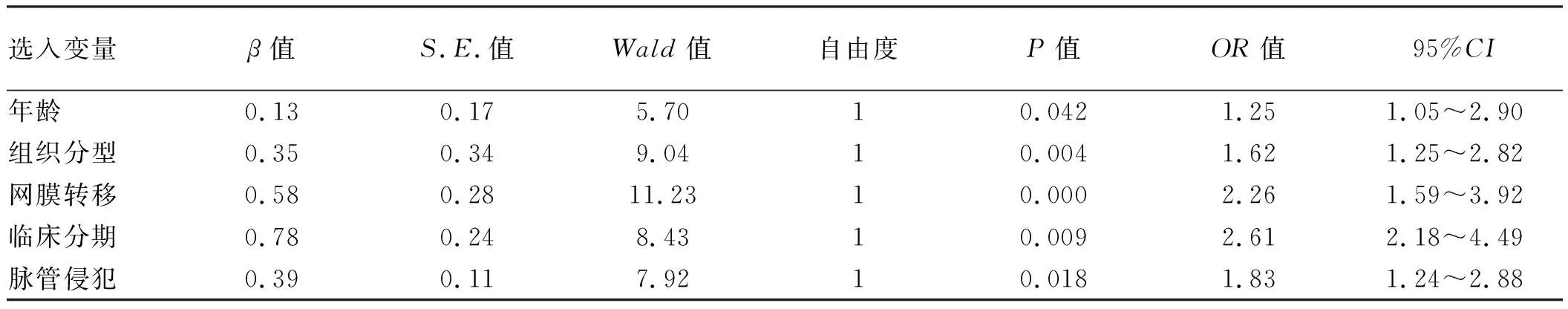
表2 进展期胃癌患者根治术后5年生存情况的多因素Cox回归分析Tab 2 Multivariate Cox regression analysis of 5-year survival in patients with advanced gastric cancer after radical resection

表3 PI模型预测进展期胃癌根治术后5年生存情况的Cox回归分析Tab 3 Cox regression analysis of PI model for predicting 5-year survival of advanced gastric cancer after radical resection
2.6 PI预测模型的ROC曲线及预测价值的验证
图1显示了PI模型及年龄预测进展期胃癌根治术后5年生存情况的ROC曲线,PI的受试者工作特征曲线下面积(AUROC)为0.793(0.772~0.932),显著高于年龄的0.653(0.612~0.749)(P<0.05),取Youden指数最大时(0.883-0.124=0.759)所对应的最佳分界点为界值(cut-off值),PI界值为7.63,而年龄的界值为61岁,以PI≥7.63作为判断进展期胃癌术后5年内死亡的标志,PI<7.63作为判断进展期胃癌术后5年内存活的标志。本研究在PI≥7.63的131例患者中有121例5年内死亡,可根据 PI值正确判断出来,阳性预测值为92.4%(121/131),灵敏度为80.6%(121/150),在PI<7.63的64例患者中有35例5年内存活,阴性预测值为54.7%(35/64),特异度为77.7%(35/45),总体准确度为80.0%[(121+35)/195](见表4)。
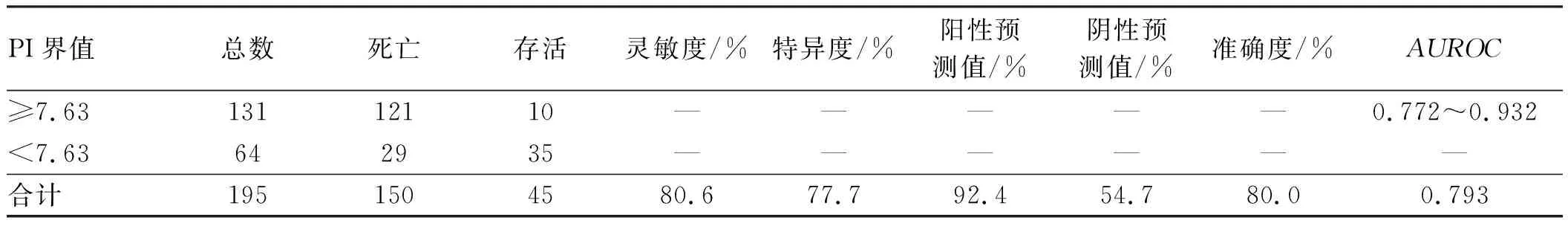
表4 PI模型预测价值的验证Tab 4 Verification of predictive value of PI model
3 讨论
胃癌作为一种发病率和病死率均较高的恶性肿瘤,其预后与很多因素如年龄、组织类型、分化程度、肿瘤浸润程度、淋巴结转移情况、临床分期、脉管侵犯、分子标志物等密切相关[5-9],年龄是影响胃癌预后的一个重要因素,这可能与老年人心肺功能差、术后并发症多等因素有关。众多研究[9-10]显示,胃癌好发于中老年人且手术切除预后较差,而我们的多因素研究结果显示,年龄作为独立预测因素,每增加1个单位,进展期胃癌术后5年内死亡的风险增加0.25倍,在诸多的临床病理因素中,组织分型、临床分期、网膜转移和脉管侵犯是大多数国内外学者公认的影响胃癌根治术后生存情况的预后因素[9-12],Yamashina等[13]报道了网膜转移是胃癌全胃切除术后患者预后最重要的因素,王婕敏等[14]研究认为,周围血管和淋巴血管浸润是评估生存率的独立预后因素,Allgayerh等[15]研究显示,临床分期每增加1期,生存预后的危险度增加1.89倍,以上报道均是国内外综合大样本的研究结果,我们的多因素Cox生存分析,因T分期和N分期与临床分期有交互作用,故剔除,在均衡了众多影响因素后,这4个因素均进入到了最后的Cox风险比例回归模型中,成为了影响进展期胃癌根治术后生存情况的独立预测因素,其中临床分期的β值和OR值最大,成为最有力的影响因素,临床分期每增加1个等级,进展期胃癌术后5年内死亡的风险增加1.61倍,组织分型中分化型胃癌的淋巴结转移和总体预后情况好于未分化型,也见于国内外大样本的研究结果,脉管侵犯通常强烈预示着淋巴结转移,可能也是此类患者预后差的原因之一。
但用众多的临床病理学因素评估进展期胃癌生存预后需要一个客观、统一的评估标准,因此基于多因素研究结果的5个独立预测因素结合其回归系数,我们建立了关于进展期胃癌术后生存预后的PI模型,模型的有效性分析显示,模型中的相关预测因子与进展期胃癌术后生存情况均成线性关系,预测因子对进展期胃癌术后的生存预后均具有显著影响,经多因素校正,PI模型进入最后的回归模型中,也成为独立预测因子,OR值为2.82,预测能力最强,对预后的指导意义也最大,且PI值每增加1个单位,此类患者5年内死亡的风险将增加1.82倍,PI模型及年龄预测进展期胃癌术后5年生存情况的ROC曲线显示,当PI≥7.63作为判断进展期胃癌5年内死亡的标志,当年龄≥61岁时也预示着术后预后较差,但PI模型的AUROC为0.793大于年龄的0.653,预测水平达中等以上,结合阳性预测值、阴性预测值、灵敏度、特异度的预测价值验证,预测进展期胃癌术后5年生存情况的总体准确度达80.0%,预测价值最高。
本研究首次提出了判断进展期胃癌术后5年生存情况的预测模型及临界预测值,并结合有效性检验、多因素校正、ROC曲线等评价了该模型的预测价值,我们模型的优势在于相较既往研究得出的单个预测因子可以将进展期胃癌的各个临床病理特征及它们各自所占的权重综合体现于模型中,其预测水平及预测价值比单个预测因子更高更强,具有前瞻性,为临床对进展期胃癌根治术后5年生存情况的精准评估和预后的判断提供有力的依据,对于那些被模型判断为术后5年内死亡率极高的高危患者,为他们在提高生存率和改善预后的治疗方法的选择与改进上提供新思路。

