CBCT 对种植钉辅助上颌快速扩弓技术治疗青少年上颌骨宽度不足的扩弓效率评价
李莹,邱添源,包幸福,胡敏
(吉林大学口腔医院正畸科,吉林 长春 130021)
上颌骨宽度不足(maxillary transverse deficiency,MTD)是一种临床常见的错畸形,其主要表现为上颌牙弓狭窄、腭盖高拱、牙列拥挤和单侧及双侧的后牙反等,若未及时行正确的治疗干预,在患者生长发育过程中会逐渐加重并演变为并发垂直向和矢状向的不调等症状。以往临床常用的治疗手段包括上颌快速扩弓(rapid palatal expansion,RPE)和外科辅助的上颌快速扩弓(surgically-assisted rapid palatal expansion,SARPE)[1]。传统的RPE 因利用天然牙作为支抗,在牙齿及其支撑结构中传递机械力以达到扩弓效果,故常伴有一定的牙性效应,引发磨牙的冠颊侧倾斜、牙根吸收和颊侧牙槽骨开裂等一系列不良反应[2-4]。而SARPE 治疗成本较高,手术创伤较大,手术并发症难以预测,多数患者难以接受[5-9]。因此,近年来国内外的学者将研究聚焦于种植钉辅助上颌快速扩弓技术(microimplant-assisted rapid palatal expansion,MARPE)[10],美国加州大学洛杉矶分校学者MOON 设计并改进了MARPE 装置,以优化机械力对上颌骨周围骨缝的作用,命名为上颌骨性扩弓器(maxillary skeletal expander,MSE),该装置借助4 枚垂直穿透上颌骨双层骨皮质的种植钉作为支抗,使螺旋扩弓器产生的力直接作用于上颌骨,打开其周围的骨缝[11-12]。
MTD 的治疗应尽早尽快进行,与传统的快速扩弓装置比较,对青少年使用MSE 的治疗,有利于对狭窄的上颌骨进行最大程度的骨性扩弓,以避免传统扩弓装置的不良反应[13]。目前国内外对青少年MTD 患者的扩弓效果评价较少。本研究使用锥形束计算机断层扫描技术(cone beam computed tomography,CBCT)对青少年MTD 患者进行MSE 扩弓治疗前后的腭中缝宽度、上颌骨宽度、牙槽骨弯曲和第一磨牙角度(molar angle,MA)的改变进行评价,以期为制定临床治疗方案提供指导。
1 资料与方法
1.1 临床资料选择2017 年2 月—2018 年10 月于本科室就诊的应用MARPE 治疗的MTD 青少年患者20 例,其中男性8 例,女性12 例,年龄10.01~14.54 岁,平均年龄(12.30±1.36)岁。本研究经吉林大学口腔医院伦理委员会批准。CBCT: 柯达 9500,美国 Dolphin imaging &Management Solutions 公司;测量软件:Dolphin Imaging 11.9,美国;MSE 装置:洋紫荆牙科器材(深圳)有限公司。
1.2 纳入及排除标准诊断标准:上颌牙弓骨性狭窄,骨性上下颌骨横向不调>5mm。纳入标准:①采用MSE 扩弓治疗;②治疗前后临床影像学资料保存完整。排除标准:①唇腭裂伴上颌骨骨性狭窄;②颌面部有外伤史;③有正畸治疗史和(或)正颌手术史;④综合征型上颌牙弓狭窄。
1.3 治疗方案患者一期治疗采用MSE 扩宽上颌基骨,以匹配上下颌骨宽度,以利二期采用固定矫治器治疗患者的错畸形。
清洁患者口腔并进行消毒,使用玻璃离子水门汀粘结MSE,确保装置与牙齿贴合严密,粘结牢固可靠。阿替卡因肾上腺素局部麻醉下植入4 枚种植钉,穿透上颌骨的双层骨皮质,4 枚种植钉相互平行。装置植入1 周后开始扩弓,每日早晚各扩弓1 次,每次1/6 圈,向患者发放扩弓记录表,记录每次扩弓的时间及上颌中切牙之间出现间隙的时间,待中切牙出现间隙后,则改为每日晚上扩弓1 次,每次1/6 圈。待患者上颌骨与下颌骨宽度相匹配后停止扩弓,择期行常规固定矫治,期间继续佩戴MSE 保持至6 个月。
1.4 测量指标及方法收集患者于放置MSE 扩弓器并植入种植钉当天(T1)、扩弓治疗结束当天(T2)拍摄CBCT 的图像数据,以DICOM 格式保存,并导入Dolphin Imaging(Version 11.9)头影测量软件,由同一测量者每间隔2 周进行头位校准、定点和描绘,测量并收集数据,共3 次,取平均值。
以腭平面进行头位校准。①颊侧上颌宽度(buccal maxillary width,BMW)和腭侧上颌宽度(palatal maxillary width,PMW):确定双侧第一磨牙根分叉的位置,连接双侧第一磨牙根分叉点,并向两侧延长分别与颊侧和腭侧牙槽骨密质骨板相交,根据交点距离可确定BMW 和PMW。双根牙确定根分叉的位置,单根牙确定根尖的位置,连接并延长,即可明确第一前磨牙(PM1)、第二前磨牙(PM2)、第一磨牙(M1)的BMW 和PMW。见图1A。②腭中缝扩大量(sutural expansion,SE):扩弓治疗结束时,测量中切牙(INC1)、尖牙(C1)、第一前磨牙(PM1),第二前磨牙(PM2)和第一磨牙(M1)处腭中缝打开的宽度。见图1B。③装置的扩大量(appliance expansion,AE):扩弓治疗结束时MSE 装置的螺旋扩弓器平均扩大宽度减去初始时的宽度。以眶耳平面进行头位校准: MA 是指在第一磨牙的根分叉水平上,绘制通过左右第一磨牙的牙体长轴的线,分别测量其与眶耳平面的交角。
1.5 计算项目及方法计算不同牙位处骨性扩弓量百分比(AE/SE)、牙槽骨的弯曲量百分比(ΔBMW-SE)/AE 及其余效应百分比,其余效应百分比=1-骨性扩弓量百分比-牙槽骨的弯曲量百分比。
1.6 统计学分析采用Excel 2019 建立数据库,采用SPSS 22.0 统计软件进行统计学分析。经正态分布检验和方差齐性检验,患者BMW、PMW、SE、AE 和MA 均符合正态分布并方差齐,以表示。对同一测量指标在扩弓治疗前后的数据和同一牙位不同测量指标数据进行配对样本t检验。不同牙位同一测量指标数据多组间比较采用单因素方差分析,组间两两比较采用SNK-q检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 MTD 患者治疗前后CBCT 测量指标20 例MTD 患者扩弓装置稳定,均达到预期的治疗效果,MSE 的AE 为(6.95±1.30)mm。
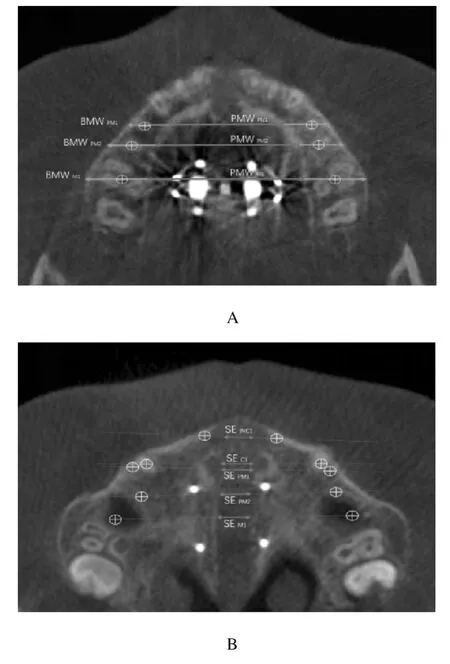
图1 BMW 和PMW(A)及SE(B)CBCT 头影测量示意图Fig.1 Cephalometric diagram of CBCT of BMW and PMW(A)and SE(B)
治疗前后患者双侧MA、不同牙位处BMW 和PMW 测量值及改变量(Δ=T2-T1)。见表1。与治疗前比较,扩弓治疗后患者双侧MA 均减小、不同牙位处BMW 和PMW 增大(P<0.05)。ΔBMW由第一磨牙处至第一前磨牙处依次减小,第一磨牙处与第二前磨牙处比较差异无统计学意义(P>0.05),与第一前磨牙处比较差异有统计学意义(P<0.05)。第二前磨牙处ΔPMW 较大,但不同牙位处ΔPMW 比较差异均无统计学意义(F=0.762,P=0.471)。
扩弓治疗后,MSE 成功打开腭中缝,上颌切牙、尖牙、第一前磨牙、第二前磨牙和第一磨牙水平处SE 分别为(5.18±1.38)mm、(5.26±1.26)mm、(5.22±1.36)mm、(5.27±1.37)mm 和(5.27±1.24)mm。SE 由切牙至第一磨牙处依次增大,但不同牙位处SE 比较差异均无统计学意义(F=0.017,P=0.999)。
2.2 MTD 患者同一牙位处不同CBCT 测量指标第一磨牙处ΔBMW 高于ΔPMW(t=3.047,P<0.01);第一磨牙处 Δ BMW 高于SE(t=9.655,P<0.01)。其余各牙位处比较差异均无统计学意义(P>0.05)。见表2。
表1 MTD 患者治疗前后不同牙位处BMW 和PMW 及双侧MATab.1 BMW,PMW and bilateral MA at different tooth positions of patiats with maxillary transverse deficienty before and after expansion(n=20,)
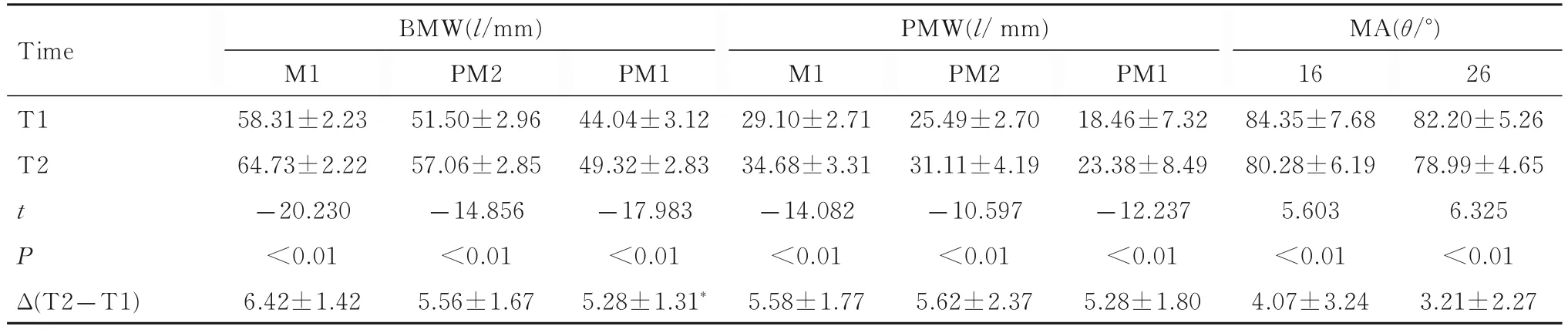
表1 MTD 患者治疗前后不同牙位处BMW 和PMW 及双侧MATab.1 BMW,PMW and bilateral MA at different tooth positions of patiats with maxillary transverse deficienty before and after expansion(n=20,)
*P<0.05 compared with M1.
表2 MTD 患者同一牙位处ΔBMW、ΔPMW 和SETab.2 ΔBMW,ΔPMW and SE in same tooth position of patient with maxillary transverse deficiency(n=20,)
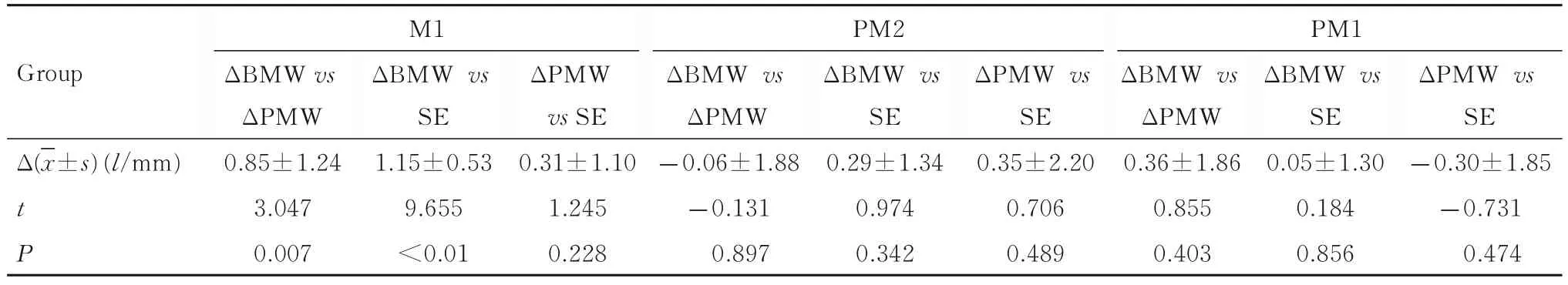
表2 MTD 患者同一牙位处ΔBMW、ΔPMW 和SETab.2 ΔBMW,ΔPMW and SE in same tooth position of patient with maxillary transverse deficiency(n=20,)
2.3 MTD 患者不同牙位处扩弓效率计算不同牙位处骨性扩弓量百分比、牙槽骨的弯曲量百分比及其余效应百分比。由第一磨牙处、第二前磨牙处至第一前磨牙处骨性扩弓量百分比逐渐降低,而牙槽骨的弯曲量百分比及其余效应百分比则逐渐升高。见表3。
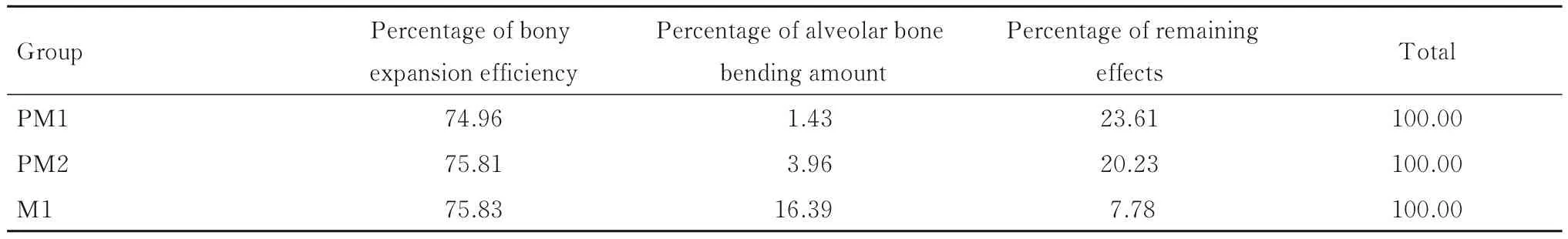
表3 不同牙位处骨性扩弓量百分比、牙槽骨的弯曲量百分比及其余效应百分比Tab.3 Percentages of bony expansion efficiencies,percentages of alveolar bone bending amount and percentages of remaining effects at different tooth positions(η/%)
3 讨论
本研究使用CBCT 对采用MSE 治疗的MTD患者粘结扩弓装置当日和停止扩弓后即刻的数据进行采集并对其进行三维重建及分析,具有较高的准确性。
MSE 是一种种植钉辅助的上颌快速扩弓装置,是牙-骨混合支持式的扩弓装置。其总扩弓量可以分为3 个部分:骨性扩弓量、牙槽骨弯曲量和其余效应。其中,骨性扩弓量是完全由腭中缝的打开,装置对上颌骨进行牵张成骨促使上颌骨宽度增加的量。牙槽骨的弯曲量是由于装置的支持臂和带环将一部分矫形力作用于第一磨牙,从而使牙槽骨发生一定程度的倾斜和弯曲。其余效应则为除骨性扩弓量、牙槽骨弯曲量以外的扩弓负效应,可能包括扩弓引起的第一磨牙角度的改变、上颌骨的旋转和MSE 的形变等。
3.1 骨性扩弓量本研究中患者MSE 扩弓结束后不同牙位处SE 检测结果显示:从切牙至第一磨牙处的SE 比较差异无统计学意义,骨性扩弓效率达到74%以上,高于KREBS 等[14]使用传统扩弓器对青少年进行扩弓的扩弓效率(50%)。与ZONG 等[15]的研究结果一致,表明MSE 扩弓更趋向于沿腭中缝向两侧和前后均匀打开,避免了传统扩弓方式扩弓后腭中缝常出现的楔形扩弓效应,即前部扩弓量更大,后部则难以打开[16-17]。可能由于MSE 的设计尽量靠近硬腭后部放置,因此矫形力量更容易通过种植钉传递至上颌骨后部的骨缝,以克服除腭中缝外来自上颌骨的颧突支柱的阻力,以及翼腭缝、颧颌缝和额颌缝骨化的阻力[18-19],有利于促使腭中缝的均匀打开。提示MSE 对于MTD青少年患者可以带来更确切的扩弓效果,避免楔形扩弓效应。
3.2 牙槽骨弯曲量超过SE 的ΔBMW 来源于上颌牙槽骨的弯曲。分析ΔBMW、ΔPMW 和SE 结果显示:第一磨牙处ΔBMW 较大,与第一磨牙处ΔPMW 和SE 比较差异有统计学意义;第一磨牙处Δ BMW 大于第一前磨牙处Δ BMW,而不同牙位处ΔPMW 比较差异无统计学意义。本研究结果表明:在进行MSE 扩弓后,不同牙位处的牙槽骨发生不同程度的弯曲,尤其以第一磨牙处更为明显,该指标可以使用ΔBMW-SE 进行量化,而这一差异来源于MSE 固定于第一磨牙的带环。螺旋扩弓器产生的矫形力一部分通过种植钉传导至上颌骨,产生骨性扩弓效应,另一部分则通过MSE 的支持臂传递至带环,进而作用于第一磨牙处的牙槽骨,并使其附近的牙槽骨产生弯曲。牙槽骨具有较高的可塑性,在受到矫形力的作用后易于发生弯曲,这也是最为常见的扩弓负效应之一[20]。
3.3 其余效应有研究者[21]通过CBCT 对28 例14~71 岁的骨骼样本进行研究,结果显示:腭中缝嵌合程度的个体差异很大,且同一个体不同部位的骨缝嵌合情况不同,表明在扩弓过程中,不同牙位水平需克服的扩弓阻力大小亦不尽相同。MSE 扩弓过程中产生的其余效应,可能包括:①第一磨牙角度的改变。治疗过程中可观察到存在第一磨牙转矩丢失的现象,虽然这一改变较小,但提示临床操作中应关注第一磨牙的转矩控制。②种植钉和扩弓装置的形变。在扩弓早期,矫形力未能打开腭中缝时,种植钉和装置将受到较大的力,可能会引起种植钉和扩弓装置的形变[22],由于MSE 为刚性结构,故其形变多为不可逆的。
综上所述,MARPE 是一种可靠有效的治疗青少年MTD 的手段,与传统扩弓装置比较,该方法骨性扩弓效率高、扩弓负效应少且疗效确切,尤其适用于上颌狭窄伴高角的青少年患者。本研究是针对青少年进行的回顾性研究,样本量较少,存在一定的局限性。

