低分子肝素钙合硫酸镁及尼卡地平治疗早发型重度子痫前期临床效果
桑兰梅
(河南省郑州圣玛妇产医院妇产科 郑州450000)
早发型重度子痫前期是指发病于34 孕周内的重度子痫,属严重型妊娠高血压疾病,具有发病早、病情重、并发症多等特点,是导致早产及新生儿死亡的重要原因,可严重威胁母婴健康[1]。由于孕产妇用药具有局限性,目前临床对于早发型重度子痫前期患者多采用解痉、降压等常规药物治疗,整体疗效欠佳,对延长孕周、改善妊娠结局影响较小。病理学研究发现,早发型重度子痫前期患者凝血功能异常,血液处于高凝状态,易形成血栓,从而影响微循环[2]。采用抗凝干预可有效改善血液高凝状态,为早发型重度子痫前期的治疗提供新的途径。本研究选取我院收治的早发型重度子痫前期患者92 例为研究对象,分组对照研究低分子肝素钙联合硫酸镁及尼卡地平治疗早发型重度子痫前期患者的临床效果。现报道如下:
1 资料与方法
1.1 一般资料 选取我院2017 年3 月~2019 年3月收治的早发型重度子痫前期患者92 例,按治疗方案不同分为联合组与参照组,各46 例。联合组年龄23~41 岁,平均(32.64±4.05)岁;孕周29~34 周,平均(31.93±1.03)周;孕次1~5 次,平均(3.34±0.82)次;产次0~3 次,平均(1.28±0.51)次。参照组年龄23~41 岁,平均(31.87±4.24)岁;孕周29~34 周,平均(31.56±1.15)周;孕次1~5 次,平均(3.02±0.76)次;产次0~3 次,平均(1.43±0.58)次。两组年龄、孕周、孕次、产次等一般资料均衡可比(P>0.05)。本研究经我院医学理委员会批准。
1.2 纳入及排除标准 (1)纳入标准:符合早发型重度子痫前期诊断标准[3];超声检查显示胎儿均为单胎、头位;患者及家属均知情本研究并签署知情同意书。(2)排除标准:合并重要器官功能异常;存在本研究药物使用禁忌证;合并精神类疾病;胎儿畸形;合并语言、认知功能障碍;合并严重出血性疾病;病情严重,生命体征不平稳,需立即终止妊娠;合并颅内高压;孕前高血压史。
1.3 治疗方法 保持环境安静,嘱托患者静卧休息,指导科学饮食,予以氧疗、扩容、利尿;同时根据患者及胎儿情况予以促胎肺成熟干预。
1.3.1 参照组 采用硫酸镁(国药准字H51021263)联合尼卡地平(国药准字H41020436)治疗。首先根据患者情况将2.5~4.0 g 硫酸镁溶于25%葡萄糖注射液中,于5 min 内缓慢静脉注射,后持续静脉滴注,1.0~2.0 g/h,日总剂量≤30 g,连续用药5 d;尼卡地平口服,20 mg/次,3 次/d,连续用药至分娩。
1.3.2 联合组 在参照组治疗基础上采用低分子肝素钙(国药准字H20060191)治疗:低分子肝素钙4 100 U 腹部皮下注射,1 次/d,连续用药5 d 为1 个疗程,每周治疗1 个疗程,分娩前24 h 停药。
1.4 终止妊娠指征 (1)治疗期间病情持续性进展,出现血压难以控制、舒张期脐血反流、胎盘早剥、胎儿窘迫等严重不良反应时,及时采取剖宫产终止妊娠。(2)病情无好转,但无并发症发生,可在34 孕周后根据胎儿发育情况行剖宫产。(3)血压控制平稳,病情好转,可继续妊娠至37 周左右再根据母体及胎儿情况进行剖宫产或阴道分娩。
1.5 观察指标 (1) 两组治疗前后D- 二聚体(D-D)、红细胞压积(HCT)水平:采集静脉血约3 ml,采用全自动生化分析仪(日立,7020 型)测定。(2)两组分娩时孕周。(3)两组新生儿出生后1 min、5 min Apgar 评分:根据肤色、呼吸、心搏速率、反射、肌张力及运动5 个方面对新生儿体征进行评分,总分10 分,<7 分则考虑有轻度窒息,评分越高则身体状况越好。
1.6 统计学处理 采用SPSS22.0 统计学软件处理数据。计量资料以()表示,行t 检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组D-D、HCT 水平比较 治疗前两组D-D、HCT 水平均无显著性差异(P>0.05),治疗后联合组D-D、HCT 水平均低于参照组(P<0.05)。见表1。
表1 两组D-D、HCT 水平比较
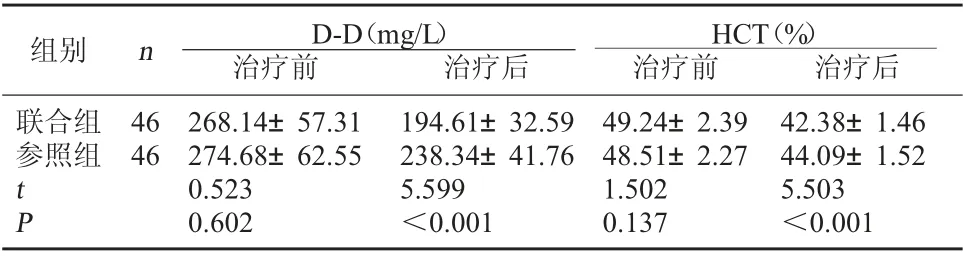
表1 两组D-D、HCT 水平比较
?
2.2 两组分娩孕周比较 联合组分娩时孕周为(34.24±0.77)周,大于参照组的(32.81±0.89)周(t=8.241,P<0.001)。
2.3 两组新生儿Apgar 评分比较 联合组新生儿出生后1 min、5 min Apgar 评分均高于参照组(P<0.05)。见表2。
表2 两组新生儿Apgar 评分比较

表2 两组新生儿Apgar 评分比较
?
3 讨论
早发型重度子痫前期可导致患者多器官功能损伤,严重威胁孕妇及胎儿生命安全。既往临床为防止病情进一步发展,多采用及早行剖宫产手术终止妊娠的方案,但易影响围生儿结局,增加其呼吸窘迫综合征、缺氧性脑病发病率及死亡风险[4]。在保证母体安全的基础上延长孕周,改善新生儿预后是早发型重度子痫前期治疗的目标。
临床研究表明,早发型重度子痫前期患者凝血指标异常,具有高凝特征,D-D、HCT 水平较高,呈血栓前状态,可影响血流动力学,导致全身小静脉痉挛,使脐动脉血流灌注降低,影响组织功能,引起胎盘缺血性梗死,进而导致胎盘早剥、胎儿窘迫、早产等不良妊娠结局发生,提高围生儿病死率[5]。低分子肝素钙属临床常用抗凝药物,可与抗凝血酶因子结合,抑制凝血因子作用,从而改善血液黏稠度及微循环[6]。药理学研究证明,与普通肝素相比,低分子肝素钙抗凝血活性更高,药代动力学更稳定,且生物利用度更高,可有效抑制血小板聚集及血栓形成,改善血液高凝状态,且不会增加出血风险,不通过胎盘屏障,对胎儿无毒性作用,安全性较高[7]。D-D 是血液高凝状态的主要标志物,HCT 水平是影响血液黏度的重要指标,血液黏度可随其水平上升而增加。本研究结果显示治疗后联合组D-D、HCT 水平均低于参照组(P<0.05),说明联合治疗可有效改善患者血液高凝状态,降低血栓发病风险,改善微循环。此外,联合组分娩时孕周大于参照组,新生儿出生后1 min、5 min Apgar 评分均高于参照组(P<0.05),说明低分子肝素钙联合硫酸镁及尼卡地平治疗可有效延长早发型重度子痫前期患者孕周,改善新生儿结局。在硫酸镁、尼卡地平等常规药物基础上采用低分子肝素钙治疗可使早发型重度子痫前期患者血液高凝状态得到改善,增加脐动脉血流灌注,使胎盘等器官得到充分血氧供给,从而延长孕周,降低新生儿窒息风险[8]。综上所述,低分子肝素钙联合硫酸镁及尼卡地平治疗早发型重度子痫前期患者的临床效果显著,可有效缓解孕妇血液高凝状态,改善微循环,延长孕周,提高新生儿Apgar 评分。

