人工关节置换术后谵妄的风险因子评估及临床分析
赵立本,杨国敬,张雷
(温州医科大学附属第三医院骨科,浙江 温州 325200)
人工关节置换术后谵妄临床上十分常见,文献报道发生率可达7%~75%。临床医师忽视对术后谵妄的预防将增加医疗费用,严重者可引起医疗纠纷[1]。已有报道发现多种单一因素如患者自身条件、应激、药物等均可以导致术后谵妄[2-3]。然而,国内少有文献联合多因素的方法来分析人工关节置换术后谵妄的危险因素。因此,本研究将采用多元回归分析的统计学方法来评估人工关节置换术后谵妄的独立危险因子,并对其临床特点进行分析,现报告如下。
1 资料与方法
1.1 一般资料 对2014年8月至2015年5月我院关节外科行人工关节置换的315例患者进行分析。纳入标准为60岁以上的行单侧初次人工髋、膝关节置换的患者。排除标准为:a)翻修病例;b)临床资料不全者;c)双侧同时置换或在观察时间内分期双侧置换的病例。经严格筛查排除17例翻修、28例双侧置换以及58例资料不全的病例,最终将剩余的212例患者纳入研究,男性55例,女性157例;年龄60~91岁,平均年龄(73.9±5.2)岁。所有患者中行全髋关节置换术127例:其中股骨颈骨折45例,股骨头缺血性坏死36例,发育性髋关节发育不良46例;行全膝关节置换85例:其中膝关节骨关节炎80例,膝关节类风湿性关节炎5例。
1.2 临床处理 所有患者接受标准化的人工髋、膝关节置换术。对膝关节置换术的患者围手术期采用多模式镇痛方案:术前股神经阻滞、术中鸡尾酒局部浸润注射(罗哌卡因200 mg+吗啡5 mg)、术后使用自控型镇痛泵、同时术后口服塞来昔布200 mg每12 h 1次,根据患者疼痛情况酌情使用阿片类镇痛药物。术后24 h扶拐下地,并由康复师指导执行标准的康复方案。
1.3 病例分组及质量控制 采用谵妄量表-意识障碍评估法对患者进行谵妄状态评估。其由急性起病、注意障碍、思维凌乱、意识水平、定向障碍、记忆力障碍、知觉障碍、精神运动性兴奋、精神运动性迟缓、波动性、睡眠觉醒周期改变等11项内容组成,每项1~4分,合计44分;如超过22分则评定为谵妄状态。对一名高年资医师和一名高年资护士进行严格培训后对患者的精神状态进行共同评定,根据评分将患者分为谵妄组和非谵妄组,并记录谵妄的开始及终止时间。如两人对评定结果存在分歧,则由另一名主任医师进行评定。预调查显示Kappa系数为0.84,一致性较好。调查完成后,由专人对调查表进行审核、复查,进行逻辑纠错。
1.4 资料收集建立数据库 收集患者的一般信息(年龄、性别、体重指数等)、既往病史(痴呆、中风、吸烟、酗酒等)、手术相关指标(麻醉方式、阿片类药物用量、手术时间、失血量等)以及术后第1~3天的生命体征和血液学指标(血常规、生化及血气等)。由专人严格管理数据库。
1.5 统计学处理 利用SPSS 20.0统计学软件进行统计学分析。计量资料以独立样本t检验分析;计数资料以χ2检验分析。最后将所有的指标进行多因素条件Logistic回归模型拟合,筛查人工关节置换术后谵妄的独立危险因子,并计算OR值及95%CI。以P<0.05为差异有统计学意义。
2 结 果
所有患者术后未出现明显并发症,整个研究过程中平均随访6个月。术后出现谵妄35例(16.5%),女性25例,男性10例;年龄68~91岁,平均年龄(81.8±4.9)岁。其中19例(54.3%)发生于术后24 h,30例(85.7%)发生于术后72 h。髋关节置换术后谵妄的发生率(29例,82.9%)高于膝关节置换(6例17.1%)。术后未出现谵妄177例(83.5%),男性45例,女性132例,发生率83.5%。疾病类型在术后谵妄的发生率比较,差异有统计学意义(P=0.001,见表1)。股骨颈骨折术后谵妄的发生率(35.6%)明显高于其他疾病。

表1 两组病例分布比较(例)
在患者一般资料指标中,谵妄组中年龄(P=0.005)、合并痴呆(P=0.043)、中风(P=0.002)、酗酒史(P=0.022)的比例均显著高于非谵妄组(见表2)。此外,谵妄组中除术前总蛋白水平(P=0.035)和术前PaO2(P=0.002)显著低于非谵妄组外,其余术前指标及术后第1~3天临床指标比较,差异均无统计学意义(P>0.05,见表3~6),提示术前营养水平及肺功能情况与术后谵妄存在相关性。谵妄组中的手术相关指标中也仅芬太尼用量显著高于非谵妄组(P=0.037,见表7)。
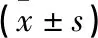
表2 两组一般资料比较
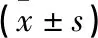
表3 两组术前血液学指标和生命体征比较
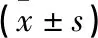
表4 两组术后第1天血液学指标和生命体征比较
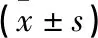
表5 两组术后第2天血液学指标和生命体征比较
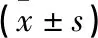
表6 两组术后第3天血液学指标和生命体征比较
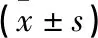
表7 两组手术相关指标比较
拟定引入变量检验水准α=0.05和剔除变量检验水准α=0.10,以是否诊断为谵妄患者为因变量,对上述指标为自变量,用向前逐步法筛选变量,进行多因素条件Logistic回归分析。结果显示,高龄、痴呆史、中风史、酗酒史、术前低动脉氧分压、应用阿片类药物以及股骨颈骨折是人工关节置换术后谵妄的危险因素(P<0.05,见表8)。
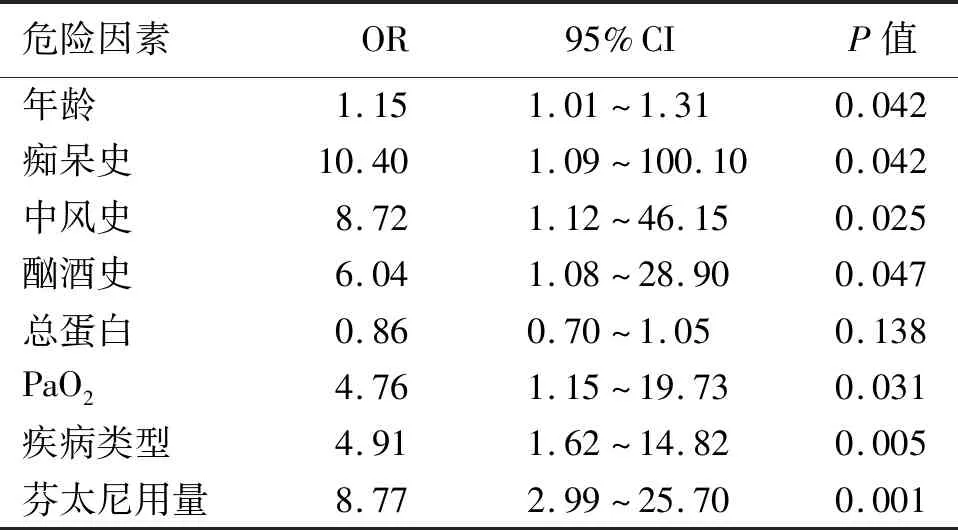
表8 Logistics回归分析显示人工关节置换术后谵妄的危险因素
3 讨 论
3.1 术后谵妄发生的机制 谵妄发生的病理生理学机制目前并不十分清楚,主要有神经递质学说和应激学说。老年患者生理功能减退、脑组织退行性变、中枢神经递质功能障碍,可能是谵妄发生的主要致病基础[4-5]。老年患者脑组织退行性改变可导致中枢神经递质含量改变,乙酰胆碱含量降低,去甲肾上腺素、1-氨基丁酸升高可能诱发谵妄。而手术创伤本身也导致机体处于严重的应激状态,诱发内分泌轴紊乱,使机体代谢出现障碍,继而促进脑组织损伤并导致谵妄。
3.2 高龄、基础疾病与术后谵妄的影响 目前有关术后谵妄的确切发生机制尚未阐明。本研究发现,高龄是骨科术后谵妄的高危因素之一。近年来较多的研究结果均证实高龄是术后发生谵妄的高危因素[6-8]。据相关文献报道,基础状态的脑能量代谢对维持人的意识起重要作用,葡萄糖是脑组织细胞能量代谢的唯一来源,局部葡萄糖代谢率可以反映该脑区能量代谢水平。马昊等[9]的研究表明,出现术后谵妄的老年患者脑葡萄糖代谢率明显降低,而右美托咪定通过镇静作用可阻止脑组织葡萄糖代谢率进一步降低,从而控制老年患者术后谵妄的发生。从这一结果可以推测,老年患者术后谵妄发生的机制可能与脑葡萄糖代谢率降低有关。
本研究中单因素回归分析结果显示,不同疾病术后谵妄的发生率存在差异。股骨颈骨折术后谵妄的发生率高于其他疾病,其主要原因在于股骨颈骨折患者的年龄高于股骨头缺血性坏死和髋关节发育不良患者,高龄是术后谵妄的危险因素。
本研究发现合并痴呆、中风及酗酒也是术后谵妄的高危因素。既往有中枢神经系统疾病的患者本身存在脑组织器质或/和功能性障碍,可进一步影响脑组织糖代谢,手术创伤又加重能量代谢负荷,因此容易表现出中枢神经系统症状,如精神抑郁、淡漠、乏力、嗜睡、神志不清、甚至昏迷[10]。这些提示我们应该重视高龄患者围手术期管理,从而达到减少和避免术后谵妄发生的目的[11]。
3.3 围手术期用药、治疗与术后谵妄的影响 本研究发现使用阿片类药物镇痛史是导致人工关节置换术后谵妄的危险因素之一。这与最近的多项研究结果相一致[7,12-13]。因此,围手术期多模式联合镇痛,即结合切口局部浸润麻醉、经静脉患者自控镇痛泵和术后静脉NSAIDs给药等几种方式,可以减少阿片类药物的用量,满足关节置换术后镇痛的需要,进一步减少疼痛带来的不良反应,有效预防术后谵妄的发生[14-15]。
3.4 本研究的不足之处 本研究病例资料选择未遵循随机化的原则。此外,由于髋、膝关节置换的病例来源存在差异,前者大部分应用于体质差、跌倒风险高的股骨颈骨折患者,理论上发生术后谵妄就高于后者,因此本研究没有对两者手术方式进行亚组分析,无法判断这两种置换手术后谵妄的危险因素是否相一致。最后,影响术后谵妄的可能因素众多,本研究选取的临床相关因素也许存在遗漏,因而,人工关节置换术后谵妄的发生率和危险因素可能需要更大样本的多中心研究来进一步分析。
总之,高龄,既往有痴呆、酗酒或中风病史,术前低氧血症的股骨颈患者出现术后谵妄的风险较大,手术医生应在术前早期警惕该并发症的发生并做好沟通工作。术后镇痛方案的优化(如减少阿片类药物的使用)将有助于减少谵妄的发生。

