CU联合TCD诊断缺血性脑卒中的价值探析
刘 涛,赵 晓,何玉平
缺血性脑卒中以其较高的致死率、致残率而成为广泛关注的世界性健康问题。据研究,粥样斑块硬化与颅内外动脉狭窄具有密切关系,颅内外血管一旦有病变出现,脑组织血流动力学以及形态即受到影响而产生变化[1],超声诊断可通过利用声学特性将病变显现出来,过往研究曾提出许多评价动脉斑块的超声指标,且近年来经颅多普勒超声(transcranial doppler, TCD)的应用也逐渐深入[2],联合应用TCD与颈动脉超声(carotid ultrasound,CU)或许可为疾病诊断提供更为全面的依据,此为本研究之目的。现将研究结果报道如下。
1 资料与方法
1.1 一般资料
1.1.1 研究对象 选择我院2017年1月至2019年1月缺血性脑卒中患者90例纳入观察组,另选择同时间段我院因“头痛、头晕”等症状就诊的非缺血性脑卒中患者90例纳入对照组。两组受试者年龄、性别差异均无统计学意义(P>0.05),见表1。
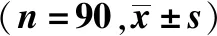
表1 两组一般临床资料比较
1.1.2 纳入标准①观察组:符合缺血性脑卒中诊断标准。②对照组:经头颅MRI或CT检测无脑梗死以及脑血管病变。所有受试者均自愿签署知情同意书。
1.2 方法①CU检查:采用彩色多普勒电脑声像仪(百胜Mylab Twice),LA332探头,频率3~11 MHz,检测内中膜厚度,斑块位置、大小、形态以及溃疡、钙化、管腔狭窄情况。内中膜厚度的测量:取颈动脉内中膜厚度最厚处测量,≥1 mm即为内中膜厚度增厚,局限性内中膜厚度超过1.5 mm为斑块。斑块内回声均一,为均质回声斑块;对比周围组织回声强度,略低于胸锁乳突肌为低回声;等于或超出胸锁乳突肌回声,但低于动脉外膜回声为等回声斑块;超过20%回声强度不同于斑块内其他部分,为不均质回声斑块。②TCD检查:仪器DWL T Doppr Box,SN11-5994探头,频率2 MHz;探头经颞窗、枕窗探测大脑中动脉、颈内动脉终末端,基底动脉、椎动脉、大脑前动脉以及大脑后动脉,检测舒张末期流速、收缩期峰值流速、动脉管径、平均流速,以此判断血管管腔狭窄情况,包括闭塞4级、重度(70%~99%)、中度(50%~69%)、轻度(<50%)。
1.3 观察指标比较两组受试者颈动脉斑块情况,颈动脉、颅内动脉血流动力学检测结果,以及CU联合TCD诊断缺血性脑卒中的灵敏度与特异度、准确度。
2 结果
2.1 两组受试者颈动脉斑块情况观察组斑块检出率明显高于对照组,且观察组斑块不规则、低回声者居多,对照组均质斑块且规则者居多,两组斑块类型与回声特点差异有统计学意义(均P<0.05),两组斑块钙化发生率差异无统计学意义(P>0.05),见表2。
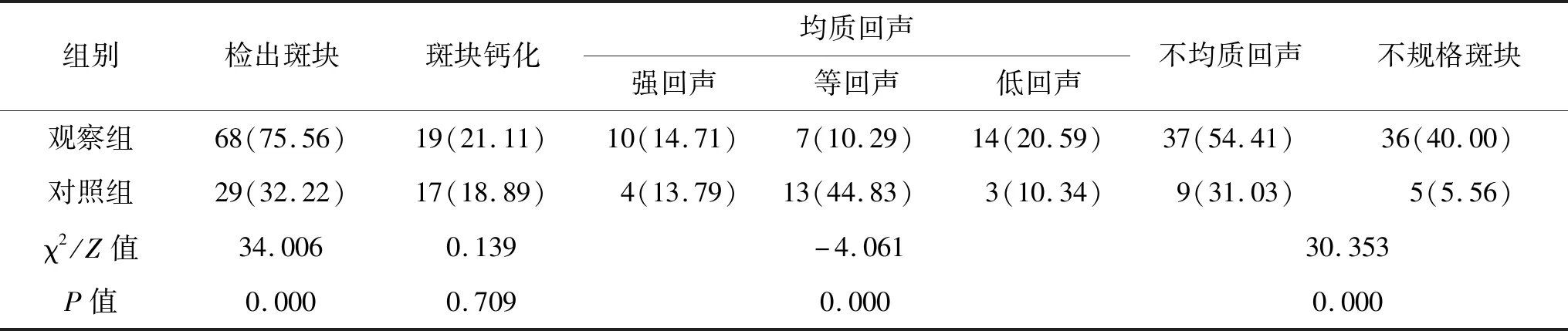
表2 两组受试者颈动脉斑块情况(n=90) 例(%)
2.2 颈动脉、颅内动脉血流动力学检测结果观察组CU检测颈动脉狭窄率高于对照组,TCD检测显示颅内动脉狭窄率高于对照组,差异均有统计学意义(均P<0.05),见表3。
2.3 CU联合TCD诊断缺血性脑卒中观察组90例中,数字减影血管造影(digital subtraction angiography,DSA)作为金标准检测出颈动脉狭窄37例,颅内动脉狭窄51例,颈动脉与颅内动脉均狭窄22例,共检出狭窄数66例;CU检测出颈动脉狭窄共39例;TCD检测出颅内动脉狭窄共50例;CU联合TCD检测出狭窄共69例,颈动脉与颅内动脉均狭窄20例。联合检测灵敏度与准确度均高于单独CU、TCD检测,差异均有统计学意义(均P<0.05),见表4。
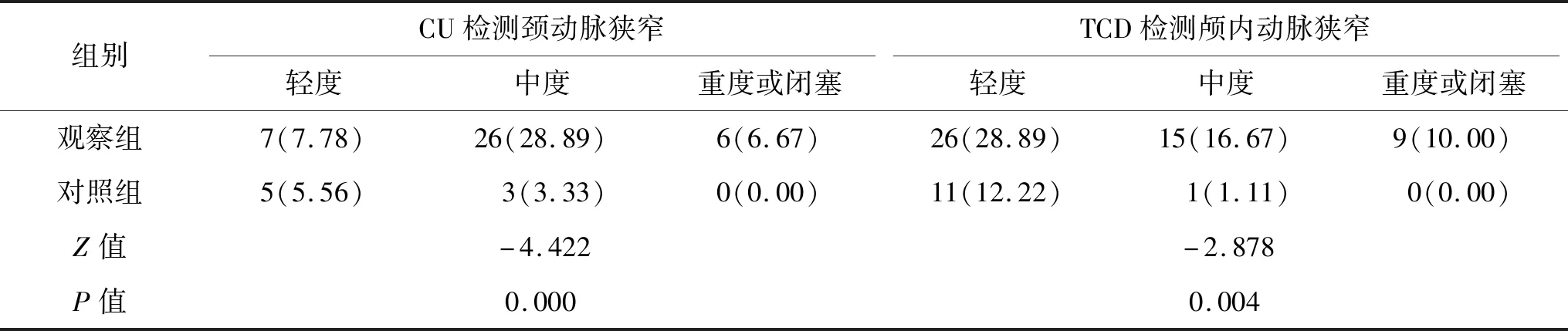
表3 颈动脉、颅内动脉血流动力学检测结果(n=90) 例(%)
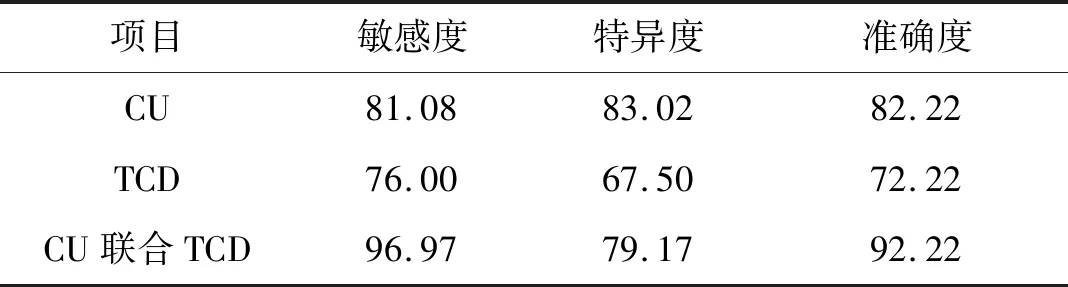
表4 CU联合TCD诊断缺血性脑卒中 %
3 讨论
脑卒中是一种致死率、致残率较高的脑血管疾病,其中缺血性脑卒中占比高达65%以上,尤其动脉硬化斑块脱落而导致的发病率近年来呈逐年增加趋势[3],已成为广泛关注的世界性健康问题。
动脉粥样硬化为脑卒中发病的主因,发病具体机制有二:斑块溃烂、脱落而成栓子[4];动脉狭窄使脑组织局部形成缺血、缺氧性损伤与坏死[5]。动脉狭窄可造成不同程度的血流动力学改变,增加易损斑块破裂风险,因此狭窄合并颈动脉斑块者脑卒中发生风险更高[6]。CU是一种应用较为广泛的无创性检查,可呈现斑块结构,结合回声特点,对斑块稳定性进行评估,并通过检测血流动力学、血管结构变化评估动脉狭窄程度[7]。本研究发现,与对照组相比,观察组患者斑块多呈现不均质回声或低回声,表面不光滑或形态不规则,提示斑块稳定性差,易破裂出血或形成溃疡。有关脑卒中与斑块钙化之间的相关性少有研究,本研究中两组受试者斑块钙化比率无统计学差异,提示脑卒中与斑块钙化之间并无明确关系。
TCD可提供脑动脉血流实时检测信息,因此可为脑血管疾病早期诊断提供重要依据[8]。诊断颅内外血管病变的“金标准”DSA是一种有创检测手段,且无法检测斑块成分,目前的文献研究表明,无创检查手段包括CU、TCD、MRI等的联合应用几乎可代替DSA进行诊断[9]。本研究显示CU联合TCD诊断的灵敏度与准确度均高于CU与TCD单项检查。由于部分患者存在严重的颅内血管病变,但无明确的颈部血管病变,此时单独进行CU或TCD检查则无法对血管情况进行全面评估[10],特别是对于缺血性脑卒中患者,CU与TCD联合应用,可在一定程度上降低漏诊、误诊率。
在缺血性脑卒中的评价中,CU可评价颈动脉斑块稳定性,联合应用TCD具有协同互补的作用,可提高超声检测评价缺血性脑卒中的诊断价值。

