基于结构核心稳定性运动训练对脑卒中后肩关节半脱位的疗效
陈佩顺,丘卫红
目前治疗肩关节半脱位的方法有很多,如佩戴护肩吊带[1]、肌内效贴扎技术、功能性电刺激疗法、针灸、振动疗法、负重训练、PNF技术、健康教育、抗重力措施和上肢康复机器人等。但效果均不理想,且所需治疗时间长[2]。核心稳定性是指在运动中控制骨盆、肩胛骨和躯干部位肌肉的稳定姿态,为上下肢运动创造支点,并协调上下肢的肌肉激活和施力,使力量的产生、传递和控制达到最佳化[3]。最初主要用于改善下背痛患者的日常活动,后来被广泛用于竞技运动员训练[4,5],近年来被逐渐用于神经康复和骨科康复[6-8]。维持肩关节核心稳定的肌群有斜方肌、冈上肌、冈下肌和三角肌,进行以上肌群共同参与的运动训练称“基于结构核心稳定性运动训练”。本课题组在临床中应用基于结构核心稳定性运动训练治疗脑卒中后肩关节半脱位,效果明显,报道如下。
1 材料与方法
1.1 一般资料
选择2016年8月至2017年12月番禺中心医院康复医学科和神经内、外科住院的脑卒中后肩关节半脱位患者60例,男32例,女28例;脑出血29例,脑梗死31例;左侧偏瘫33例,右侧偏瘫27例。纳入标准:脑卒中患者,生命体征平稳,所有病例均符合1995年中华医学会第4次全国脑血管病会议修订的脑卒中诊断标准[9],并经头颅CT或MRI检查确诊,均为初发脑卒中;年龄30~75岁,病程10~90 d;单侧肢体运动功能障碍;上肢Brunnstrom分期为I~Ⅱ期,存在不同程度的肩关节半脱位。排除标准:严重认知功能障碍;严重心、肺、肝、肾等重要脏器功能不全;有上肢骨关节炎、神经根型颈椎病等影响患者上肢运动功能的疾病。本研究通过医院伦理委员会批准(编号H20160095)。所有患者或家属均签署知情同意书。
将以上患者随机分成对照组和治疗组,各30例,2组年龄、性别、病变类型及病程等差异无统计学意义(P>0.05),具有可比性,见表1。
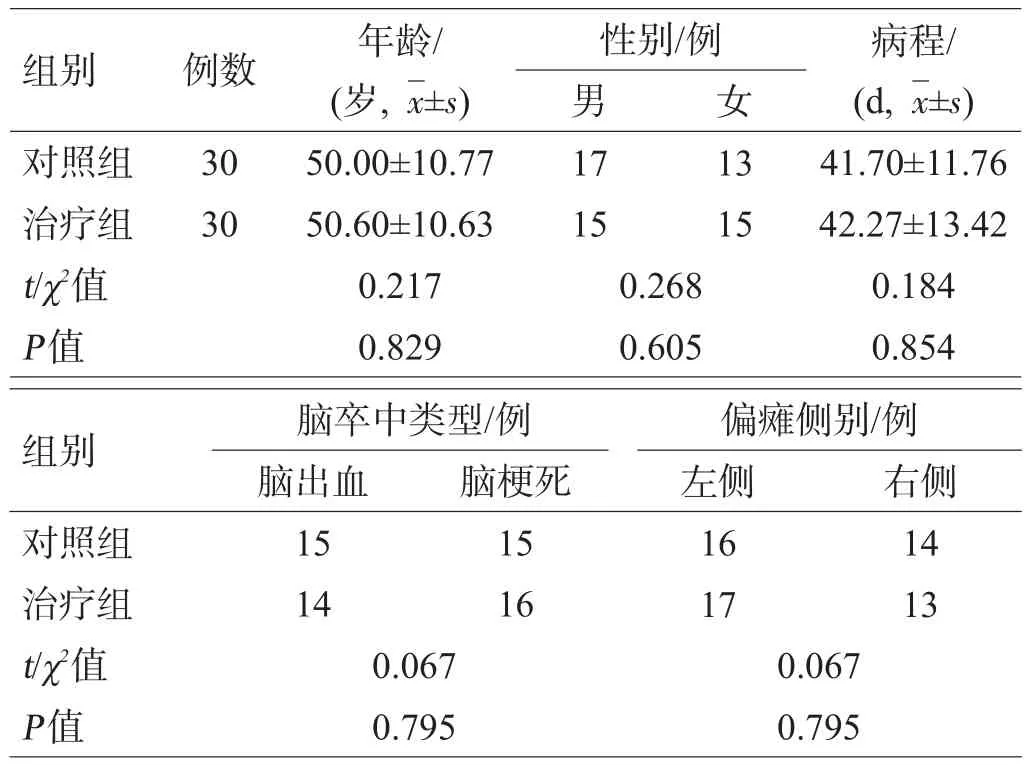
表1 2组一般情况比较
1.2 方法
所有患者均给予基本治疗,即对偏瘫肢体进行神经肌肉促通技术治疗,对肩关节半脱位常规佩戴肩托保护肩关节。在此基础上,对照组进行传统运动训练,即对偏瘫肢体进行肩周肌群的拍打、肩关节挤压训练。治疗组进行基于结构核心稳定性运动训练,治疗步骤如下:患者仰卧位,双上肢肘关节伸直平放于身体两侧,治疗者一手置患肩后,一手置患侧肩胛后提供辅助,嘱患者尽力做向上挺胸动作,使两侧肩部和胸部抬离床面,每次保持5 s,之后休息5 s,如此反复进行。以上治疗均10 min/次,5次/周,治疗3周。
于治疗前、后分别用超声测量肩峰至肱骨大结节的间距(acromion-greater tuberosity distance,AGT)[10,11]。参照肩关节半脱位程度分级[12]采用AGT值进行半脱位程度分度,分为0~Ⅲ度,分度越高,半脱位的程度越严重。0度:无肩关节半脱位,患侧AGT<10 mm;I度:AGT间隙10~15 mm,上肢下垂时不伴有疼痛;Ⅱ度:AGT的间隙15~20 mm,伴有轻度疼痛;Ⅲ度:AGT的间隙>20 mm或有明显向下脱位,上肢下垂时疼痛明显。疗效评定标准如下:痊愈:复位;显效:改变≥1分度;无效:分度无改变。
于治疗前、后采用Fugl-Meyer上肢运动量表(Fugl-Meyer upper limb motor assessment,FMA-U)评定上肢运动功能[13]、改良Barthel指数(modified Barthel Index,MBI)评定日常生活能力[14]。并用表面肌电图记录肩关节核心稳定肌群三角肌、斜方肌、冈上肌和冈下肌等最大等长收缩(maximum isometric voluntary contracti,MIVC)的肌电活动,用积分肌电值(integrated electromyography,iEMG)分析2组治疗前后肌电的变化。
1.3 统计学处理
采用SPSS 22.0软件处理数据。符合正态分布以及方差齐性的计量资料以(x±s)表示,组间比较采用独立样本均数t检验,组内比较采用配对t检验,;计数资料以率表示,组间比较采用χ2检验;P<0.05为差异有统计学意义。
2 结果
治疗前,2组的AGT、FMA-U、MBI差异无统计学意义(P>0.05);治疗3周后,对照组AGT、FMA-U评分与同组治疗前差异无统计学意义(P>0.05),对照组MBI评分及治疗组AGT、FMA-U和MBI评分高于同组治疗前(P<0.05),且治疗组AGT、FMA-U和MBI评分高于对照组(P<0.05),见表2。治疗前,2组iEMG差异无统计学意义(P>0.05);治疗3周后,对照组三角肌、冈上肌、冈下肌iEMG与同组治疗前差异无统计学意义(P>0.05),对照组斜方肌及治疗组斜方肌、三角肌、冈上肌、冈下肌iEMG高于同组治疗前(P<0.05),且治疗组斜方肌、三角肌、冈上肌、冈下肌iEMG高于对照组(P<0.05),见表3。治疗3周后,对照组复位、显效、无效分别为0、3、27例,复位率为 0;治疗组复位、显效、无效分别为20、10、0例,复位率为66.7%,显著高于对照组(P<0.001)。
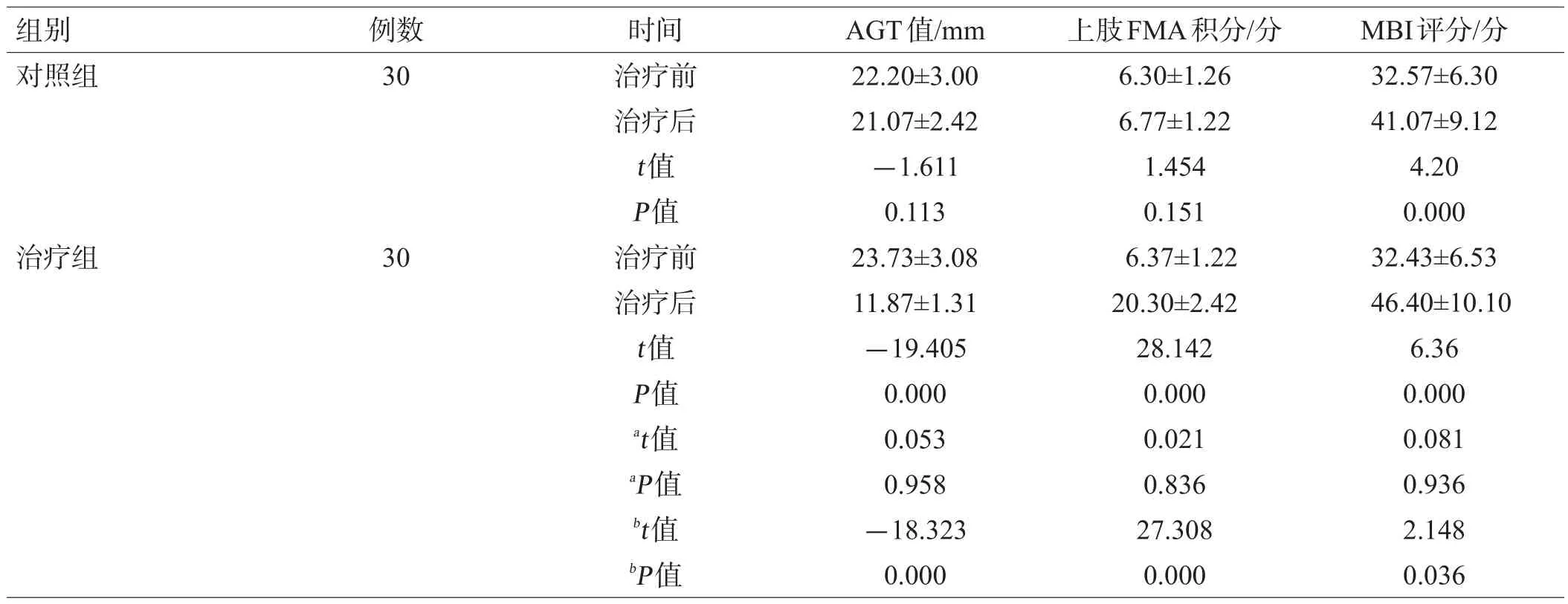
表2 2组治疗前、后AGT值、上肢FMA、MBI评分结果比较(x±s)
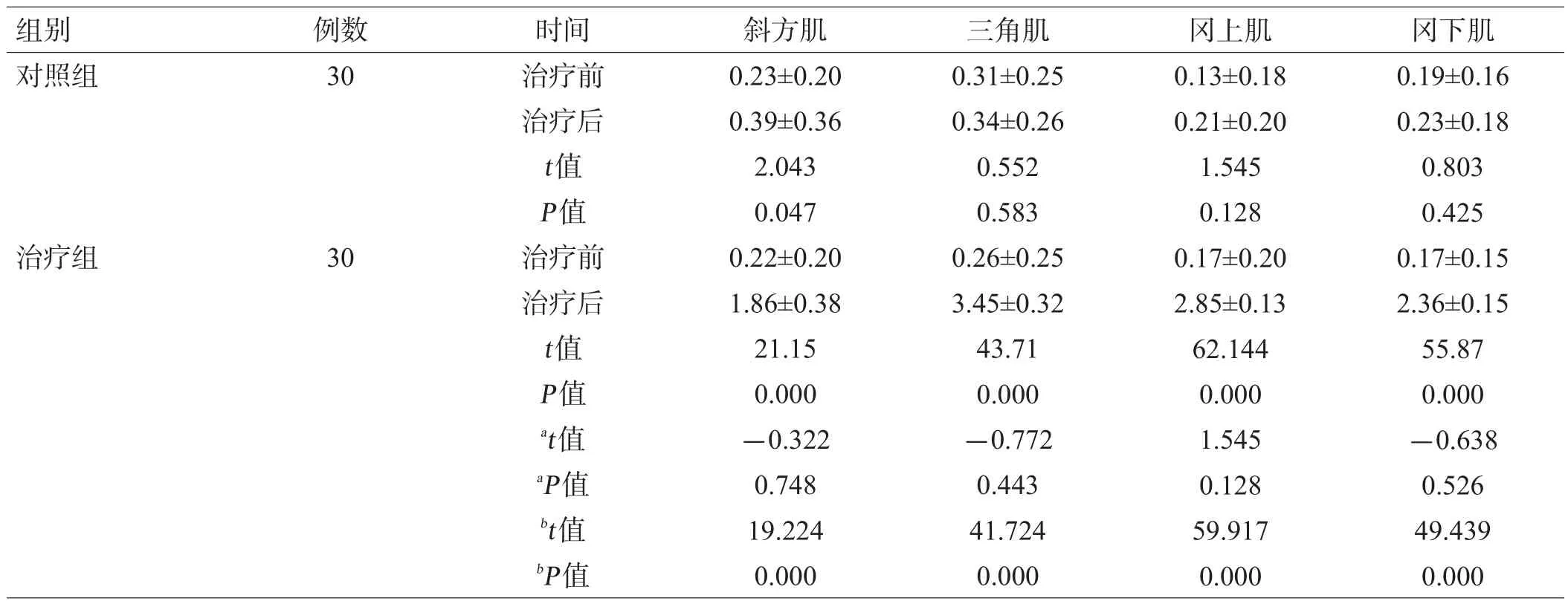
表3 2组治疗前、后表面肌电iEMG值比较(mV/s,x±s)
3 讨论
肩关节半脱位是指肩关节中的肱骨头部分向下脱离了肩胛骨的关节盂。本病在脑卒中完全性偏瘫患者中发生率高达60%~80%[15,16]。表现为肩胛带下降、肱骨头脱离正常位置、肩峰下可触及凹陷、肩胛骨下角位置较健侧低,患者呈翼状肩[17]。肩关节半脱位可引起肩痛、上肢运动功能障碍等并发症[18,19],如不进行积极有效的治疗,将严重影响上肢运动功能的恢复,降低生活质量。
正常情况下,肩关节核心肌群有斜方肌、三角肌、冈上肌、冈下肌,其中斜方肌可使肩胛骨保持上回旋姿势、关节盂向上倾斜,冈上肌、冈下肌和三角肌可固定肱骨头在关节盂位置,即肩关节的“锁住机制”。当人体在坐位或站立静止姿势时,肩关节上囊结构(冈上肌肌腱、上囊韧带、喙肱韧带)和斜方肌会在肱骨头和关节窝之间提供一个斜向上的拉力,由于地心引力的作用,手臂会有一个向下的重力,这两个力的合力将肱骨头压向关节窝,有效地防止肱骨头的下移,达到静态稳定的作用,即肩关节的“静态稳定性机制”。脑卒中偏瘫后特别是软瘫期,肩关节周围肌肉瘫痪,肌张力下降,肩关节囊松弛,肩胛骨下旋,肩关节的“锁住机制”和“静态稳定性机制”受损,加上偏瘫上肢的重力作用、外力不正确的牵拉作用令肱骨头很容易脱离正常解剖位置,导致肩关节半脱位的发生[20]。
康复治疗能改善肩关节半脱位引起的肩痛及功能障碍[21,22]。根据肩关节半脱位的发病机制,恢复斜方肌、冈上肌、冈下肌、三角肌等肩关节周围肌肉张力,恢复肩胛骨和肱骨头的正常位置,是肩关节半脱位的康复治疗思路[23]。基于结构核心稳定性运动训练是以恢复肩关节核心肌群功能为目标的训练方法,动作类似于下肢的桥式运动。本研究发现,基于结构核心稳定性运动训练能够在短时间内明显改善肩关节半脱位,且复位率较高。其可能的恢复机制是:在软瘫期(Brunnstrom肢体功能恢复分期I期),让患者仰卧位做挺胸动作,通过胸椎的向上活动带动胸部和肩部的抬离床面,使肩关节核心肌群在躯干肌的带动下出现协同收缩,兴奋性增高、肌张力增加;在恢复早期(Brunnstrom肢体功能恢复分期Ⅱ期),让患者用力做挺胸动作,由于健侧肩部和胸部抬离床面抗重力,可通过联合反应的作用,使兴奋扩散到患侧,患侧肩关节核心肌群兴奋性增高、肌张力增加。
iEMG是指某一块肌肉在单位时间内产生的电活动总量,也就是肌电曲线与时间轴围成的面积[24]。iEMG主要反映肌肉在单位时间内的收缩特性及放电总量,肌肉随意静力收缩时,iEMG与肌力和肌张力呈正相关[25]。对iEMG的定量分析可以判定肌肉活动总体的强弱[26]。动态表面肌电信号能在一定程度上反映运动单位募集和同步化等中枢控制因素,以及肌肉兴奋传导速度等外周因素的共同作用[27]。结果显示,治疗组干预后斜方肌、冈上肌、冈下肌、三角肌iEMG均显著增加,说明以上肌群运动单位的募集增加、活动增强,肌张力增高,运动功能得到康复,从而改善肩关节半脱位。
康复治疗更多的是提倡患者主动参与,根据神经可塑性理论[28],反复的运动训练,可在中枢神经系统形成运动印迹,再现时就可出现协调的运动,从而使肩关节稳定性肌群发挥正常的功能。以上两方面共同作用,恢复肩关节的“锁定结构”和“静态稳定结构”,促进肩关节半脱位的恢复,患者便于活动患侧上肢和参加日常生活活动。本研究发现,基于结构核心稳定性运动训练在改善肩关节半脱位、上肢运动功能和日常生活能力方面均由于传统的运动疗法,说明在脑卒中康复治疗方面,主动治疗效果优于被动治疗。
综上所述,基于结构核心稳定性运动训练,操作简单方便,患者依从性好,能够较有效改善、快速恢复脑卒中后肩关节半脱位,改善上肢运动功能和提高日常生活能力。但由于本研究的对象为偏瘫Brunnstrom功能分期I-II期患者,本训练方式是否也适用于功能分期II期以上患者有待进一步研究观察。
——稳定身体的“磐石”

