原发性中枢神经系统血管炎1例报道
梁奇明,连立飞,朱遂强
作者单位华中科技大学同济医学院附属同济医院神经内科武汉430000
原发性中枢神经系统血管炎(primary angiitis of the central nervous system,PACNS)是主要局限于脑实质、脊髓和软脑膜中小血管的罕见重度免疫炎性疾病。临床表现与受累血管大小、血管炎病理分型有关,常无特异性症状和体征,影像学也缺乏特异性,极容易误诊。PACNS早期诊断并给予激素、免疫抑制治疗可明显改善预后[1]。笔者对1例PACNS患者的临床进行分析,并复习相关文献,以提高对PACNS临床表现、影像学表现、治疗方法及预后的认识。
1 临床资料
患者,女,51岁,因“头痛1月余,意识障碍4 d”来我院就诊。患者于2014年6月27出现头痛,为持续性胀痛,程度轻,1周后头痛加重伴有间断恶心呕吐,呕吐为胃内容物,症状持续不缓解。7月15日外院就诊头颅MRI示“颅内多发脱髓鞘病灶”。7月18日感头痛加重,至转上级医院就诊并住院治疗,当时发现血钠偏低,在住院期间出现一次短暂意识模糊,不认识家人、答非所问,持续约半小时后自行好转。于8月2日头痛好转出院,但仍进食差、肢体乏力。8月6日患者再次因头痛加重伴恶心呕吐去外院就诊,并在转送过程中发作意识不清,收入重症监护病房,4 d后病情缓解,后再次出现头痛呕吐及昏迷,遂转至我院进一步诊治。
患者既往体健,无特殊病史。入院时神经系统检查:浅昏迷,双侧瞳孔等大等圆,直径2.5 mm,对光反射灵敏,双侧眼底视乳头水肿,压眶可见右侧肢体活动,未见左侧肢体活动,左侧腱反射(+++),右侧腱反射(++),左侧肌张力增高,右侧肌张力正常,左侧巴彬斯基征(+),脑膜刺激征阴性。实验室检查:超敏C反应蛋白2.1 mg/L,血沉29 mm/h。风湿、类风湿、免疫全套,肿瘤标记物、输血全套、甲状腺功能及甲状腺免疫抗体、抗中性粒细胞胞浆抗体等无异常。8月14日脑脊液检查示:压力210 mmH2O,有核细胞计数10×106/L,葡萄糖4.96 mmol/L,氯115.9 mmol/L,总蛋白2630 mg/L、白蛋白1380 mg/L,乳酸脱氢酶42 U/L,乳酸3.48 mmol/L,无脑脊液寡克隆带,脑脊液24 h IgG合成率无异常。8月15日头颅MRI平扫+DWI+增强示:右侧小脑半球、桥脑、双侧大脑半球皮质及皮质下区可见多发斑片状稍长T1长T2信号灶,DWI上病灶呈高信号,以皮质受累为主;右颞叶可见斑片状强化,见图1。8月8日外院DSA无明显异常,见图2。
8月16日开始给予甲基强的松龙500 mg qd×5 d冲击治疗,并逐渐减量至40 mg维持。患者症状逐渐好转,9月4日体格检查:神清,混合性失语,左上肢肌力1级,左下肢肌力3-级,左上肢肌张力明显增高,左下肢肌张力轻度增高,右侧肢体肌力正常,双侧病理征未引出,双侧克氏征(-)。9月11日开颅取活检术,病理结果示:肉芽肿性脉管炎伴脑组织局灶性变性坏死,见图3。10月17日复查头颅DWI,可见新发脑梗死病灶,见图4。加用他克莫司1 mg bid联合强的松治疗。
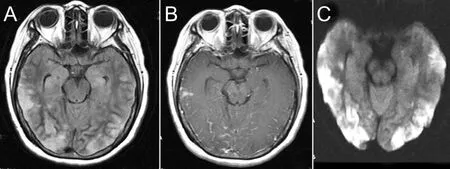
图1 患者头部MRI影像(8月15日同济医院)
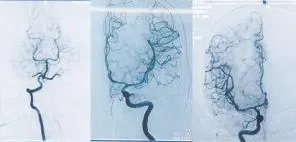
图2 患者头部DSA影像(8月8日外院)
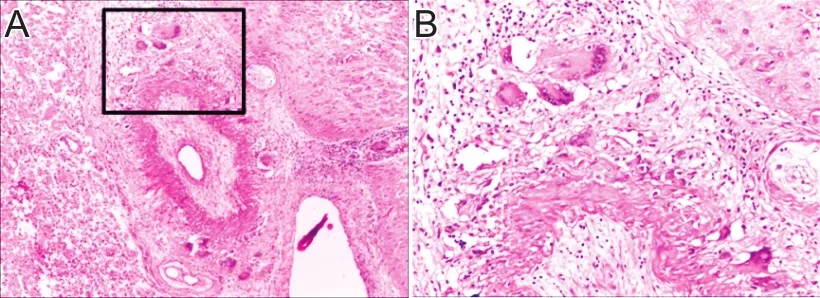
图3患者右额叶皮质脑组织活检结果
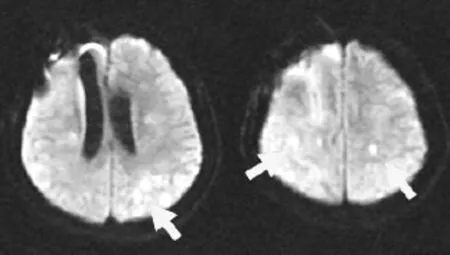
图4患者头部DWI(10月17日同济医院)
2 讨论
PACNS是原发于中枢神经系统的血管炎,无系统性血管炎的表现,主要累及脑实质、脊髓和软脑膜的中小血管。临床表现与血管炎累及的血管大小、部位及病理类型密切相关[1]。头痛、认知障碍及持续性局灶性神经功能缺损或脑卒中的相关表现是PACNS最常见的临床表现[2],癫痫多见于儿童。脊髓受累可出现进行性截瘫[3]。视神经受累罕见,表现为单侧或双侧视力下降[4]。
PACNS缺乏有特异性的标志物,诊断依赖组织活检[1]。脑脊液检查多表现为无菌性脑膜炎,无特异性[5]。血管造影,包括DSA、MRA、CTA等,可发现多发血管节段性狭窄及狭窄后的扩张,呈串珠样,但当受累血管管径<0.2 mm时,血管造影常为阴性。因此,血管造影诊断PACNS敏感性不高,阴性结果不能排除PACNS[6]。MRI是对PACNS最有价值的影像学检查,约有90%~100%有阳性发现[2]。累及皮质及皮质下的多发梗死灶,是累及中血管时的常见表现。若累及小血管,可表现为皮质下白质、深部灰质、深部白质、皮质的T2 Flair多发高信号。进行性融合的白质病灶也不少见,容易误诊为脱髓鞘疾病。有时仅见软脑膜强化,甚至出现类似肿瘤的单发或多发大块强化病灶。脑和脑膜组织活检是诊断PACNS的金标准。常见的病理类型包括:肉芽肿性血管炎、淋巴细胞性血管炎、坏死性血管炎、β淀粉样蛋白相关性血管炎[7]。
目前确诊PACNS仍然依赖脑活检。按照1988年Calabrese和Mallek的诊断标准[8],临床确诊需符合以下3个条件:④临床标准:患者病史或临床检查提示有神经功能缺损,通过多方面评价仍不能用其他病变解释。④影像学和组织学标准:由影像学和/病理证实的中枢神经系统血管炎性过程。④排除标准:无任何证据显示有系统性血管炎,或有热恩赫证据显示血管炎为继发性,如梅毒性血管炎。儿童型PACNS要求发病年龄1个月~18岁。如果缺乏活检结果,但其他方面(血管造影、MRI、CSF)符合,可以诊断很可能的PACNS[9]。
激素及免疫抑制剂是PACNS的主要治疗手段[1]。一线治疗药物包括激素、环磷酰胺,适用于急性发病患者。二线治疗包括吗替麦考酚酯、硫唑嘌呤等,可用于初始治疗,也可用于激素减量过程中的免疫抑制治疗。三线治疗主要是肿瘤坏死因子α拮抗剂或利妥昔单抗等,适用于以下情况:一线、二线治疗无效或不耐受时;神经功能缺损持续不缓解或继续进展并由MRI证实;使用足量激素及免疫抑制剂仍复发2次以上;激素一旦减至7.5 mg/d即复发。
本例患者以反复发作性头痛起病,进展后出现意识障碍,偏侧肢体无力。脑脊液示颅内压、蛋白显著升高,细胞数轻度升高,糖及氯化物无明显异常。头颅MRI可见幕上、幕下双侧皮质及皮质下多发斑片状稍长T1长T2信号灶,DWI上病灶呈高信号,考虑急性期脑梗死。临床表现、脑脊液、MRI检测结果符合PACNS表现,最终脑组织活检显示肉芽肿性脉管炎,可确诊原PACNS。患者使用激素冲击治疗症状缓解,但是仍持续有新发病灶,因此启用二线治疗免疫抑制剂,其有效性还需要进一步观察。

