碘131联合甲巯咪唑对甲状腺功能亢进患者骨代谢的影响
陈茹芬,叶伟坚,罗剑彬,刘苑红,黎秀娟
(广东省惠州市中心人民医院 核医学科,广东 惠州 516001)
碘131联合甲巯咪唑对甲状腺功能亢进患者骨代谢的影响
陈茹芬,叶伟坚,罗剑彬,刘苑红,黎秀娟
(广东省惠州市中心人民医院 核医学科,广东 惠州 516001)
目的探讨碘131联合甲巯咪唑用于治疗甲亢患者的疗效,分析其对患者骨代谢指标及CXC趋化因子配体10(CXCL10)、CC趋化因子配体22(CCL22)水平的影响。方法选取2013年11月-2015年11月惠州市中心人民医院收治的184例甲亢患者为研究对象,随机分为实验组和对照组,实验组患者给予碘131联合甲巯咪唑进行治疗,对照组患者仅给予甲巯咪唑进行治疗。治疗2个月,对比两组患者的甲状腺功能,骨代谢指标及血清CXCL10、CCL22水平。结果经治疗后两组患者的总三碘甲状腺原氨酸(TT3)、总四碘甲状腺原氨酸(TT4)、游离三碘甲状腺原氨酸(FT3)及游离四碘甲状腺原氨酸(TT4)水平均降低,且实验组低于对照组(P<0.05);实验组的治疗总有效率为93.47%,高于对照组(76.1%)(P<0.05);经治疗后两组患者的血清降钙素(CT)、骨钙素(BGP)水平降低,实验组低于对照组(P<0.05);治疗后,两组患者的PTH水平均升高,实验组高于对照组(P<0.05);治疗后两组患者的血清CXCL10、CCL22水平降低,且实验组低于对照组患者(P<0.05)。结论小剂量碘131联合甲巯咪唑治疗甲状腺功能亢进患者能够有效改善患者的甲状腺功能及骨代谢情况,调节Th1/Th2细胞的失衡,降低CXCL10、CCL22表达水平,改善患者的临床状况。
碘131;甲巯咪唑;甲状腺功能亢进;骨代谢
甲状腺功能亢进简称甲亢,是一种全身系统代谢率增高的综合征,多由患者甲状腺分泌过多引发,表现为心悸、食欲亢进等[1-2]。若治疗不及时患者将出现甲状腺危象等并发症[3]。手术、131I放射治疗及抗甲状腺药物治疗是治疗甲亢的主要方法,后2种治疗方式分别占32%和67%[4]。单纯抗甲状腺药物存在治疗依从性差,复发率高的问题[5]。131I放射治疗费用低、治愈率高,但是却存在可能终身甲状腺功能低下的风险[6]。本研究考察2种方法联合使用的效果。
1 资料与方法
1.1 一般资料
选取2013年11月-2015年11月在广东省惠州市中心人民医院收治的184例甲亢患者作为研究对象,按照随机数字表的方法分为实验组和对照组,每组各92例。实验组:男性35例,女性57例;年龄12~73岁,平均(39.4±4.2)岁;病程1个月~5.0年,平均(9.65±4.02)个月。对照组:男性39例,女性53例;年龄13~72岁,平均(40.2±4.4)岁;病程1个月~5.3年,平均(9.72±4.43)个月。两组患者的基线资料差异无统计学意义(P>0.05),具有可比性。患者均知情同意,自愿参加此次研究;经医院伦理委员会审查通过。
纳入标准:①诊断为甲状腺功能亢进症者;②肝肾功能及心功能正常者;③同意药物治疗方案者;④无吸烟史者。排除标准:①妊娠及哺乳期妇女;②合并甲状腺危象者;③药物过敏史患者;④其他自身免疫性疾病病史者。
1.2 治疗方法
所有患者按照常量方法给予甲巯咪唑(天津天药药业股份有限公司,H12020700)进行治疗,具体方法为:口服,2次/d,15mg/次。实验组患者治疗前先结合甲状腺B超、触诊法及甲状腺放射性核素扫描计算出甲状腺重量,在上述常规方法的基础上给予小剂量131I(原子高科股份有限公司,H10960247)进行放射治疗,剂量为1 110~1 850 kBq/g。计算得131I给药剂量为96~146 MBq,平均(132.1±25.3)MBq,开始治疗后口服1次。所有患者均连续治疗2个月。治疗后跟踪随访6个月。
1.3 观察指标
1.3.1 甲状腺功能 治疗前及治疗2个月后测定患者甲状腺功能。主要包括血清总甲状腺素(total thyroxine,TT4),总三碘甲状腺原氨酸(total Triiodothyronine,TT3),游离三碘甲状腺原氨酸(free triiodothyronine,FT3),游离甲状腺素(free thyroxine, 3,5,3',5'-tetraiodothyronine,FT4)及促甲状腺激素(thyroid stimulating hormone,TSH)。采集患者清晨空腹静脉血,分离血清口采用SN-6100型甲状全自动放免计数器(上海核所日环光仪器有限公司)进行测定。
1.3.2 治疗效果 若患者甲亢症状消失,且T3、T4及甲状腺恢复大小,维持时间>6个月则判定为治愈;若患者甲亢症状部分好转,且T3、T4及甲状腺大小明显降低但未恢复正常则判定为好转;若患者症状完全没有好转则判定为无效。总有效率=(治愈例数+好转例数)/总例数×100%。
1.3.3 骨代谢指标 治疗前及治疗2个月后测定患者骨代谢指标。患者血清降钙素(calcitonin,CT)和骨钙素(bone gla protein,BGP)采用酶联免疫吸附法进行测定;甲状旁激素(parathyroid hormone,PTH)采用化学发光法进行检测。试剂盒分别购自上海心语生物科技有限公司和深圳市新产业生物医学工程有限公司。
1.3.4 血清 CXC趋化因子配体 10(CXC chemokine ligand-10,CXCL10)和CC趋化因子配体22(CC chemokine ligand-22,CCL22)水平 治疗前及治疗2个月后测定患者的血清CXCL10与CL22的水平。采用酶联免疫吸附法进行测定。试剂盒购自中生北控生物科技股份有限公司。
1.4 统计学方法
数据分析采用SPSS 19.0统计软件,计量资料以均数±标准差(±s)表示,组间比较用独立资料t检验,组内比较用配对资料t检验;计数资料以率(%)表示,用χ2检验,P<0.05差异有统计学意义。
2 结果
2.1 两组患者治疗前后甲状腺功能变化情况
治疗前两组患者的甲状腺功能指标差异无统计学意义(P>0.05);经治疗后,两组患者的TT3、TT4、FT3及FT4水平均较治疗前下降(P<0.05),且实验组患者降低幅度小于对照组(P<0.05);两组患者治疗前后TSH水平差异无统计学意义(P>0.05)。见表1。
2.2 两组患者治疗前后临床疗效
连续治疗2个月后随访6个月,实验组患者总有效率为93.47%(70/92),对照组患者总有效率为76.1%(86/90),两组频数合并进行Ridit分析,临床疗效的等级有差异(U=10.784,P=0.00);经χ2检验,两组总有效率差异有统计学意义(χ2=10.78,P=0.000),实验组患者的总体治疗效果优于对照组。见表2。
表1 两组患者甲状腺功能指标比较 (n=92,±s)
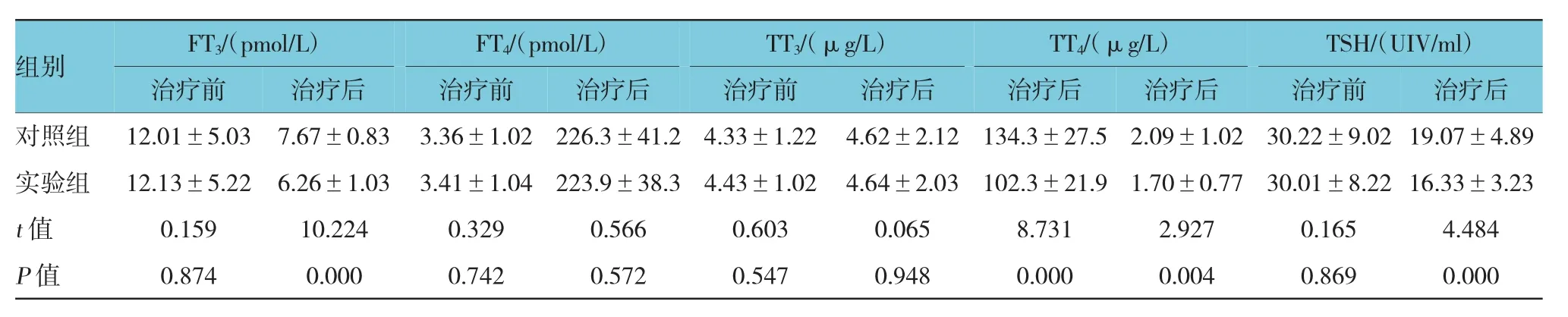
表1 两组患者甲状腺功能指标比较 (n=92,±s)
组别FT3/(pmol/L)FT4/(pmol/L)TT3/(μg/L)TT4/(μg/L)TSH/(UIV/ml)治疗后对照组 12.01±5.03 7.67±0.83 3.36±1.02 226.3±41.2 4.33±1.22 4.62±2.12 134.3±27.5 2.09±1.02 30.22±9.02 19.07±4.89实验组 12.13±5.22 6.26±1.03 3.41±1.04 223.9±38.3 4.43±1.02 4.64±2.03 102.3±21.9 1.70±0.77 30.01±8.22 16.33±3.23 t值 0.159 10.224 0.329 0.566 0.603 0.065 8.731 2.927 0.165 4.484 P值 0.874 0.000 0.742 0.572 0.547 0.948 0.000 0.004 0.869 0.000治疗前治疗后治疗前治疗后治疗前治疗后治疗后治疗后治疗前
2.3 两组患者治疗前后骨代谢指标变化情况
两组患者的骨代谢指标治疗前差异无统计学意义(P>0.05),经治疗后,两组患者的BGP及CT水平均降低,且实验组患者降低幅度<对照组患者(P<0.05);经治疗后两组患者的PTH水平均升高,且实验组患者的升高幅度<对照组(P<0.05)。见表3。
2.4 两组患者治疗前后CXCL10、CCL22水平
两组患者治疗前CXCL10、CCL22水平相当(P>0.05);经治疗后,两组患者的CXCL10、CCL22水平均降低,且实验组患者的下降幅度低于对照组患者(P<0.05)。见表4。
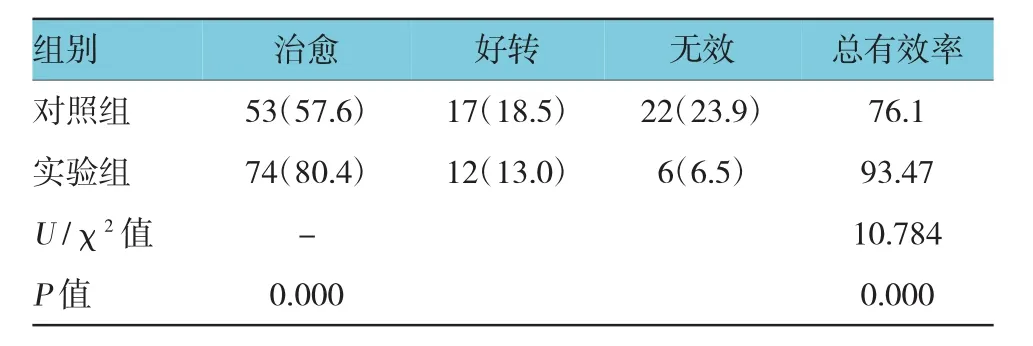
表2 两组患者临床治疗效果比较 [n=92,例(%)]
表3 两组患者治疗前后骨代谢指标比较 (n=92,±s)
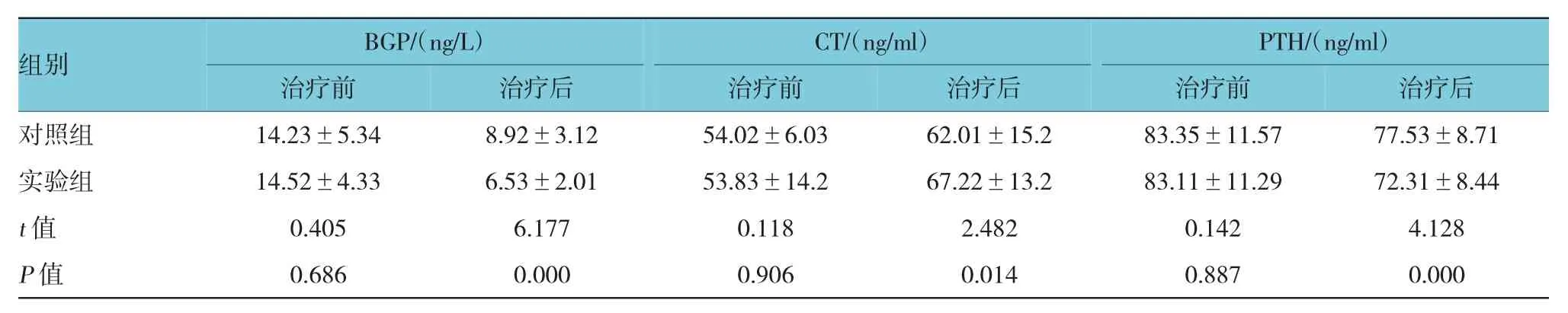
表3 两组患者治疗前后骨代谢指标比较 (n=92,±s)
组别BGP/(ng/L)CT/(ng/ml)PTH/(ng/ml)治疗后对照组 14.23±5.34 8.92±3.12 54.02±6.03 62.01±15.2 83.35±11.57 77.53±8.71实验组 14.52±4.33 6.53±2.01 53.83±14.2 67.22±13.2 83.11±11.29 72.31±8.44 t值 0.405 6.177 0.118 2.482 0.142 4.128 P值 0.686 0.000 0.906 0.014 0.887 0.000治疗前治疗后治疗前治疗后治疗前
表4 两组患者治疗前后CXCL10和CCL22水平比较(n=92,ng/L,±s)
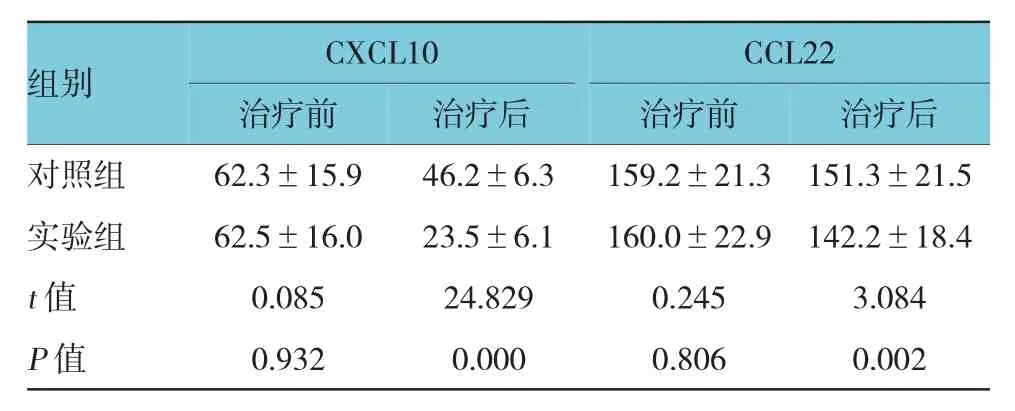
表4 两组患者治疗前后CXCL10和CCL22水平比较(n=92,ng/L,±s)
组别CXCL10CCL22治疗后对照组 62.3±15.9 46.2±6.3 159.2±21.3 151.3±21.5实验组 62.5±16.0 23.5±6.1 160.0±22.9 142.2±18.4 t值 0.085 24.829 0.245 3.084 P值 0.932 0.000 0.806 0.002治疗前治疗后治疗前
3 讨论
甲状腺功能亢进是临床较为常见的内分泌疾病,患者多甲状腺或甲状腺激素水平异常增加,进而导致患者全身系统兴奋性增加[7]。目前该疾病多采用药物治疗的方法,常用的药物包括甲状腺药物及碘131,前者主要通过抑制甲状腺过氧化物酶的活性实现治疗目的,具有可逆、不会造成永久性甲状腺功能减低的优势[8]。但是甲状腺药物也存在着肝损伤、关节疼痛等多种副作用,用药时间长,患者依从性低[9]。碘131通过进入人体后能够抑制甲状腺激素合成,从而起到治疗甲亢的作用,但却有发生永久性甲减的风险,甚至会诱发患者出现甲状腺危象[10]。在此研究中笔者通过将小剂量碘131联合甲巯咪唑应用于甲亢患者,期望能在有效控制甲亢的同时,减少永久性甲减、甲状腺危象等风险。
本结果显示,应用碘131联合甲巯咪唑治疗的实验组患者,其TT3、TT4、FT3及FT4的水平在治疗后高于单用甲巯咪唑治疗的对照组。这说明,联合应用碘131能够更加有效的控制甲亢。其原因可能是,碘131能被甲状腺滤泡摄取吸收,从而浓集在功能性甲状腺组织中,能够特异性的破坏甲状腺组织,减少甲状腺素形成,从而提高临床治疗效果[11]。连续治疗2个月后,实验组患者总有效率为93.47%,对照组患者总有效率为76.1%,说明联合应用碘131与甲巯咪唑具有较好的治疗效果。
此外,笔者还评估治疗方案对患者骨代谢能力的影响。甲亢患者因甲状腺激素水平异常,往往存在明显的骨代谢紊乱,一般表现为患者血浆CT、BGP水平上升而PTH水平下降。这是因为甲状腺激素水平过高,骨吸收大于骨形成,患者血钙升高,通过负反馈调节抑制甲状旁腺生成,PTH水平下降[12]。研究结果显示,两组患者经治疗后CT、BGP水平明显升高,PTH水平降低,且实验组患者变化幅度明显<对照组(P<0.05),表明联合应用碘131与甲巯咪唑能够较快的纠正骨代谢紊乱,可在一定程度上反应全身系统循环得到一定改善。
CXCL10是ELR-CXC亚家族的趋化因子,能够趋化Th1辅助细胞局部聚集,发挥免疫效应,CXCL10可由甲状腺细胞分泌[13-14]。CCL22是Th2细胞的刺激和招募因子,能够诱发Th2细胞表达,从而达到Th1/Th2细胞平衡,以实现免疫应答[15]。研究结果显示,经治疗后两组患者的CXCL10与CCL22均降低,且实验组降低幅度更大(P<0.05)。揭示小剂量碘131还可通过调节Th1/Th2细胞的平衡来发挥治疗作用。
综上所述,小剂量碘131与甲巯咪唑联合使用,对甲亢患者甲状腺功能和骨代谢异常的状况能较快纠正,同时通过调节Th1/Th2细胞失衡提高疗效,值得推广应用。
[1]张金海,袁正强,许卫东.碘131治疗甲状腺功能亢进症疗效的影响因素[J].中国地方病防治杂志,2013,28(5):394-395.
[2]PEACEY S R,KUMAR S,WRIGHT D,et al.The follow-up of radioiodine-treated hyperthyroid patients:Should thyroid function be monitored more frequently[J].Journal of Endocrinological Investigation,2012,35(1):82-86.
[3]VAREDI M,SHIRI H,MOATTARI A,et al.Hyperthyroid state or in vitro thyroxine treatmentmodulates TH1/TH2 responses during exposure to HSV-1 antigens[J].Journal of Immunotoxicology,2014,11(2):160-165.
[4]赵明.甲状腺功能亢进治疗的艰难选择[J].医学研究生学报,2014, 27(7):673-675.
[5]张颖,李凯军,何剑峰.碘131与甲巯咪唑对甲状腺眼病发展的影响[J].广西医科大学学报,2012,29(3):414-417.
[6]CUI S,JIAO L,TAN J,et al.Estimating radiation absorbed dose of individuals nearby131I-treated hyperthyroid patients[J]. Health Physics,2014,106(3):365-369.
[7]徐菱蔓.比索洛尔联合甲巯咪唑在甲状腺功能亢进心动过速患者的应用及对糖脂代谢的影响[J].临床和实验医学杂志,2014,13(19): 1628-1630.
[8]随华,耿秀琴,周艳红.长期小剂量甲巯咪唑与碘131治疗对复发甲状腺功能亢进患者骨密度、心脏功能以及生化指标的影响[J].中国骨质疏松杂志,2014,20(3):282-284.
[9]赵雅彬,张辉,张全武,等.碘131联合甲巯咪唑对甲状腺功能亢进症患者TT4、TT3、FT3、FT4、TSH和CT、PHT、BGP的研究及临床意义[J].中国地方病防治杂志,2016,31(4):474-475.
[10]随华,耿秀琴,周艳红,等.药物、碘131和手术治疗对甲状腺功能亢进患者骨密度以及骨代谢指标的影响[J].中国骨质疏松杂志,2015,21(4):460-462.
[11]徐文媛,韩晶,薛晓凤.甲状腺功能亢进症使用131I治疗对骨代谢的影响[J].中国地方病防治杂志,2014,29(3):220.
[12]LACOUR J L,JENSEN L T,VEJHANSEN A,et al.Radioiodine therapy increases the risk of cerebrovascular events in hyperthyroid and euthyroid patients[J].European JournalofEndocrinology,2015,172(6):771-778.
[13]GÜVEN A,ALTINKAYNAK M,DOLU N,et al.Advanced analysis of auditory evoked potentials in hyperthyroid patients: The effect of filtering[J].Journal of Medical Systems,2015,39(2): 1-9.
[14]谭淑君,李春北,李铭.131I治疗前后Graves病患者CXCL10、CCL22水平表达变化的研究[J].海南医学,2014(14):2102-2104.
[15]蒋艳苹,张惠莉.不同类型自身免疫性甲状腺疾病Th1/Th2平衡偏移的初步探讨[J].医学研究杂志,2014,43(6):111-114.
Effect of iodine 131 combined with Methimazole on bone metabolism in patients with hyperthyroidism
Ru-fen Chen,Wei-jian Ye,Jian-bin Luo,Yuan-hong Liu,Xiu-juan Li
(Department of Nuclear Medicine,Huizhou Central People's Hospital, Huizhou,Guangdong 516001,China)
Objectives To analyze the influence of iodine 131 combined with Methimazole on bone metabolism and serum CXCL10,CCL22 in patients with hyperthyroidism.MethodsA total of 184 patients with hyperthyroidism from November 2013 to November 2015 were randomly divided into experimental group (92 cases)and control group (92 cases).The patients in the experimental group were treated with iodine 131 combined with Methimazole and the patients in the control group were treated with only Methimazole.The thyroid function,the bone metabolism index and the levels of serum CXCL10 and CCL22 were evaluated and compared after treatment for 2 months.ResultsThe levels of TT3,TT4,FT3and FT4all declined in the two groups,and declined more obviously in the experimental group than in the control group (P<0.05).The total effective rate in the experimental group was 93.47%,which was significantly higher than that in the control group(P<0.05).The levels of CT and BGP declined in the two groups,but more obvious in the experimental group(P<0.05).The level of PTH increased in the two groups,but more significant in the experimental group (P<0.05).The levels of CXCL10 and CCL22 decreased in the two groups,but more significant in the experimental group than in the control group (P<0.05).ConclusionsA small dose of iodine 131 combined with Methimazole can significantly improve the thyroid function and bone metabolism,correct the imbalance ofTh1/Th2,lower the levels of CXCL10 and CCL22 and improve the patients'condition.
iodine 131;Methimazole;hyperthyroidism;bone metabolism
R581.1
A
10.3969/j.issn.1005-8982.2017.18.017
1005-8982(2017)18-0083-04
2016-09-12

