两种术式治疗前列腺增生症术后1年的尿动力学比较
辛玉宏,甘日强,李 岱,赵国平,郑东升,赵振华,陈仕杰
(江门市人民医院泌尿外科,广东江门 529000)
·临床研究·
两种术式治疗前列腺增生症术后1年的尿动力学比较
辛玉宏,甘日强,李岱,赵国平,郑东升,赵振华,陈仕杰
(江门市人民医院泌尿外科,广东江门529000)
摘要:目的用尿动力学来评估目前两种流行术式治疗前列腺增生症术后1年的疗效。方法收集2013年9月至2014年8月1年间在本院接受手术的91例前列腺增生症患者的临床资料:一组行经尿道前列腺电切术,另一组行经尿道前列腺剜除术,统计比较术前及术后1年各项常规指标及尿动力学检查指标,观察两种术式术后1年的疗效。结果纳入研究的患者中接受前列腺电切术68例,剜除术23例。两组术前各项指标比较无明显差异(P>0.05),术后1年国际前列腺症状评分(IPSS)、生活质量评分(QOL)、前列腺体积(PV)、前列腺特异抗原(PSA)、最大尿流率(Qmax)、最大膀胱测压容量(MCC)、膀胱顺应性(BC)、膀胱出口梗阻指数(BOOI)及等级(BOOL)、最大尿道闭合压(Pura.clos.max)、膀胱逼尿肌不稳定比率(DO)、再次手术率等指标两组比较无差异(P>0.05)。残余尿、最大逼尿肌压、前列腺部尿道压、前列腺部尿道长度、早期尿失禁比率差异有统计学意义(P<0.05),剜除术组前列腺部尿道压力及长度下降更明显(P<0.05),但早期尿失禁比例较高(电切术组2.9%,剜除术组17.4%,P=0.034)。结论两种术式术后1年时疗效相当,剜除术组切除组织更彻底,远期预期效果更好,但临床开展早期容易出现尿失禁。
关键词:前列腺增生症;经尿道前列腺电切术;经尿道前列腺剜除术;尿动力学检查
前列腺增生症(benign prostate hyperpiasia,BPH)是老年男性最常见的疾病之一,主要表现前列腺体积的增大、下尿路症状、膀胱出口梗阻(bladder outlet obstruction,BOO)、膀胱逼尿肌的继发性损害等。目前治疗方法主要有药物及手术两种方法,手术中最具代表性的经尿道前列腺电切术(transurethral resection of prostate,TURP)早已取代传统开放手术成为BPH手术的金标准[1]。但自从我国学者自创经尿道前列腺剜除术(transurethral enucleation and resection of prostate,TUERP)以来,TURP的地位也逐渐受到挑战。在尿动力学检查应用以前,术后评估手术效果手段有限,多靠患者主观感受,包括国际前列腺症状评分(international prostate symptom score,IPSS)及生活质量评分(quality of life score,QOL),或者前列腺体积(prostatic volume,PV)、前列腺特异抗原(prostate specific antigen,PSA)等客观指标,缺乏更加准确的标准来衡量。我院自2013年9月开展尿流动力学检查,对符合标准的BPH患者,术前收集全套尿流动力学检查资料,分别采用不同术式,术后1年再次对这些患者复查相同指标,比较两者差异,以了解手术疗效。现报告如下。
1资料与方法
1.1病例资料收集2013年9月至2014年8月1年间在本院住院诊断为BPH,并最终接受手术的患者共132例,术前做全套尿流动力学检查。排除手术禁忌证后由本院泌尿外科内镜操作技能最为熟练的两位教授分别手术,一组行TURP,另一组行TUERP,术后病理证实为BPH。排除标准:①尿流动力学检查前1周内曾服用α受体拮抗剂或M受体阻滞剂;②合并有影响膀胱尿道功能的疾病,如膀胱结石、膀胱巨大憩室、尿潴留等;③缺少完整尿动力学检查资料者。132例患者按上述标准筛选,最终入选病例中接受前列腺电切术组68例,剜除术组23例。
1.2尿流动力学检查采用荷兰MMS公司产多通道尿动力仪,严格按照国际尿控协会标准方法检查,记录最大尿流率(maximum urinary flow rate,Qmax)、残余尿(postvoid residual volume,PVR)、最大膀胱测压容量(maximum cycstometric capacity,MCC)、膀胱顺应性(bladder capacity,BC)、最大逼尿肌压(maximum detrusor pressure,Pdet.max)、前列腺部尿道压(prostatic urethral pressure,Ppros)、前列腺部尿道长度(prostatic urethral length,PUL)、最大尿道闭合压(maximum urethral closure pressure,Pura.clos.max)等。应用尿动软件自动分析并生成Schaefer列线图,确定BOO程度、膀胱出口梗阻指数及等级(bladder outlet obstruction index/level,BOOI/BOOL),在充盈期膀胱压力-容积测定曲线中,我们将出现两次或两次以上逼尿肌不稳定波定义为合并膀胱逼尿肌不稳定(detrusor overactivity,DO)。
1.3统计学处理应用SPSS 13.0统计软件对各项资料进行统计学分析,计量资料采用t检验,计数资料采用四格表χ2检验或Fisher’s精确概率检验,以P<0.05为差异有统计学意义。
2结果
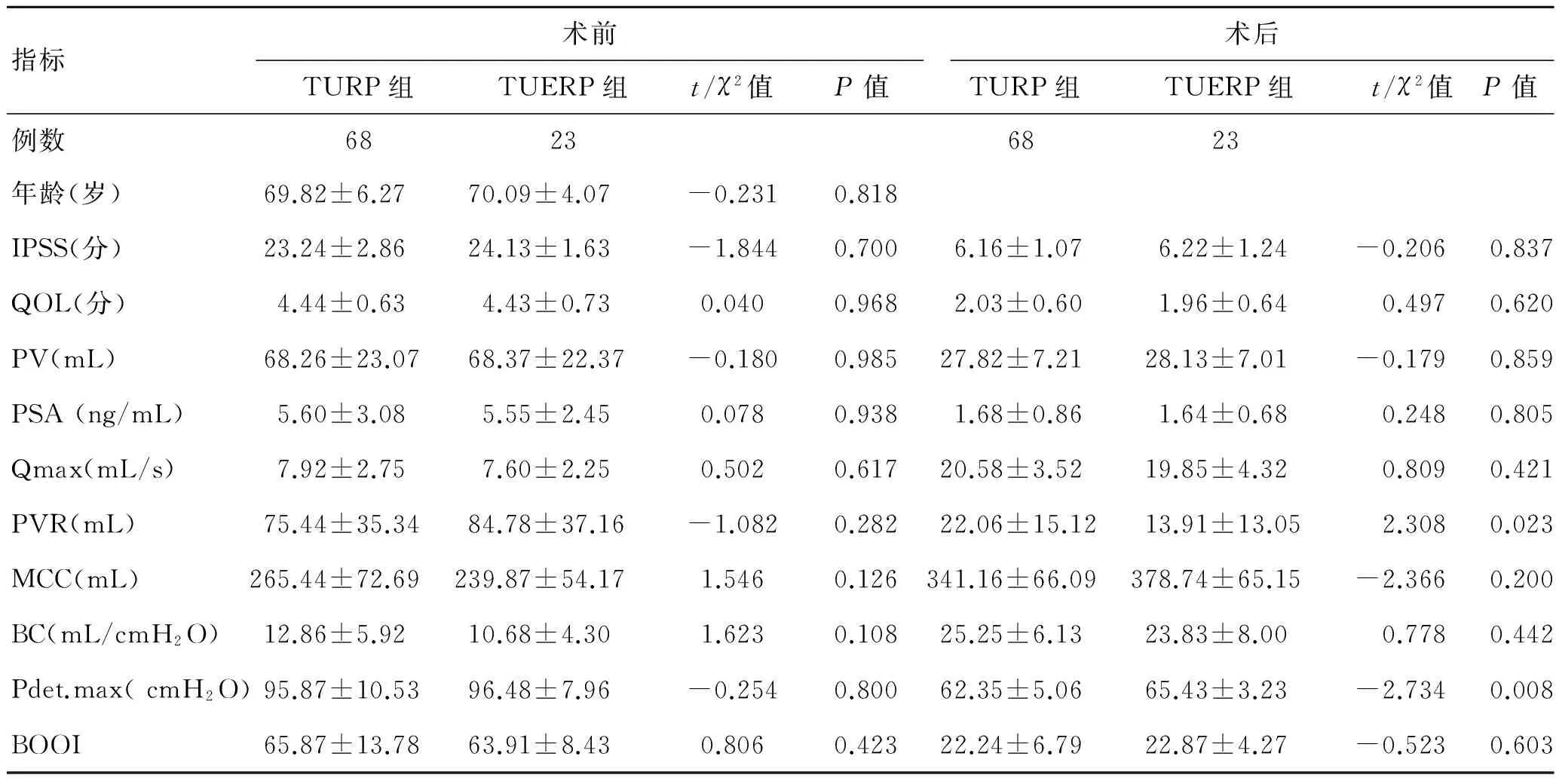
2.1两组指标术前比较两组术前各项指标均无显著性差异(P均>0.05,表1)。
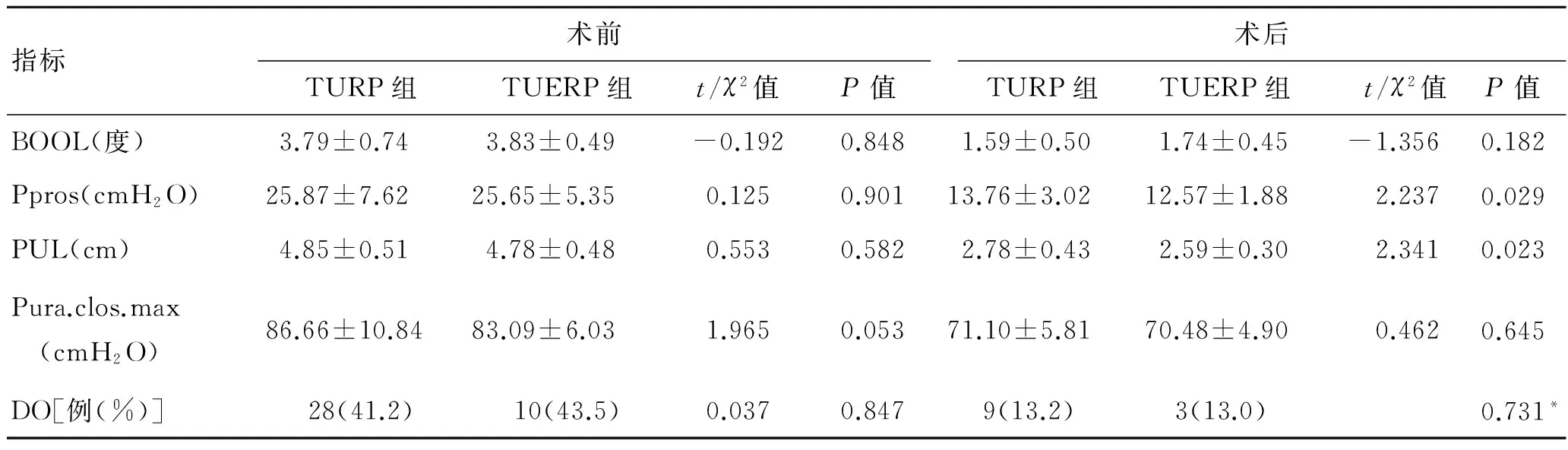
2.2两组指标术后比较PVR、Pdet.max、Ppros、PUL等指标两者有显著性差异(P<0.05),其余指标均无显著性差异(P>0.05,表1)。
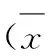
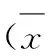
*为Fisher’s精确概率检验。
2.3两组术后并发症比较随访期间,如患者术后超过3个月仍有尿失禁,在排除急迫性尿失禁的基础上,定义为早期压力性尿失禁,如因术后继发出血、严重尿道狭窄等原因需再次手术者定义为再次手术率。经统计,TURP组早期尿失禁率(2.9%)低于TUERP组(17.4%,P=0.034),再次手术率(5.9%)与 TUERP组(0%)差异无统计学意义(P=0.569)。
3讨论
BPH主要由BOO、DO及逼尿肌收缩力下降三组症状构成,其中BOO为始发因素[2],也是手术能够直接解决的问题,无论TURP或者TUERP,目的都是去除增生的腺体,减少尿道的压迫,但两者切除方法不同,TURP由前列腺部尿道黏膜往外科包膜方向切除,由于解剖层次不清晰,容易造成腺体残留、包膜穿孔等情况,即便是经验丰富的教授,也很难保证完整切除腺体。另外TURP为顺行切除法,视野的远端往往窥视不清,切除时容易超出精阜水平误伤括约肌,造成尿失禁,但只要能充分辨识解剖关系,一般发生率极低。TUERP采用逆推剥离法,首先确定精阜上缘及左右侧叶的初始外科包膜平面,沿外科包膜层面将各叶腺体向膀胱颈方向逆推,完整剜除各叶腺体后再将已游离腺体切碎取出,由于定位较准确,且剥离腺体方向与括约肌方向相反,理论上可有效避免误伤括约肌,且腺体残留更少,但也有人认为TUERP在处理精阜附近腺体时逆推腺体可能造成括约肌肌纤维及尿道黏膜钝性损伤,而且为了追求剜除彻底性,容易造成12点处括约肌损伤,虽然通过括约肌功能锻炼多能恢复控尿,但早期尿失禁比率仍较TURP高,也成为不少医院不愿意开展TUERP的重要原因之一。
本资料显示,两种术式术后1年时IPSS、QOL评分对比各自术前评分均有显著好转,但两者对比无明显差异,说明两组患者术后1年主观感受并没有明显的不同。从手术方法来讲,一般TUERP比TURP切除腺体更加彻底,术后PV应该更小,但目前我们测量PV主要依靠B超测前列腺外观,并无法准确反应腺体切除后内部空心程度,因此两组术后PV也未有明显差异。有学者研究指出,TUERP术后PSA下降程度比TURP更明显[3],由于PSA为前列腺腺体分泌,由此间接说明TUERP切除腺体更加彻底;但本资料显示至少术后1年时并无明显差异,由于BPH本身进展缓慢,如将随访时限延长,或许两者的差异才能显示出来。
尿动力学检查一般用来评估术前排尿功能,作为手术效果的一个预测因子,它的测量结果较为准确及客观,越来越受到泌尿外科医生的关注。同样,我们也可以利用它来评估术后的疗效,比主观评分更有说服力。在排尿期症状的比较上,Qmax是最主要的指标,主要反应排尿通畅程度,同时BOOI及BOOL反应BOO程度,三项指标联合起来可客观反应术后排尿期情况,两组对比并无差异,说明术后1年时患者排尿期情况与前列腺增生腺体是否切除彻底并没有太大关系,在膀胱功能没有受损的情况下,只要能及时解除BOO,便可达到改善排尿的要求。另外,我们发现两组对比中,PVR及Pdet.max有差异,但在很多研究中表明,PVR并不是一个很准确的指标,受多种外来因素影响,可重复性差,不能准确反应膀胱逼尿肌及BOO情况,因此较新的临床指南已经将其剔除出手术指征之外。国际排尿控制协会认为:在排尿期当Pdet.max<40 cmH2O时提示膀胱逼尿肌乏力,当Pdet.max>80 cmH2O时提示BOO[4],但在40~80 cmH2O之间,两者的差异则没有Qmax及BOOI等指标来得准确。尿动力学检查中MCC及BC可用来反应储尿期症状,在两者的比较上并无差异。BC用来反应膀胱功能,在早期膀胱功能代偿期可以出现BC下降,而一旦膀胱功能失代偿,则BC可以反而升高,我们发现,BPH患者中有很大一部分合并DO[5],这也是我们术前担心手术效果不佳的一个原因,但研究结果显示,合并DO的大部分患者术后均得到改善,然而也有一部分患者变化不大,有资料显示约30%的患者在前列腺术后症状缓解不明显[6],这可能与逼尿肌纤维变性有关;另外,有少部分BPH患者小便症状仅仅是单纯的储尿期症状,这些患者接受了手术,效果不尽相同。如何判断这些合并DO的BPH患者的手术指征,值得我们进一步思考。在尿道测压过程中,Ppros和PUL分别反映前列腺压力及长度,可作为衡量前列腺腺体压迫尿道的程度及长度,理论上腺体切得越干净,前列腺窝空间越大,其值越小,在两组术后1年的比较中,TUERP组数值更小,两组有差异,这说明TUERP在切除腺体方面,确实要比TURP更加彻底。而反映括约肌功能的Pura.clos.max指标,两组并没有明显差异。有趣的是,我们在比较引人关注的尿失禁并发症方面,TUERP组在早期压力性尿失禁比率较高,但我们的Pura.clos.max指标提示TUERP组术后括约肌功能并没有明显下降,这可能与TUERP切除腺体过于彻底,导致“矫枉过正”的缘故。其原因可能是括约肌长期受到增生腺体压迫可导致弹性下降,在尿动力学检查及手术过程中,我们发现患者增生腺体超出精阜甚至括约肌的并不在少数,另外BOO导致膀胱逼尿肌长期适应高压状态,一旦BOO突然纠正,无残留腺体作为缓冲,膀胱逼尿肌可能无法立即适应其压力差。由此考虑术后早期尿失禁为功能性改变,括约肌并无器质性损伤,经过盆底肌功能锻炼,可完全恢复控尿功能,研究结果表明所有早期尿失禁通过功能锻炼最终均恢复控尿功能。我们的资料显示,TUERP组无再次手术病例,而TURP组术后因继发出血再次手术止血的患者2例,因尿道狭窄再次手术的患者2例,但总体比率不高,两组差异不明显。
总之,两种术式在治疗BPH总体效果均较理想,在术后1年的比较中,并没有哪组明显占优。但在某些指标中说明,TUERP组更加彻底,理论上复发率更少,随着随访期限的延长,TURP组残留腺体可能继续增生,这时TUERP组才可以逐渐显示其优势。然而TUERP学习曲线较长,操作难度较大,在开展早期由于经验及技巧不足,无法辨清外科包膜,反而容易误伤括约肌造成尿失禁,这种并发症给患者及医生均带来极大的困惑,这也大大制约了其在基层医院或刚开始开展BPH手术医院的发展。由于我院开展TUERP时间不长,手术技巧远未娴熟,这样可能是两组比较差异不大的原因。TURP自从开展以来,手术技巧已趋于成熟,经过证明其效果也很理想,很少出现尿失禁等严重并发症,在很多医院仍然可作为BPH患者的首选术式。
参考文献:
[1] AUA.AUA guideline on management of benign prostatic hyperplasia(2003)[M].J Urol,2003,170(2 Pt 1):530-547.
[2] 辛玉宏,李岱,甘日强,等.前列腺突入膀胱程度与前列腺增生症膀胱出口梗阻的相关性[J].现代泌尿外科杂志,2015,20(2):105-108.
[3] 卞军,刘春晓,郑少波,等.经尿道前列腺等离子腔内剜除术与切除术治疗前列腺增生的临床对照研究[J].南方医科大学学报,2008,28(5):742-748.
[4] 贾其磊,杨四文,孙菊元,等. 经尿道前列腺等离子电切术前后尿动力学变化[J].四川医学,2011,32(4):536-538.
[5] 王瑛,刘利敏,范志强,等. 良性前列腺增生患者的尿动力学分析[J].赣南医学院学报,2012,32(3):366-367.
[6] 朱涛,佘贤梁,方登攀,等.良性前列腺增生伴逼尿肌收缩无力的手术疗效分析及预判参数研究[J].中国男科学杂志,2015,29(1):14-17.
(编辑何宏灵)
收稿日期:2015-11-11修回日期:2015-01-13
作者简介:辛玉宏(1982-),男(汉族),主治医师,硕士.研究方向:泌尿系肿瘤. E-mail:xinyuhong1982@hotmail.com
中图分类号:R365
文献标志码:A
DOI:10.3969/j.issn.1009-8291.2016.03.018
Comparison of urodynamics one year after two surgical approaches to treat benign prostatic hyperplasia
XIN Yu-hong, GAN Ri-qiang, LI Dai, ZHAO Guo-ping, ZHENG Dong-sheng, ZHAO Zhen-hua, CHEN Shi-jie
(Department of Urology, People’s Hospital of Jiangmen, Jiangmen 529000, Guangdong)
ABSTRACT:ObjectiveTo assess the efficacy of two popular surgical approaches in the treatment of benign prostatic hyperplasia (BPH) by comparing the results of urodynamics tests one year after surgery.MethodsA total of 91 patients with BPH were treated with transurethral resection of prostate (TURP) or transurethral enucleation and resection of prostate (TUERP) during Sept. 2013 and Aug. 2014. The results of urodynamic tests one year after surgery were compared.ResultsOf all patients, 68 were treated with TURP, and 23 were treated with TUERP. There were no differences in the indicators between the two groups of patients before surgery. There were no statistical differences between the two groups in the international Prostate Symptom Score (IPSS), quality of life score (QOL), prostatic volume (PV), prostate specific antigen (PSA), maximum urinary flow rate (Qmax), maximum cycstometric capacity (MCC), bladder capacity (BC), bladder outlet obstruction index/level (BOOI/BOOL), maximum urethral closure pressure (Pura.clos.max), detrusor overactivity rate (DO), second surgery rate one year after surgery. But there were differences in postvoid residual volume (PVR), maximum detrusor pressure (Pdet.max), prostatic urethral pressure (Ppros), prostatic urethral length (PUL), and urinary incontinence rate. The TUERP group had less prostatic urethral pressure and shorter prostatic urethral length, but higher incidence of urinary incontinence than the TURP group (2.9% vs. 17.4%, P=0.034).ConclusionThe curative effects of TUERP and TURP in the treatment of BPH are similar one year after surgery. TUERP can remove the gland more thoroughly and show better long-term efficacy, but may cause higher rate of urinary incontinence in the short term.
KEY WORDS:benign prostatic hyperplasia; transurethral resection of prostate; transurethral enucleation and resection of prostate; urodynamics test

