耐碳青霉烯肺炎克雷伯菌易感因素分析
杭 欣, 张 波
(安徽医科大学空军临床学院呼吸内科,北京 100142;*通讯作者:E-mail:zhangbohuxi@sina.com)
耐碳青霉烯肺炎克雷伯菌易感因素分析
杭欣, 张波*
(安徽医科大学空军临床学院呼吸内科,北京100142;*通讯作者:E-mail:zhangbohuxi@sina.com)
摘要:目的了解重症医学科(ICU)耐碳青霉烯肺炎克雷伯菌(carbapenem-resistant Klebsiella pneumonia,CRKP)感染情况,探讨ICU中CRKP患者的易感因素。方法采用单因素分析、多因素Logistic回归分析方法对30例CRKP患者和30例碳青霉烯敏感的肺炎克雷伯(carbapenem-sensitive Klebsiella pneumonia,CSKP)患者的临床资料进行回顾分析。结果患者分离前的住院时间(P=0.005)、免疫抑制病史(P=0.037)、留置引流管(P=0.024)、中心静脉置管术(P=0.044)、三代或四代头孢菌素(P=0.035)和碳青霉烯类抗生素(P=0.001)疗程超过14 d,为CRKP的易感因素。多因素回归分析结果显示,碳青霉烯类抗生素疗程超过14 d(OR=5.626,95%CI 1.198-26.416,P<0.05)是产生CRKP的独立危险因素。结论住院时间延长、侵袭性操作、三代或四代头孢菌素和碳青霉烯类抗生素疗程超过14 d有可能增加CRKP的感染,其中碳青霉烯类抗生素疗程超过14 d是产生CRKP的独立危险因素。
关键词:耐碳青霉烯肺炎克雷伯菌;易感因素;重症监护室
肺炎克雷伯菌属于革兰阴性肠杆菌,可以通过医源性途径,导致严重的感染,是临床上常见的条件致病菌[1]。碳青霉烯类抗生素是非典型的β-内酰胺抗生素,对β-内酰胺酶稳定,一直以来是治疗肺炎克雷伯等院内细菌感染的最有效抗生素。然而,随着临床上对碳青霉烯类抗生素的大量应用,全球许多地区均出现了对碳青霉烯类抗生素耐药的肺炎克雷伯菌(CRKP)报道[2]。其高死亡率和发病率已经成为ICU患者的主要威胁因素[3]。本研究通过对ICU住院患者中分离的肺炎克雷伯菌感染,对碳青霉烯类抗生素的耐药情况分析,探讨ICU患者CRKP的易感因素。
1材料与方法
1.1一般资料
2013-01~2015-12入住北京市空军总医院ICU,诊断为CRKP感染的30例患者为研究对象,简称CRKP组,其中男24例,女6例,年龄范围12-91岁,中位年龄73.5岁,平均年龄(66.20±20.85)岁;在同期住院、年龄相近(±5岁)CSKP患者中,选取30例碳青霉烯敏感的肺炎克雷伯(Carbapenem-sensitive Klebsiella pneumonia,CSKP)患者作为对照组,简称CSKP组,其中男23例,女7例,年龄范围23-92岁,中位年龄77.5岁,平均年龄(70.83±16.81)岁。两组患者的年龄、性别分布比较无统计学差异(P>0.05)
1.2方法
1.2.1纳入标准CRKP的纳入标准:①住院患者;②年龄不限;③临床资料完整;④药敏试验至少对厄他培南、美罗培南或亚胺培南其中之一不敏感,且对头孢曲松、头孢噻肟及头孢他啶耐药的肺炎克雷伯[4]。
碳青霉烯类敏感的肺炎克雷伯菌(CSKP)的标准:①住院患者;②年龄不限;③临床资料完整;④药敏实验对厄他培南、美罗培南和亚胺培南三者都敏感的肺炎克雷伯菌。
1.2.2病原体鉴定及药敏试验细菌鉴定步骤按照《全国临床检验操作规程》进行分离培养鉴定,在我院感染控制科完成,所有菌株以法国生物梅里埃公司VITEK-2 COMPACT 鉴定板鉴定。药敏试验采用按美国国家和临床试验室标准化协会(CLSI)推荐的纸片扩散法, 部分采用琼脂和肉汤稀释法测定最小抑菌浓度(MIC),所有结果参照CLSI 2013标准判读[5]。
1.2.3资料收集采用回顾性研究方法,制定统一调查表,调查内容:①一般情况:患者年龄、性别、有无吸烟史;②致病菌分离前的住院时间;③基础疾病:支气管哮喘,慢性阻塞性肺部疾病(chronic obstructive pulmonary disease,COPD),糖尿病,慢性心功能不全,慢性肾功能不全,免疫抑制: 长期使用免疫抑制剂或/和激素(疗程至少6个月),恶性肿瘤放化疗后,脾切除术后,骨髓或器官移植术后等;④有无侵袭性操作:包括接受1周以上有创机械通气,留置引流管(脑室、胸腔、腹腔、胃管等),中心静脉置管,血液净化治疗,穿刺术(胸腔、腹腔、腰穿);⑤抗生素使用(疗程>14 d):碳青霉烯类、三代或四代头孢菌素、β内酰胺酶抑制剂类、糖肽类、氨基糖苷类、氟喹诺酮类。
1.3统计学方法
2结果
2.1单因素分析
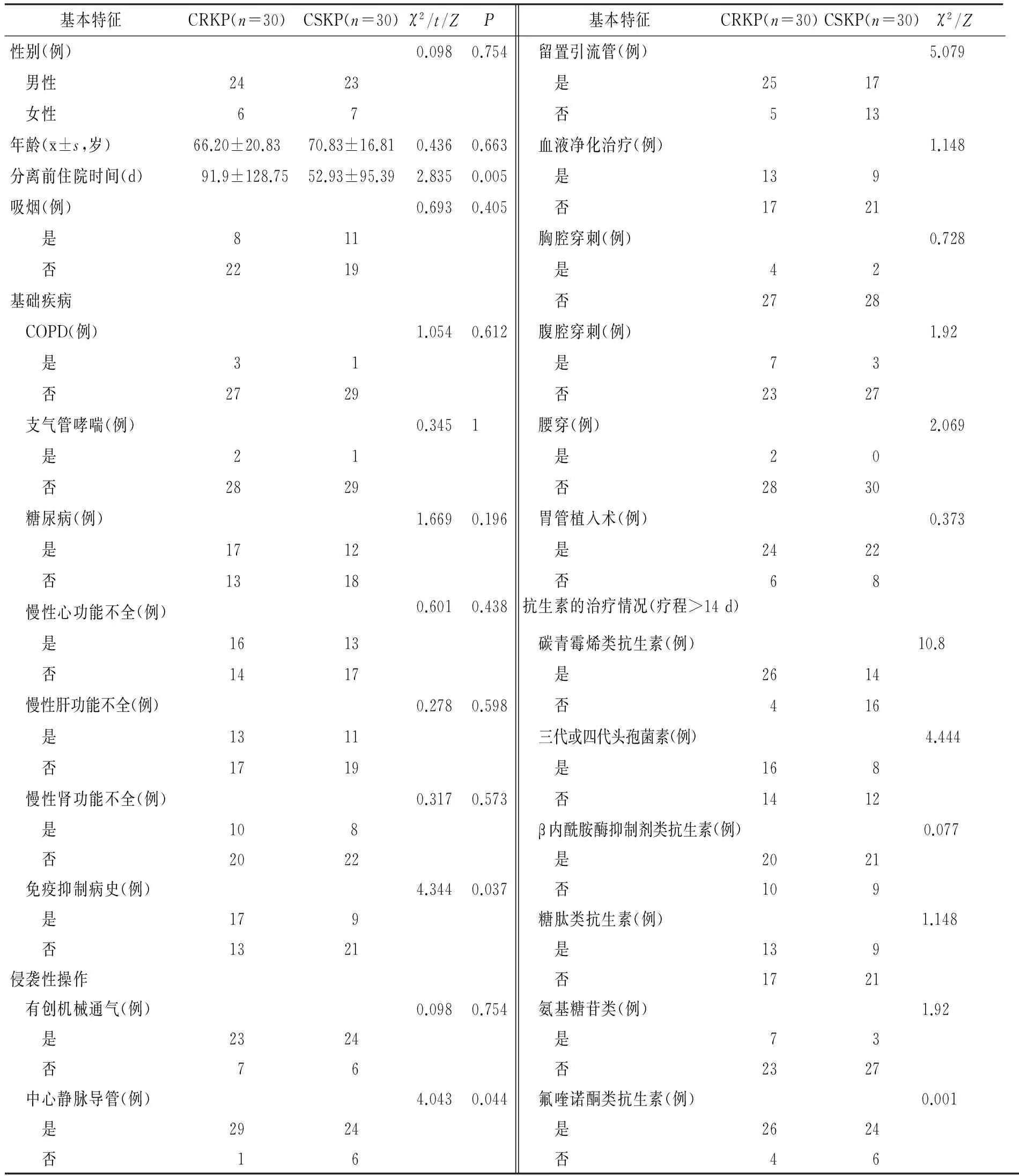
本研究共纳入60例肺炎克雷伯感染患者,其中符合CRKP纳入标准的患者30例。对两组患者临床资料进行统计分析,可见患者分离前住院时间(P=0.005)、免疫抑制病史(P=0.037),留置引流管(P=0.024),有中心静脉导管(P=0.044),三代或四代头孢菌素应用(P=0.035)和碳青霉烯类抗生素的应用(P=0.001)与感染CRKP患者有关(见表1)。
2.2Logistic回归分析
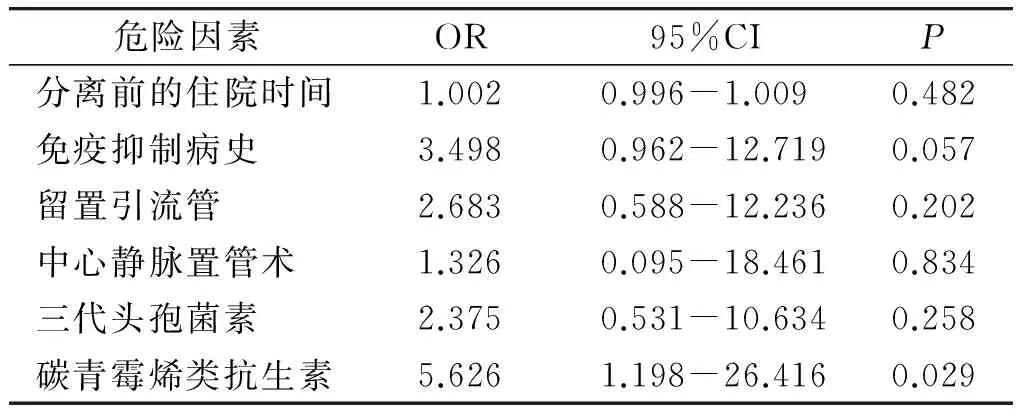
将单因素分析中有统计学意义的6个危险因素,再进行多因素Logistic回顾分析,结果提示:感染肺炎克雷伯的患者,碳青霉烯类抗生素疗程超过14 d(OR=5.626,95%CI 1.198-26.416)是产生CRKP的独立危险因素,患者分离前的住院时间(OR=1.002)、免疫抑制病史(OR=3.498)、中心静脉置管术(OR=1.326)和三代或四代头孢菌素疗程超过14 d(OR=2.375),均是导致CRKP产生的危险因素(见表2)。
3讨论
碳青霉烯类抗生素具有广谱的抗菌活性,在过去的20年里,被认为是治疗所有耐药菌的一线药物[6]。曾被人们认为是治疗多重耐药菌的最后手段[7]。但是,过度的依赖碳青霉烯类抗生素治疗重症感染,导致了碳青霉烯类抗生素耐药的肺炎克雷伯菌产生[8]。早在2007年,我国华东地区就已经出现了CRKP局部流行[9]。Tumbarello等[10]研究表明,CRKP的检出率为9.61%,其感染患者30 d病死率高达41.6%。CRKP对多种抗菌药物有着较高的耐药率,CRKP感染患者的抗生素选择有限,临床治疗困难,病死率较高,导致其住院时间明显延长,住院费用增加[11]。
本研究表明:CRKP组平均住院时间要显著长于CSKP组,组间比较有统计学差异。多因素分析中,OR>1,提示住院时间延长是导致肺炎克雷伯菌耐药的因素之一。可能的原因是:ICU环境相对封闭,空气流动不佳,一些设备和器械受消毒条件的限制,易被病区微生物感染;各类人员(医务人员、护工及探视人员)的卫生措施不到位,医务人员无菌操作不规范,易导致病原菌异位,造成院内交叉感染的发生,加重患者病情。住院时间越长、患者反复感染、多重及长时间抗生素的使用易导致耐药性的产生[12]。留置引流管和中心静脉置管术治疗均属于侵袭性操作,侵袭性操作造成机体自然屏障受损,导致机体内部与外界相通,破坏了患者自身的屏障和循环通路,使皮肤和粘膜表面病原体进入深部组织[13]。本次研究中CRKP组的平均住院时间(d)要高于敏感组(91.9±128.75vs52.93±95.39,P<0.05),CRKP组中留置中心静脉导管和引流管的人数均高于CSKP组,组间比较有统计学差异(P<0.05)。
表1ICU中CRKP患者的单因素分析
Table 1Univariate analysis of patients infected by CRKP in ICU
基本特征CRKP(n=30)CSKP(n=30)χ2/t/ZP基本特征CRKP(n=30)CSKP(n=30)χ2/ZP性别(例)0.0980.754 留置引流管(例)5.079 0.024 男性2423 是2517 女性67 否513年龄(x±s,岁)66.20±20.8370.83±16.810.4360.663 血液净化治疗(例)1.1480.284分离前住院时间(d) 91.9±128.7552.93±95.392.8350.005 是139吸烟(例)0.6930.405 否1721 是811 胸腔穿刺(例)0.728 0.671 否2219 是42基础疾病 否2728 COPD(例)1.0540.612 腹腔穿刺(例)1.920.166 是31 是73 否2729 否2327 支气管哮喘(例)0.3451 腰穿(例)2.0690.15 是21 是20 否2829 否2830 糖尿病(例)1.6690.196 胃管植入术(例)0.3730.542 是1712 是2422 否1318 否68 慢性心功能不全(例)0.6010.438抗生素的治疗情况(疗程>14d) 是1613 碳青霉烯类抗生素(例)10.8 0.001 否1417 是2614 慢性肝功能不全(例)0.2780.598 否416 是1311 三代或四代头孢菌素(例)4.444 0.035 否1719 是168 慢性肾功能不全(例)0.3170.573 否1412 是108 β内酰胺酶抑制剂类抗生素(例)0.077 0.781 否2022 是2021 免疫抑制病史(例)4.3440.037 否109 是179 糖肽类抗生素(例)1.148 0.284 否1321 是139侵袭性操作 否1721 有创机械通气(例)0.0980.754 氨基糖苷类(例)1.920.166 是2324 是73 否76 否2327 中心静脉导管(例)4.0430.044 氟喹诺酮类抗生素(例)0.001 0.972 是2924 是2624 否16 否46
表2ICU中CRKP患者的多因素分析
Table 2Multivariate analysis of patients infected by CRKP in ICU
危险因素OR95%CIP分离前的住院时间1.0020.996-1.0090.482免疫抑制病史3.4980.962-12.7190.057留置引流管2.6830.588-12.2360.202中心静脉置管术1.3260.095-18.4610.834三代头孢菌素2.3750.531-10.6340.258碳青霉烯类抗生素5.6261.198-26.4160.029
免疫抑制是指对免疫应答的抑制作用,主要包括恶性肿瘤放化疗后,血液病化疗后,器官移植术后,长期口服免疫抑制剂及因慢性肾功能不全长期行透析治疗的患者。患者药物或手术治疗后体质低下,破坏了机体正常的免疫机制,在治疗的同时牺牲了对病原体的免疫力。免疫抑制患者,一方面,CRKP为耐药菌,易形成生物背膜,病原体自身逃避机体免疫系统的杀灭作用;另一方面,机体免疫系统长期被药物或恶性疾病所破坏,减弱了对病原体的清除作用。本次研究中,CRKP组中有56%(17/30)患者既往有免疫抑制病史,高于CSKP组的30%(9/30),组间比较存在统计学差异(χ2=4.344,P=0.037)。
碳青霉烯类抗生素属于非典型β-内酰胺抗生素,而三代或四代头孢菌素是主要针对革兰阴性菌的抗生素,临床上均属于广谱抗生素。通常被用来治疗多重耐药的革兰氏阴性菌,而三代或四代头孢菌素是主要针对革兰氏阴菌的抗生素,肺炎克雷伯碳青霉烯酶(Klebsiella pneumoniae carbapenemase,KPC酶)的产生是导致CRKP耐药的机制之一,长时间应用碳青霉烯类抗生素,可以诱导获得性KPC酶的产生,该酶能高效水解青霉素、头孢菌素和碳青霉烯类等抗生素,降低抗菌效应;另一方面,外孔蛋白的缺失,减少细菌细胞壁的通透性,多种因素的作用下,导致CRKP的耐药性产生[14]。头孢菌素的使用诱导率肺炎克雷伯菌质粒产生β-内酰胺酶,降低了碳青霉烯类等β-内酰胺抗生素的抗菌效应,形成耐药[15]。国外研究显示:感染肺炎克雷伯菌的患者,长时间接受碳青霉烯类抗生素治疗,是出现CRKP独立危险因素[16];Candevir Ulu等[12]通过对ICU中105例感染CRKP患者进行回顾分析,多因素研究发现,过度使用三代或四代头孢菌(OR=4.699,95CI 1.292-17.089)是产生CRKP的独立危险因素。我们的研究结果与此文献报道相符。
多因素分析Logistic回归发现,碳青霉烯类抗生素疗程超过14 d是导致CRKP感染的独立危险因素,与国外研究相似[17]。分离前住院时间、留置引流管、行中心静脉置管术、和三代头孢菌素在多因素分析中无统计学差异,分析原因,首先留置引流管和中心静脉置管术均属于有创侵袭性操作,破坏了患者自身的免疫系统,与免疫抑制之间存在一定相关性;本次研究中未采用交互作用分析;其次,本次研究入选样本量较少,样本整体呈偏态分布,整体模型具有不稳定性。
本研究为回顾性研究,存在一定缺陷,研究的主要资料主要集中于近3年,样本量有限,因此,对易感因素的评估存在一定的局限性,所预测的可信区间范围过宽。这是目前评估预后危险因素,尤其是有关多重耐药菌感染方面的研究所普遍存在的问题[18],未来,还有待大样本的前瞻性、随机对照研究来进一步确定。
4总结
通过本次研究发现,收住ICU的患者,住院时间的延长,合并免疫抑制病史、行中心静脉导管术、留置引流管,碳青霉烯类抗生素和三代四代头孢菌素疗程超过14 d,是导致CRKP危险因素,其中免疫抑制病史和碳青霉烯类抗生素使用是导致CRKP出现的独立危险因素。优化广谱抗生素的使用,缩短抗生素的使用时间,早期实现目标治疗,减少侵袭性操作,可以避免耐药性产生。
参考文献:
[1]Sydnor ER,Perl TM.Hospital epidemiology and infection control in acute-care settings[J].Clinical Microbiol Rev,2011,24(1):141-173.
[2]Patel G,Bonomo RA.Status report on carbapenemases: challenges and prospects[J].Expert Rev Anti Infect Ther,2011,9(5):555-570.
[3]Zhang Y,Yao Z,Zhan S,etal.Disease burden of intensive care unit-acquired pneumonia in China: a systematic review and meta-analysis[J].Int J Infect Dis,2014,29:84-90.
[4]代强,郑波.2012美国疾病预防控制中心耐碳青霉烯类肠杆菌控制指南简介[J].中国医学前沿杂志,2013,5(8):30-31.
[5]MS23-M100.Performance standards for antimicrobial susceptibility testing:twenty-third informational supplement[S].Wayne,PA:NCCLS,CLSI document,2013.
[6]Farida H,Gasem MH,Suryanto A,etal.Viruses and gram-negative bacilli dominate the etiology of community-acquired pneumonia in Indonesia,a cohort study[J].Int J Infect Dis,2015,38:101-107.
[7]Canton R,Akova M,Carmeli Y,etal.Rapid evolution and spread of carbapenemases among enterobacteriaceae in Europe[J].Clin Microbiol Infect,2012,18(5):413-431.
[8]Nordmann P,Naas T,Poirel L.Global spread of carbapenemase-producing enterobacteriaceae[J].Emerging Infect Dis,2011,17(10):1791-1798.
[9]冯雅君,沈萍,杜小幸,等.产碳青霉烯酶KPC-2肺炎克雷伯菌局部流行[J].浙江医学,2008,30(9):923-925.
[10]Tumbarello M,Viale P,Viscoli C,etal.Predictors of mortality in bloodstream infections caused by klebsiella pneumoniae carbapenemase-producing K.pneumoniae:importance of combination therapy[J].Clin Infect Dis,2012,55(7):943-950.
[11]Souli M,Galani I,Antoniadou A,etal.An outbreak of infection due to beta-lactamase klebsiella pneumoniae carbapenemase 2-producing K.pneumoniae in a Greek university hospital: molecular characterization,epidemiology,and outcomes[J].Clin Infect Dis,2010,50(3):364-373.
[12]Candevir Ulu A,Kurtaran B,Inal AS,etal.Risk factors of carbapenem-resistant klebsiella pneumoniae infection:a serious threat in ICUs[J].Med Sci Monit,2015,21:219-224.
[13]Girmenia C,Rossolini GM,Piciocchi A,etal.Infections by carbapenem-resistant klebsiella pneumoniae in SCT recipients:a nationwide retrospective survey from Italy[J].Bone Marrow Transplant,2015,50(2):282-288.
[14]Semin-Pelletier B,Cazet L,Bourigault C,etal.Challenges of controlling a large outbreak of OXA-48 carbapenemase-producing klebsiella pneumoniae in a French university hospital[J].J Hosp Infect,2015,89(4):248-253.
[15]Scott LJ.Ceftolozane/Tazobactam:A Review in complicated intra-abdominal and urinary tract infections[J].Drugs,2016,76(2):231-242.
[16]Mills JP,Talati NJ,Alby K,etal.The epidemiology of carbapenem-resistant klebsiella pneumoniae colonization and infection among long-term acute care hospital residents[J].Infect Control Hosp Epidemiol,2016,37(1):55-60.
[17]Poirel L,Yilmaz M,Istanbullu A,etal.Spread of NDM-1-producing enterobacteriaceae in a neonatal intensive care unit in Istanbul,Turkey[J].Antimicrob Agents Chemother,2014,58(5):2929-2933.
[18]Lübbert C,Becker-Rux D,Rodloff AC,etal.Colonization of liver transplant recipients with KPC-producing klebsiella pneumoniae is associated with high infection rates and excess mortality:a case-control analysis[J].Infection,2014,42(2):309-316.
Analysis of susceptible factors of patients with infections caused by carbapenem-resistant Klebsiella pneumonia
HANG Xin, ZHANG Bo*
(DepartmentofRespiratoryMedicine,AirForceClinicalCollegeofAnhuiMedicalUniversity,Beijing100142,China;*Correspondingauthor,E-mail:zhangbohuxi@sina.com)
Abstract:ObjectiveTo investigate the drug resistance of carbapenem-resistant Klebsiella pneumonia(CRKP) in ICU and to explore the susceptible factors of patients with CRKP infection.MethodsA retrospective study was conducted in 30 cases of CRKP and 30 cases of carbapenem-sensitive Klebsiella pneumonia(CRKP). The clinical data were analyzed retrospectively by univariate analysis and multivariate Logistic regression analysis. ResultsThe hospitalization time before isolation(P=0.005), the immunosuppression(P=0.037), indwelling drainage(P=0.024), the central vein indwelling intubation(P=0.044), the course of third or fourth generation cephalosporin(P=0.035) and carbapenems treatment for more than 14 d(P=0.001) were susceptible factors of CRKP patients. Multivariate Logistic regression analysis showed that the course of carbapenems treatment for more than 14 d(OR=5.626,95%CI 1.198-26.416,P<0.05) was the independent factor of CRKP patients.ConclusionThe incidence of CRKP infection can be increased with the prolonged hospitalization time, the invasive produre, the course of third or fourth generation cephalosporin and carbapenems treatment for more than 14 d. The course of carbapenems treatment for more than 14 d is the independent factor for CRKP.
Key words:carbapenem-resistant Klebsiella pneumonia;susceptible factors;ICU
作者简介:杭欣,女,1990-10生,在读硕士,E-mail:hangxinhuxi@163.com
收稿日期:2016-02-27
中图分类号:R978.1
文献标志码:A
文章编号:1007-6611(2016)05-0450-05
DOI:10.13753/j.issn.1007-6611.2016.05.012

