头颈CT血管造影及NIHSS评分与急性缺血性脑卒中患者侧支循环及预后的关系
钟事宏 罗泳惠 郭盛
【摘要】 目的:探究头颈CT血管造影(CTA)联合美国国立卫生研究院卒中量表(NIHSS)评分与急性缺血性脑卒中(AIS)患者侧支循环及预后的关系。方法:回顾性分析2019年3月—2023年7月于瑞金市中医院诊治的82例AIS患者的临床资料,治疗前均行数字减影血管造影(DSA)、CTA检查及NIHSS评分评估。以DSA检查结果将患者分为两组:侧支循环良好组与侧支循环不良组,对比两组CTA侧支循环评分[外侧裂+脑凸面侧支评分系统(Maas评分)、大脑中动脉区域侧支评分系统(Tan评分)]及NIHSS评分;接受静脉溶栓治疗后,依据改良Rankin量表(mRS)评分结果将患者分为预后不良组和预后良好组。分析预后不良的影响因素及CTA侧支循环评分联合NIHSS评分对预后的预测价值。结果:DSA检查结果,82例AIS患者中侧支循环良好组42例,侧支循环不良组40例。侧支循环不良组患者Maas评分、Tan评分均明显低于侧支循环良好组,NIHSS评分均明显高于侧支循环良好组(P<0.05)。溶栓治疗后,82例AIS患者中预后不良22例,预后良好60例。单因素分析发现,预后不良组和预后良好组Maas、Tan评分及NIHSS评分比较,差异均有统计学意义(P<0.05)。多因素分析显示Maas评分、Tan评分、NIHSS评分均为AIS患者预后不良的独立影响因素(P<0.05)。绘制受试者操作特征(ROC)曲线分析显示,CTA检查(Maas评分、Tan评分)联合NIHSS评分预测AIS患者预后的AUC(0.915)显著高于Tan、NIHSS评分(P<0.05)。结论:头颈CT血管造影联合NIHSS评分能对AIS患者侧支循环及预后进行有效评估,二者联合可提高溶栓治疗后预后的预测效能,可为AIS患者侧支循环评估及预后预测提供可靠信息。
【关键词】 头颈CT血管造影 NIHSS评分 急性缺血性脑卒中 侧支循环 预后
The Relationship of Head and Neck CT Angiography and NIHSS Score with Collateral Circulation and Prognosis of Acute Ischemic Stroke Patients/ZHONG Shihong, LUO Yonghui, GUO Sheng. //Medical Innovation of China, 2024, 21(14): 138-142
[Abstract] Objective: To investigate the relationship of head and neck CT angiography (CTA) combined with the national institutes of health stroke scale (NIHSS) score and collateral circulation and prognosis of acute ischemic stroke (AIS) patients. Method: Clinical data of 82 patients with AIS who were treated in Ruijin Hospital of Traditional Chinese Medicine from March 2019 to July 2023 were retrospectively analyzed, all patients received digital subtraction angiography (DSA), CTA and NIHSS score before treatment. Based on DSA results, the patients were grouped into good collateral circulation group and poor collateral circulation group. CTA collateral circulation scores [sylvian fissure + convex surface collateral system score (Maas score) and the collateral system score of the middle cerebral artery (Tan score)], and the NIHSS score between two groups were compared. After intravenous thrombolysis, the patients were divided into a poor prognosis group and a good prognosis group based on the modified Rankin scale (mRS) score. The influencing factors of poor prognosis and the prognostic value of CTA collateral circulation score combined with NIHSS score were analyzed. Result: The DSA examination results showed that among 82 AIS patients, there were 42 cases in the good collateral circulation group and 40 cases in the poor collateral circulation group. The Maas and Tan scores of the patients in the poor collateral circulation group were significantly lower than those in the good collateral circulation group, and the NIHSS score was significantly higher than that in the good collateral circulation group (P<0.05). After thrombolytic therapy, there were 22 patients with poor prognosis and 60 patients with good prognosis in the 82 AIS patients. Univariate analysis found that there were statistically significant differences in Maas, Tan, and NIHSS scores between the poor prognosis group and the good prognosis group (P<0.05). Multivariate analysis showed that Maas score, Tan score, and NIHSS score were all independent influencing factors for poor prognosis in AIS patients (P<0.05). The analysis of the receiver operating characteristic (ROC) curve showed that the AUC (0.915) of CTA examination (Maas score, Tan score) combined with NIHSS score in predicting the prognosis of AIS patients was significantly higher than that of Tan and NIHSS scores (P<0.05). Conclusion: The combination of head and neck CT angiography and NIHSS score can effectively evaluate the collateral circulation and prognosis of AIS patients. The combination of the two can improve the predictive efficacy of thrombolytic therapy for prognosis, and provide reliable information for collateral circulation evaluation and prognosis prediction of AIS patients.
[Key words] Head and neck CT angiography NIHSS score Acute ischemic stroke Collateral circulation Prognosis
First-author's address: Imaging Department, Ruijin Hospital of Traditional Chinese Medicine, Ruijin 342500, China
doi:10.3969/j.issn.1674-4985.2024.14.033
急性缺血性脑卒中(acute ischemic stroke,AIS)是临床上常见的脑血管疾病,多发于老年人、生活习惯不良人群中[1-2]。由于其致残率及病死率较高,故早期对疾病进行诊断、干预极为重要。近年研究发现,通过提升梗死范围内脑血流量的稳定性、改善血管再灌注损伤,有助于后期神经功能的恢复[3-4]。CT血管造影(CT angiography,CTA)能在无创的情况下,清楚显示侧支循环的建立情况,临床上常用于脑血管病的诊断和治疗,目前常通过CTA侧支循环评分法[外侧裂+脑凸面侧支评分系统(Maas评分)与大脑中动脉区域侧支评分系统(Tan评分)]来评估侧支循环情况[5]。美国国立卫生研究院卒中量表(national institutes of health stroke scale,NIHSS)是用于评估卒中患者神经功能缺损程度的指标,其可对侧支血管是否闭塞做出预测,故可作为卒中患者侧支循环及预后的重要指标[6]。本研究将头颈CTA及NIHSS评分与AIS患者侧支循环及预后的关系,为诊断与评估治疗效果提供理论基础。
1 资料与方法
1.1 一般资料
回顾性分析2019年3月—2023年7月于瑞金市中医院诊治及获得随访的82例AIS患者的临床资料,其中男45例,女37例;年龄51~78岁,平均(64.73±10.38)岁。纳入标准:(1)符合文献[7]《中国急性缺血性脑卒中诊治指南2018》中的相关要求;(2)首次发病;(3)发病至入院时间≤6 h,治疗前行DSA、CTA检查,均接受溶栓治疗;(4)年龄≤80岁;(5)临床资料、随访资料完整。排除标准:(1)颅内肿瘤;(2)颅脑动脉畸形;(3)肾功能不全;(4)1个月内服用过激素及其他免疫抑制剂;(5)伴有肝、肾等其他脏器疾病。本研究经瑞金市中医院医学伦理委员会批准。
1.2 方法
1.2.1 CTA检查 患者入院当日检查,使用Philips 256 CTA检查仪,参数:120 kV,300 mA,层厚0.85 mm,层间距0.45 mm,探测器宽度130 mm×0.630 mm,视窗220 mm,扫描主动脉弓至颅顶区域。根据CTA原始图像,对病变侧支血管的旺盛情况进行评分,即为Maas评分[8]。评分依据:5分为病变侧支血管旺盛;4分为病变侧支血管多于正常侧;3分为病变侧支血管与正常侧旺盛程度相同;2分为病变侧支血管旺盛程度少于正常侧;1分为病变侧支血管血管缺如。1、2分表示侧支循环不良,3~5分表示侧支循环良好。根据大脑中动脉供血区软脑膜血管的充盈数进行评分,即为Tan评分[9]。Tan评分总分为0~3分,3分:侧支填充达100%;2分:侧支填充达50%~99%;1分:侧支填充度低于50%,但不为0;无侧支供血时,记为0分;0、1分表示侧支循环不良,2、3分表示侧支循环良好。
1.2.2 DSA检查 患者入院当日检查,仪器为德国Siemens公司ARTIS 1500数字减影血管造影机;患者取仰卧位,禁止吞咽、勿动,股动脉穿刺点常规消毒铺巾,利多卡因局麻,使用Seldinger法将5F动脉鞘置入,在导丝导引下以4/5F诊断导管进行选择性造影,取正、侧、斜位等多角度摄影;造影完成后,拔出导管鞘,穿刺点压迫20 min,腹股沟加压包扎24 h,患者穿刺侧狭窄制动8 h。DSA检查拍摄X线图像经数字化及减影处理[10]。大脑中动脉M1/M2段、基底动脉、颈内动脉或椎动脉颅内段(V4)存在血管闭塞为侧支循环不良,未见血管闭塞或血管闭塞存在于大脑前动脉或大脑后动脉、大脑中动脉M3/M4段为侧支循环良好。
1.3 观察指标与评价标准
(1)NIHSS评分。患者入院当日使用NIHSS评估侧支循环神经缺失程度,该量表总分为0~42分,包括11个评估项目,如意识问题,遵从指令的能力,面部肌力等。分值越高说明患者脑梗死病情越严重[11]。(2)改良Rankin量表(modified Rankin scale,mRS)评分。通过静脉溶栓治疗后,根据mRS评分结果作为预后评价标准,预后良好:0~2分,预后不良:3~6分[12]。
1.4 统计学处理
统计学软件为SPSS 24.0。计量资料以(x±s)表示,采用t检验;计数资料表示为率(%),采用字2检验;使用logistic回归进行多因素回归分析;绘制受试者操作特征(ROC)曲线,评价头颈CTA联合NIHSS评分评估AIS患者预后的价值研究,计算并比较AUC等,AUC比较采用Z检验。将P<0.05为差异有统计学意义。
2 结果
2.1 DSA检查与CTA检查、NIHSS评分与脑血管侧支循环的关系
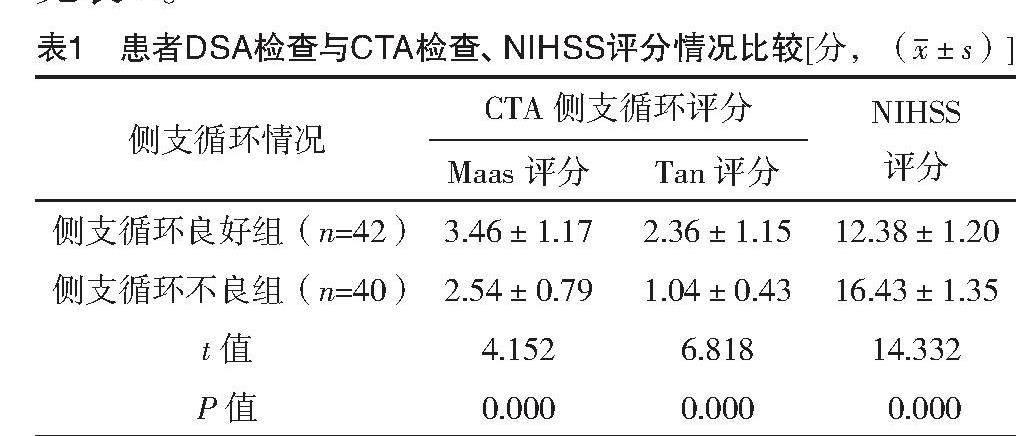
DSA检查显示,治疗前82例患者中侧支循环良好42例,侧支循环不良40例;侧支循环不良组Maas评分、Tan评分均明显低于侧支循环良好组,NIHSS评分明显高于侧支循环良好组(P<0.05)。见表1。
2.2 AIS患者预后的单因素分析
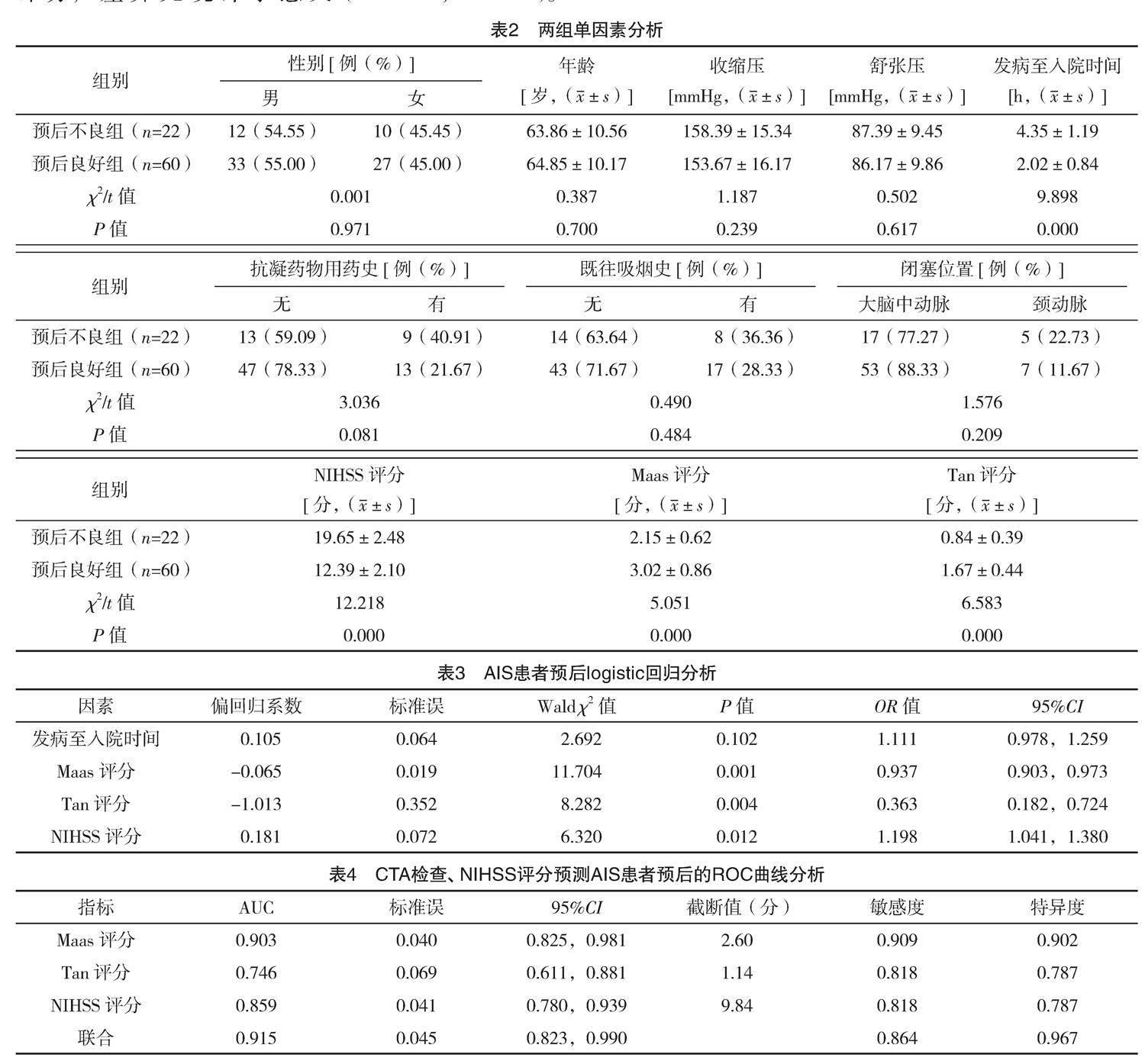
溶栓治疗后,82例AIS患者中预后不良22例,预后良好60例。单因素分析显示,两组发病至入院时间、Maas、Tan评分及NIHSS评分比较,差异均有统计学意义(P<0.05),见表2。
2.3 预后的多因素分析
发病至入院时间、CTA检查(Maas评分、Tan评分)、NIHSS评分为预测AIS患者预后不良的独立影响因素(P<0.05),见表3。
2.4 CTA检查、NIHSS评分预测AIS患者预后价值分析
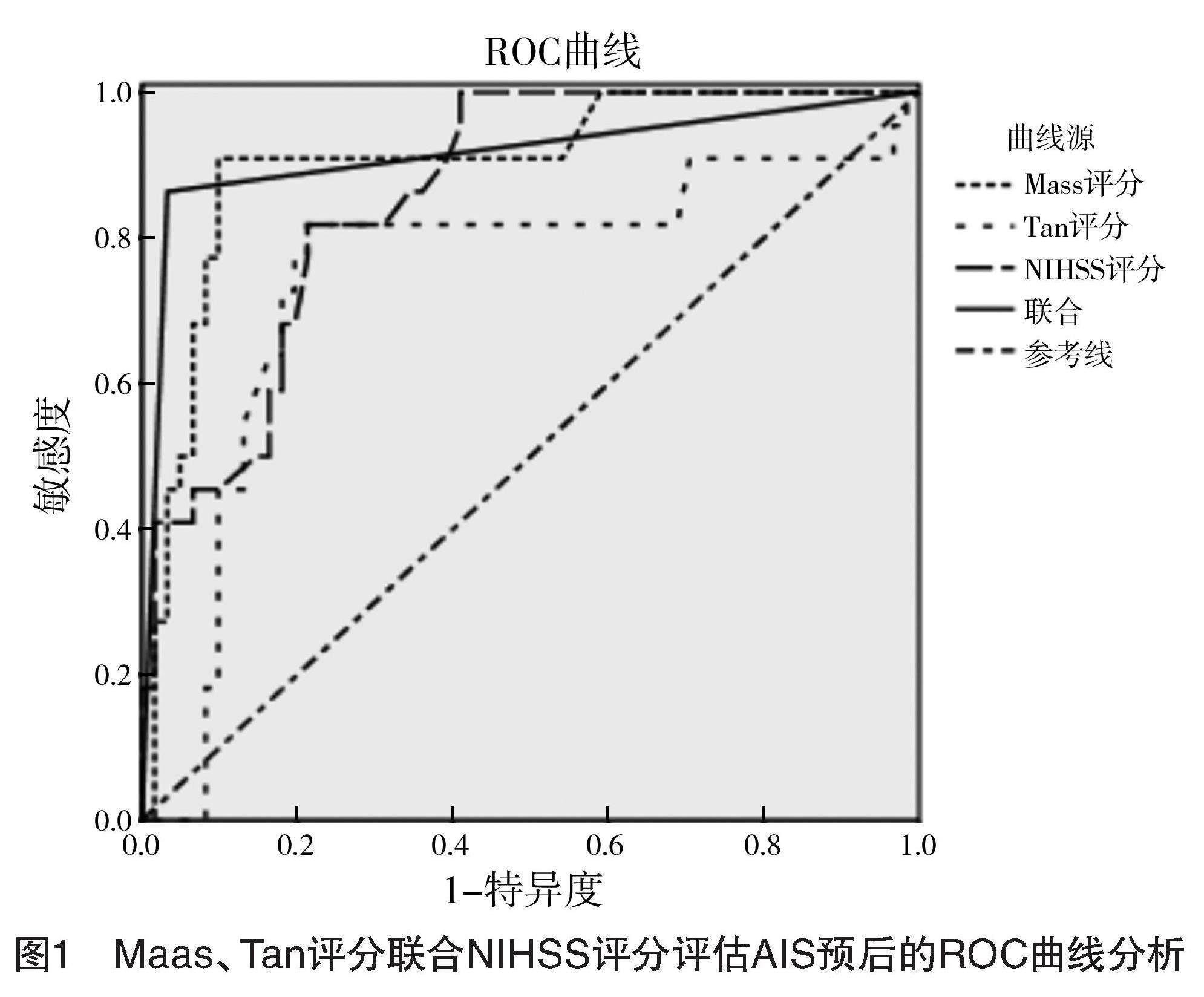
ROC曲线分析显示Maas、Tan、NIHSS评分预测AIS患者不良预后的AUC分别为0.903、0.746、0.859,敏感度分别为0.909、0.818、0.818,特异度分别是0.902、0.787和0.787,三项评分联合预测不良预后的AUC为0.915,显著高于Tan、NIHSS评分(Z=3.362,3.059,P<0.05),略高于Maas评分,差异无统计学意义(Z=1.330,P>0.05)。
见表4、图1。
3 讨论
研究表明,每年死于心血管疾病的患者中,70%以上为缺血性脑血管病[13]。研究表明,侧支循环堵塞情况,往往决定了脑卒中患者病情严重情况及预后[14]。以往常用磁共振弥散加权成像方式确定患者梗死体积,但由于其易受干扰、检测时间长等缺点,难以被广泛应用[15]。现临床上多使用CTA方式观察及呈现三维立体颅内外血管系统,其可利用无创影像学检查技术显示动脉粥样硬化斑块和钙化程度,为血管狭窄程度做出评估。NIHSS评分可评估神经功能,评估患者病情严重程度和侧支循环情况,继而可预测预后。本研究发现,CTA检查显示不同侧支循环情况的Maas评分、Tan评分、NIHSS评分比较,差异均有统计学意义(P<0.05),说明CTA联合NIHSS评分对AIS患者侧支循环有很好的评估作用,这与刘松等[16]及聂慧等[17]研究结果相似。分析原因在于Maas评分为常见的评价病变侧支循环血管是否良好的重要指标,可反映发生病变的大脑半球侧支循环血管旺盛情况;Tan评分是用于评估脑梗死区域侧支血管供血情况,NIHSS评分是通过对患者的意识水平、视野等进行评价,可提示患者神经功能缺损程度,而神经功能缺损程度与患者血管堵塞程度密切相关。同时,对患者预后进行分析,单因素及多因素分析证实CTA检查(Maas评分、Tan评分)、NIHSS评分均为预测AIS患者预后的独立影响因素,可用于临床制订或调整干预方案。王微等[18]、张英等[19]及赵勇等[20]研究均表明NIHSS评分对急性缺血性脑卒中患者的血管闭塞情况有很好的预测作用。本研究进一步行ROC曲线分析显示,Maas、Tan、NIHSS三项评分联合预测预后不良的AUC显著高于Tan、NIHSS评分(P<0.05);说明三项评分联合可有效提高AIS患者预后预测效能,建议临床上对CTA侧支循环评分与NIHSS评分予以密切关注,以帮助临床医生判断病情,及时介入治疗,改善预后。
综上所述,头颈CTA与NIHSS评分可有效评估AIS患者侧支循环情况,二者联合预测预后价值较高。
参考文献
[1]阮成伟,梁琰,李展展,等.多模态CT扫描成像技术对老年急性缺血性脑卒中患者侧支循环及预后的评估价值[J].中国CT和MRI杂志,2023,21(1):29-31.
[2]胡佑帮,毛峰.脑CT灌注成像联合血清miR-210水平在急性缺血性脑卒中侧支循环状态评估和预后预测中的价值[J].放射学实践,2023,38(5):553-558.
[3]张继伟,李亮,齐宝柱,等.脑血管侧支循环建立程度预测大脑中动脉狭窄患者支架置入术后转归的价值[J].中华老年心脑血管病杂志,2022,24(2):124-127.
[4]余克威,张琦琪,谢鸿宇,等.丰富环境干预对缺血再灌注脑损伤后大鼠神经功能改善的血脑屏障机制研究[J].中国康复医学杂志,2022,37(5):581-586.
[5]张莲,王珅,龚媛媛,等.计算机断层扫描血管造影侧支循环评分对大脑中动脉闭塞致急性脑梗死患者早期神经功能恶化的预测价值[J].血管与腔内血管外科杂志,2022,8(10):1259-1264.
[6]徐声波,吴平路,余晖,等.AIS患者CTRP1、MMP-9水平与颈动脉硬化斑块稳定性及神经功能缺损程度的关系[J].脑与神经疾病杂志,2021,29(8):492-496.
[7]中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组.中国急性缺血性脑卒中诊治指南2018[J].中华神经科杂志,2018,51(9):666-682.
[8]任思佳,严高武.基于CT脑血管造影的Maas评分与急性缺血性脑卒中患者介入治疗效果的相关性[J].南昌大学学报(医学版),2022,62(3):38-41,52.
[9] TAN I Y,DEMCHUK A M,HOPYAN J,et al.CT angiography clot burden score and collateral score: correlation with clinical and radiologic outcomes in acute middle cerebral artery infarct[J].AJNR Am J Neuroradiol,2009,30(3):525-531.
[10]周思超.颅脑CT血管成像对急性缺血性脑卒中患者诊断及预后判断的价值[J].中国CT和MRI杂志,2022,20(1):28-31.
[11]刘伟,雷雨.氯氮平联合无抽搐电休克对精神障碍患者NIHSS评分和生活质量的影响[J].中国老年学杂志,2021,41(14):3013-3016.
[12] WANG M,RAJAN S S,JACOB A P,et al. Retrospective collection of 90-day modified Rankin scale is accurate[J].Clin Trials,2020,17(6):637-643.
[13]王友杰,张忠俊,程清涛.三维MRI血管成像与DSA对脑血管疾病患者动脉粥样硬化狭窄程度的评估价值比较[J].中国CT和MRI杂志,2022,20(8):38-40.
[14]李宏建.24h随访非增强CT扫描和弥散加权成像对大血管闭塞所致急性缺血性卒中梗死模式和体积的详细分析[J].国际脑血管病杂志,2021,29(7):502.
[15]徐海峰,陈克敏,张永利,等.磁共振弥散加权成像联合灌注加权成像预测肿瘤样脑梗死最终梗死体积的价值[J].实用临床医药杂志,2021,25(11):4-7,38.
[16]刘松,代欢欢,许琛,等.不同CT血管造影侧支循环评分对老年急性脑梗死患者再发脑梗死的预测价值[J].中华老年心脑血管病杂志,2020,22(5):506-509.
[17]聂慧,禹玲.老年急性缺血性脑卒中静脉溶栓患者NIHSS评分与不良预后的相关性研究[J].老年医学与保健,2021,27(5):955-958.
[18]王微,方传勤,曹磊,等.中性粒细胞/淋巴细胞比值、NIHSS评分和侧支循环Tan评分联合预测前循环大血管闭塞性卒中患者静脉溶栓转归[J].国际脑血管病杂志,2022,30(2):88-93.
[19]张英,汪桦,陆丰,等.两种CT血管造影侧支循环评分对大脑中动脉闭塞性脑卒中患者预后的评价价值研究[J].中国全科医学,2018,21(24):2937-2942.
[20]赵勇,汤其强,许啟伍,等.NIHSS评分联合DSA检查对急性缺血性卒中患者侧支循环及静脉溶栓治疗预后的评估价值[J].临床神经病学杂志,2018,31(5):332-336.
(收稿日期:2023-10-12) (本文编辑:白雅茹)

