吸气肌训练干预在腹腔镜胃减容术后病态肥胖患者中的应用
高 欢,李楠楠,窦碧清,邵 帆,甄秀坤
(徐州医科大学附属医院 江苏徐州221000)
肥胖属于代谢紊乱型疾病中的一种,患者往往合并高胰岛素血症、糖脂代谢紊乱等问题。随着我国居民生活水平的提升,肥胖人数逐年升高,病态肥胖患者数量也呈逐年升高趋势[1-2]。传统运动干预及饮食指导难以将病态肥胖患者的体重控制在合理范围内,不仅效果不佳还易反弹,针对此类患者,临床上最有效的干预手段为胃减容手术,包括胃旁路手术、袖状胃切除术[3-4]。病态肥胖患者多存在肺功能障碍,加上腹腔镜胃减容术中人工气腹的建立,导致患者麻醉苏醒期易发生低氧血症、肺不张等呼吸系统相关并发症,适当呼吸功能锻炼对提高呼吸肌肌力及肺功能具有积极意义。基于此,本研究对接受腹腔镜胃减容术的病态肥胖患者实施吸气肌训练干预。现报告如下。
1 资料与方法
1.1 临床资料 选取2020年6月1日~2022年3月31日我院接受腹腔镜胃减容手术的100例病态肥胖患者作为研究对象。纳入标准:符合腹腔镜胃减容手术指征[5]:体质量指数(BMI)≥40 或≥35且存在至少1个肥胖合并症(如糖尿病);术后有直系亲属陪护;年龄18~60岁;美国麻醉医师协会(ASA)分级为Ⅲ~Ⅳ级;对研究知情且同意。排除标准:继发性肥胖;入组前3个月内接受过呼吸系统相关治疗;合并慢性阻塞性肺疾病、支气管肺炎等肺部疾病;合并认知或精神障碍;既往胸、腹部手术史;合并终末期疾病。剔除标准:术中发生大出血、低血压、恶性心律失常等严重不良事件;腹腔镜手术失败转开腹手术;死亡;转院;随访丢失;自愿退出本研究。根据随机数字表法分为研究组和对照组各50例。研究组男31例、女19例,年龄(37.62±8.41)岁;身高(169.84±5.71)cm;体重(122.54±26.83)kg;腰围(108.64±15.35)cm;BMI(43.71±6.95);手术时间(143.91±21.74)min;ASA分级:Ⅲ级18例,Ⅳ级32例;合并症:2型糖尿病29例,高血压13例,尿毒症1例,睡眠呼吸暂停综合征36例;术式:腹腔镜下胃旁路术17例,腹腔镜下袖状胃切除术33例;受教育程度:初中及以下15例,高中或中专24例,大专及以上11例。对照组男30例、女20例,年龄(36.94±9.65)岁;身高(168.24±6.65)cm;体重(125.79±29.66)kg;腰围(104.73±16.04)cm;BMI(43.16±7.13);手术时间:(137.06±23.59)min;ASA分级:Ⅲ级20例,Ⅳ级30例;合并症:2型糖尿病31例,高血压11例,尿毒症2例,睡眠呼吸暂停综合征37例;术式:腹腔镜下胃旁路术20例,腹腔镜下袖状胃切除术30例;受教育程度:初中及以下16例,高中或中专22例,大专及以上12例。两组性别、年龄、身高等一般资料比较差异无统计学意义(P>0.05)。本研究通过医院医学伦理委员会审核。
1.2 方法
1.2.1 对照组 实施常规护理干预。给予患者常规饮食、健康教育及心理干预。术前访视过程中,结合图片资料为患者介绍手术方法、手术室环境等,提升其手术流程认知度。麻醉起效前,安抚患者紧张情绪,术中持续监测患者生命体征,术后将患者送往麻醉恢复室,待患者回到病房后,鼓励其早期下床活动。
1.2.2 研究组 在对照组基础上实施吸气肌训练干预。①术前锻炼方法:a.缩唇呼吸锻炼。指导患者经鼻缓慢吸气,在吸气末屏气5 s,后呈吹口哨状缩唇缓慢呼气,呼气时间控制在4~6 s,呼气末同样屏气5 s,将呼吸次数控制在7~8次/min,每组锻炼15 min,2次/d。b.平卧位胸式呼吸。指导患者进行深呼吸,呼吸时尽量维持腹部平坦并配合扩张、恢复胸廓,感受胸部皮肤与衣物摩擦感,每次15 min,1次/d。c.半卧位腹式呼吸。指导患者放松身体及思维,深呼吸并配合腹部起伏,感受腹部皮肤与衣物摩擦感,每次15 min,1次/d。d.吹气球锻炼。以气球作为锻炼道具,经鼻深吸气,屏气5 s后,开始吹气球至呼气末,每次持续15 min,2次/d。②术后锻炼方法:术后第2天行呼吸锻炼,患者缓慢呼气至肺部气体全部排出,后迅速有力吸气至胸廓扩张至最大,待其掌握呼吸要点后,使用呼吸训练器进行训练。具体方法为,患者取端坐位,使用鼻夹避免经鼻呼吸,将与呼吸训练器相连的吸气软管置于患者口中,控制每次吸气时间为1.5 s左右、呼气时间为3.0 s左右,练习呼吸训练30次为1组,每次练习2组(中间间隔10 min),1次/d。
1.3 观察指标 ①心理状态:于术前1 d及术后7 d,采用汉密顿焦虑量表(HAMA)、汉密顿抑郁量表(HAMD)及心理弹性量表(CD-RISC)评估患者手术前后心理状态。HAMA[6]包含14个条目,从患者认知功能、睡眠质量、消化道症状、自主神经系统情况等多方面进行性评估,分值0~4分,总分为56分,分数>18分,可判定患者焦虑评估为阳性,且分数越高表明患者焦虑情绪越严重。HAMD包含12个条目,从工作情况、激越行为、有罪感、深面深度等方面进行评估,分值0~4分,总分为48分,分数>18分,可判定患者抑郁评估为阳性,且分数越高表明患者抑郁情绪越严重。CD-RISC[7]包含25项条目,用于评估患者在逆境中的茁壮成长能力,从坚韧、自强及乐观3个维度,分值1~5分,满分为125分,分数越高表明患者心理弹性越高,应对逆境能力越强。护理人员采用统一指导语指导患者填写,问卷当场回收,对填写不合格者重新指导填写问卷。安排两名护理人员分别统计问卷结果,双人核对无误后进行统计学分析。②术中氧合指数(P/F)动态监测:于入室后(T0)、气管插管(T1)、气腹结束后10 min(T2)、气管插管拔除后10 min(T3)、送入麻醉恢复室(T4),取患者桡动脉血进行血气分析,记录动脉血氧分压(PaO2)、吸入氧浓度百分比(FiO2),并计算氧合指数(P/F)PaO2/FiO2。③肺功能:在术前1 d、术后7 d,采用美国胸科学会(ATS)[8]推荐程序,使用肺活量计检测患者的用力肺活量(FVC)、第一秒用力呼气容积(FEV1)、最大呼气流速(PEF),并采用实测值/预测值百分比表示,计算FEV1/FVC水平。④呼吸肌力量:于术前1 d及术后7 d,采用Gerar压力计检测患者呼气及吸气压力,使用鼻夹阻断鼻通气,患者尽量呼出肺部空气后,口含吹气筒全力快速吸气,后全力快速呼气,重复5次并记录,在吸气、呼气时记录最大吸气压(MIP)和呼气压(MEP),取5次中最高值为最终结果。
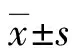
2 结果
2.1 两组不同时间HAMA、HAMD、CD-RISC评分比较 见表1。

表1 两组不同时间HAMA、HAMD、CD-RISC评分比较(分,
2.2 两组不同时间P/F水平比较 见表2。

表2 两组不同时间P/F水平比较
2.3 两组肺功能指标比较 见表3。

表3 两组肺功能指标比较
2.4 两组不同时间呼吸肌力量比较 术前1 d,研究组MIP为(102.51±10.37)%、MEP为(99.64±12.37)%,对照组MIP为(101.93±11.05)%、MEP为(100.42±13.92)%,两组比较差异无统计学意义(t=0.271,P=0.787;t=0.296,P=0.768)。术后7 d,研究组MIP为(73.84±8.61)%、MEP为(84.95±7.50)%,对照组MIP为(61.72±9.34)%、MEP为(85.47±8.23)%,研究组MIP高于对照组(t=6.747,P<0.001),但MEP比较差异无统计学意义(t=0.330,P=0.741)。
3 讨论
病态肥胖患者易合并心血管疾病、睡眠呼吸暂停综合征等,腹腔镜胃减容术是近年来治疗该病的主要手段[9]。有研究显示,焦虑、抑郁等是肥胖的主要诱因,同时肥胖也会造成各种心理问题,影响患者手术效果[10]。有研究证实,肥胖患者的抑郁情绪在术后均可得到缓解[11]。本研究结果表明,术后7 d,两组HAMA、HAMD评分均低于术前(P<0.05),且研究组低于对照组(P<0.05);术后7 d,两组CD-RISC评分高于术前(P<0.05),且研究组高于对照组(P<0.05),符合上述理论。分析原因:术前患者因不确定手术效果,焦虑及抑郁情绪更严重,术后1周内患者可减掉4~6 kg,在明确获得良好的减重效果后,其担忧心理得到平复,不良情绪得到改善,面对逆境的心理应对能力得到提升。
病态肥胖患者的生理结构与非肥胖人群有所差异,其胸壁和腹部过度堆积脂肪而受到压迫,呼吸肌等处于疲劳状态[11]。同时,肥胖易合并心血管疾病及呼吸系统疾病,心脏负荷较高、心血管储备功能降低。有研究显示,病态肥胖患者呼气末容积较少,在术后麻醉苏醒期低氧血症发生风险较高。本研究结果显示,两组T1、T3、T4时P/F水平均低于T0(P<0.05);T3、T4时,研究组P/F水平均高于对照组(P<0.05),提示吸气肌锻炼有助于稳定患者术中血样稳定状态。马琳等[12]在研究中指出,吸气肌训练可提升病态肥胖患者的吸气肌力及耐力,与本研究结果相符。本研究结果证实,术后7 d,两组FVC、FEV1及PEF水平均低于术前(P<0.05),对照组FEV1/FVC低于术前(P<0.05);术后7 d,研究组FVC、FEV1及PEF水平均高于对照组(P<0.05);术后7 d,研究组MIP高于对照组(P<0.05),与上述研究结果相符。提示吸气肌锻炼有助于提升病态肥胖患者围术期的呼吸功能。
综上所述,对病态肥胖患者腹腔镜胃减容术围术期实施吸气肌训练干预,有助于改善患者不良情绪,提升术后呼吸功能,值得临床推广。

