实时剪切波弹性成像对甲状腺乳头状癌患者淋巴结转移的预测价值及影响因素分析△
张云霞,陈欣,刘宏雄
榆林市第二医院超声科,陕西榆林 719000
甲状腺乳头状癌(papillary carcinoma of thyroid,PTC)属于临床常见的甲状腺恶性肿瘤,其恶性程度较低,但易发生淋巴结转移[1]。美国甲状腺协会(American Thyroid Association,ATA)指南指出,PTC 的术式选择重视个体化,对于结节<1 cm的低危患者,仅给予单侧甲状腺侧叶切除术[2],因此,有效预测患者是否发生淋巴结转移是尽早制订手术方案、改善患者预后的关键。目前,临床主要采用二维超声检查来诊断甲状腺结节情况,可直观地反映局部软组织的声学特性差异。但常规二维超声检查预测PTC 患者淋巴结转移情况的灵敏度较低[3]。近年来,超声技术不断完善,超声弹性成像也日益受到关注。实时剪切波弹性成像(real-time shear wave elastography,SWE)是一种新兴的成像技术,可根据组织间硬度特异性差异来反映结节性质,SWE 无需探头加压,改善了检查结果的主观性,具有明显优势[4]。高琼等[5]诊断甲状腺结节的结果发现,SWE 检查的弹性指数越高,恶性肿瘤的概率越大。但目前SWE 预测PCT 淋巴结转移情况的研究仍处于初步阶段。因此,本研究探讨常规二维超声联合SWE 检查对PTC 患者淋巴结转移的预测价值,并进行影响因素分析,现报道如下。
1 资料与方法
1.1 一般资料
选取2020 年1 月至2022 年1 月榆林市第二医院收治的PTC 患者。纳入标准:①经病理学检查确诊为PTC,术前均接受常规二维超声和SWE 检查;②无严重精神、心理疾病;③临床资料完整。排除标准:①合并其他恶性肿瘤;②既往接受过放疗;③合并免疫系统疾病。依据纳入和排除标准,本研究共纳入101 例PTC 患者(共114 个结节),其中男38 例,女63 例;年龄26~60 岁,平均(44.69±7.54)岁;病灶数目:单发63 例,多发38 例;淋巴结转移:转移36 例,未转移65 例;转移淋巴结47 个,未转移淋巴结67 个。本研究经医院伦理委员会批准通过,所有患者均知情同意。
1.2 检查方法
所有患者均于术前7 天接受常规二维超声检查及SWE 检查,仪器采用彩色多普勒超声诊断仪,线阵探头ST75L38S,频率4~15 MHz。
二维超声检查:患者取仰卧位,嘱患者将头颈部完整暴露。常规对患者甲状腺及颈部淋巴结进行纵、横、斜等多切面充分扫描,随后记录二维超声图像。由两名专业的影像医师对二维超声图像进一步分析,内容包括结节数目、形态、大小、边缘、钙化情况、内部回声、纵横比等,若意见不一致,则协商一致后做出诊断。
SWE 检查:二维超声检查后开启SWE 模式,将弹性模量值设置为0~100 kPa,调节取样框大小,有规划地扫描患者甲状腺结节及周围组织和肌肉区域。让患者调整呼吸节奏,屏住呼吸3~5 s,对纵切面进行完整扫描,待成像稳定后冻结图像,能有效减少血管搏动、骨性结构等客观因素的影响。需特别注意是,测量时尽量避免钙化灶,将病灶区域硬度较高部分给予全面覆盖。最后采用弹性分析系统检测SWE 定量参数——杨氏模量值(E),包括Emin、Emax和Emean。
1.3 统计学方法
采用SPSS 18.0 软件对所有数据进行统计分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料以例数和率(%)表示,组间比较采用χ2检验;绘制受试者工作特征(receiver operating characteristic,ROC)曲线,计算曲线下面积(area under the curve,AUC),评估SWE 定量参数对PTC 患者淋巴结转移的预测价值;PTC 患者淋巴结转移的影响因素采用多因素Logistic 回归分析;以P<0.05 为差异有统计学意义。
2 结果
2.1 SWE 定量参数的比较
101 例PTC 患者中,淋巴结转移36 例,未转移65例。淋巴结转移PTC患者的Emax、Emean均明显高于未转移患者,差异均有统计学意义(P<0.01);两组患者Emin比较,差异无统计学意义(P>0.05)。(表1)
表1 淋巴结转移与未转移PTC患者E值的比较(kPa,±s)
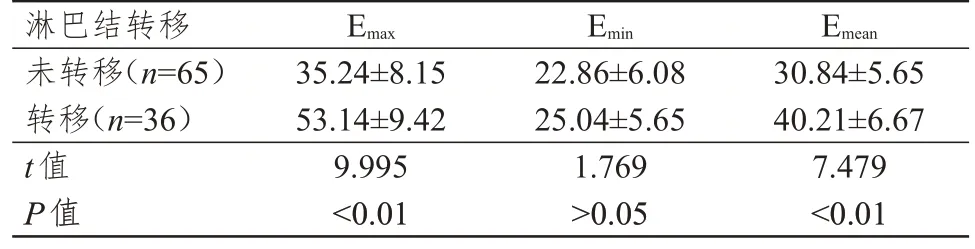
表1 淋巴结转移与未转移PTC患者E值的比较(kPa,±s)
淋巴结转移未转移(n=65)转移(n=36)t值P值Emax Emin Emean 35.24±8.15 53.14±9.42 9.995<0.01 22.86±6.08 25.04±5.65 1.769>0.05 30.84±5.65 40.21±6.67 7.479<0.01
2.2 E 值对PTC 患者淋巴结转移的预测价值
ROC 曲线显示,Emax预测PTC 患者淋巴结转移的AUC 为0.883(95%CI:0.817~0.949),cut-off 值为43.35 kPa,灵敏度为84.6%,特异度为73.2%;Emean预测PTC 患者淋巴结转移的AUC 为0.829(95%CI:0.751~0.908),cut-off 值为30.15 kPa,灵敏度为82.1%,特异度为54.8%。(图1)
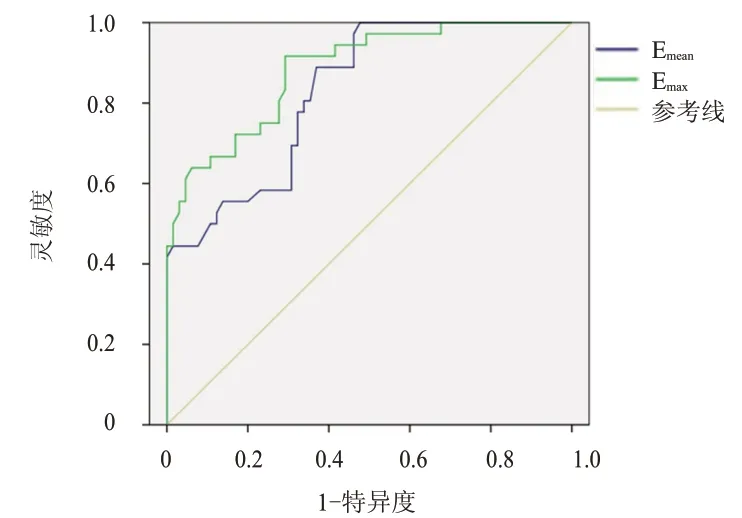
图1 Emax、Emean预测PTC患者淋巴结转移的ROC曲线
2.3 PTC 患者淋巴结转移影响因素的单因素分析
单因素分析结果显示,肿瘤直径、肿瘤部位、边缘、内部回声、结构、纵横比、钙化类型均可能不是PTC 患者淋巴结转移的影响因素(P>0.05);病灶数目、病灶与被膜关系、Emax均可能是PTC 患者淋巴结转移的影响因素(P<0.05)。(表2)
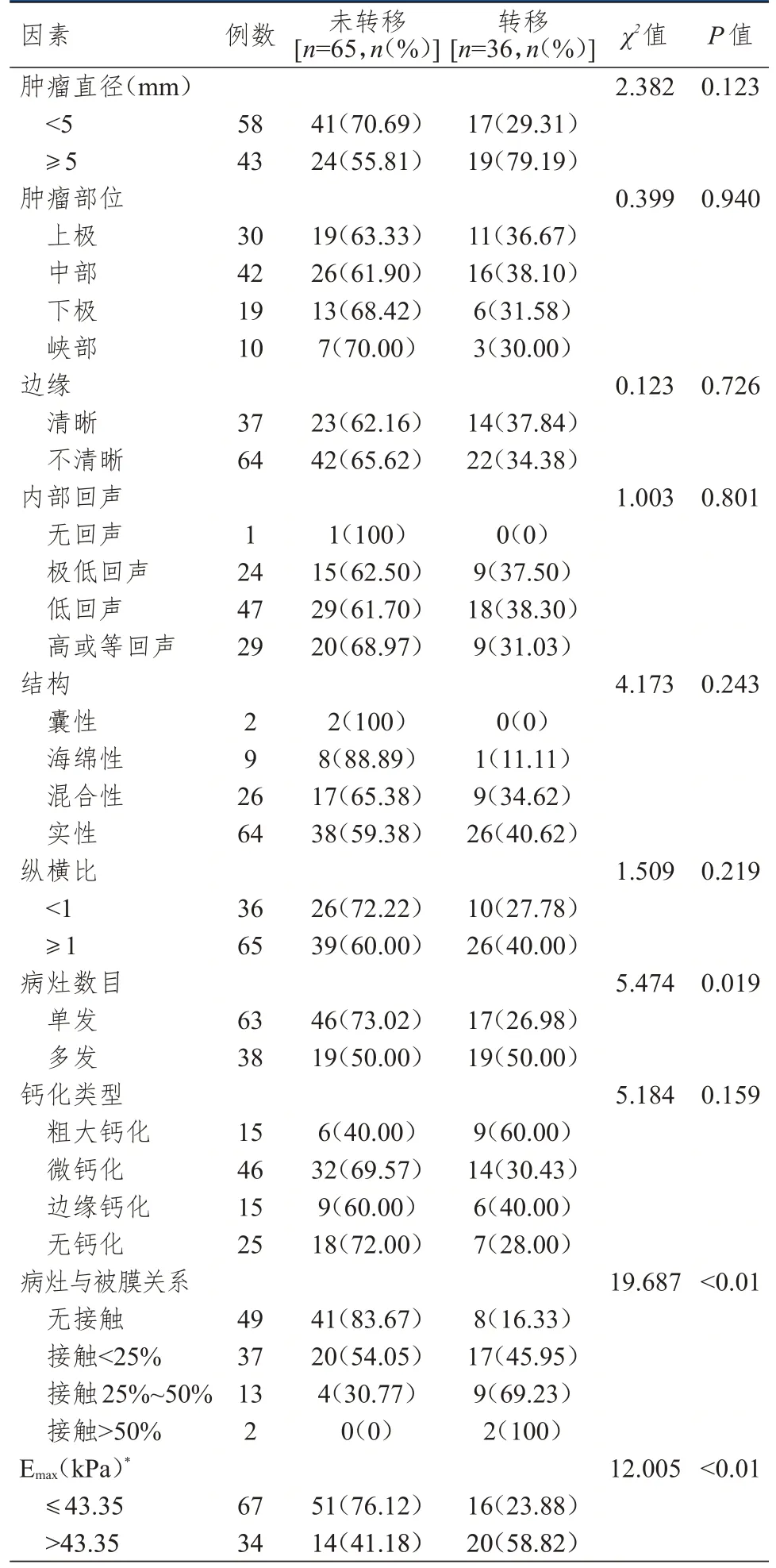
表2 PTC 患者淋巴结转移影响因素的单因素分析
2.4 PTC 患者淋巴结转移影响因素的多因素分析
将单因素分析中差异有统计学意义的病灶数目、病灶与被膜关系、Emax作为自变量,PTC 患者的淋巴结转移情况作为因变量纳入多因素Logistic 回归分析,结果显示,多发病灶、病灶与被膜接触≥25%、Emax>43.35 kPa 均是PTC 患者淋巴结转移的独立危险因素(P<0.05);存在多发病灶的PTC 患者发生淋巴结转移的风险是单发病灶患者的3.133倍,病灶与被膜接触≥25%的PTC 患者发生淋巴结转移的风险是病灶与被膜接触<25%患者的2.252倍,Emax>43.35 kPa 的PTC 患者发生淋巴结转移的风险是Emax≤43.35 kPa 患者的11.953 倍。(表3)
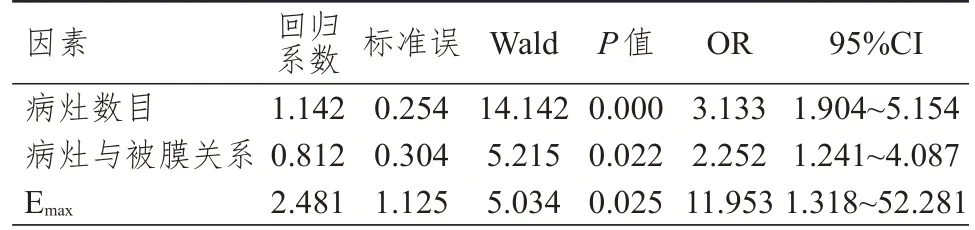
表3 PTC 患者淋巴结转移影响因素的多因素Logistic 回归分析
3 讨论
近年来,随着影像学技术的更新与病理穿刺活检的优化,PTC 的检出率呈逐年上升趋势[6]。虽然PTC 患者发生远处转移的可能性较低,但仍有少数PTC 呈现出高侵袭性特征,且30%~80%的PTC 患者会发生颈部淋巴结转移[7]。孙芳等[8]在PTC 淋巴结转移的研究中指出,术中采取预防性的淋巴结清扫不能降低术后复发率,还可能进一步加重甲状旁腺和喉返神经的损伤。因此,PTC 个体化治疗和降低手术创伤的理念受到临床工作者的高度重视。
术前对患者淋巴结状态进行有效评估具有重要指导意义,目前,ATA 建议手术治疗的PTC 患者在术前进行颈部淋巴结超声检查[9]。常规二维超声检查对PTC 患者的淋巴结转移情况有一定的预测价值,但未能达到理想的评估效果。可结合其他影像技术帮助临床诊断。SWE 具有客观、量化、准确等优势,可定量评估局部组织硬度。本研究结果显示,淋巴结转移PTC 患者的Emax、Emean均明显高于未转移患者,差异均有统计学意义(P<0.01);两组患者Emin比较,差异无统计学意义(P>0.05)。吴垠等[10]应用二维超声联合SWE 检查建立预测模型,对186 例PTC 患者的淋巴结转移情况进行术前评估,结果显示,淋巴结转移PTC 患者的Emax、Emean均高于未转移患者,与本研究结果一致。表明Emax、Emean与PTC 患者术后淋巴结转移密切相关。这可能是因为PTC 患者体内组织纤维化能有效调节可溶性因子活跃度,引起炎症反应,发挥刺激细胞发育和侵袭的作用[11]。
对于发生淋巴结转移的患者,其原发灶恶性程度较高,同时纤维化、钙化情况明显,提高了结节区域局部组织硬度。SWE 可针对局部组织硬度做出有效检测,快速且准确地判断淋巴结转移情况[12]。本研究结果表明,Emax预测PTC 患者淋巴结转移的AUC 为0.883(95%CI:0.817~0.949),cut-off 值为43.35 kPa,灵敏度为84.6%,特异度为73.2%;Emean预测PTC 患者淋巴结转移的AUC 为0.829(95%CI:0.751~0.908),cut-off 值为30.15 kPa,灵敏度为82.1%,特异度为54.8%。表明SWE 定量参数在预测PTC 患者淋巴结转移中具有较高的临床应用价值。
近年来,关于PTC 淋巴结转移的危险因素的研究较多,但仍未达成统一意见。本研究多因素Logistic 回归分析结果显示,多发病灶、病灶与被膜接触≥25%、Emax>43.35 kPa 均是PTC 患者淋巴结转移的独立危险因素(P<0.05)。分析原因在于PTC 的病灶数目越多,很大程度提高了病灶的侵及范围和肿瘤负荷,从而提高了淋巴结转移的可能性[13]。同时,甲状腺作为人体重要的内分泌器官,其周围淋巴结较为丰富,且肿瘤存在特殊生物学行为,对于包膜侵犯面积越大的区域,病灶越易累及周围淋巴管,导致淋巴结转移[14]。发生淋巴结转移的患者存在局部纤维组织快速增长、肿瘤恶性程度高,这可能与肿瘤细胞分泌的糖蛋白、黏多糖有关,从而引起钙盐沉积[15]。Emax作为SWE 的定量参数,对PTC 患者淋巴结转移的预测效果显著,可有效提高诊断的灵敏度及特异度,防止患者因过度治疗而损伤甲状旁腺和喉返神经。
综上所述,SWE 对PTC 患者淋巴结转移的预测价值优于常规二维超声检查,多发病灶、病灶与被膜接触≥25%、Emax>43.35 kPa 均是PTC 患者淋巴结转移的独立危险因素,明显提高了PTC 患者淋巴转移的术前诊断价值,为选择合适的手术方案提供了指导。

