1例经历2次氧合器更换的81d体外膜肺氧合高龄患者的护理*
顾艳婷,葛晓莹,朱颖,张蔚青,顾秋莹
(上海交通大学医学院附属瑞金医院,上海,200025)
急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)是指多种肺内外因素所引起的,以进行性低氧血症和呼吸窘迫为临床特征的急性呼吸衰竭[1]。ARDS 总体住院病死率40%,其中重度ARDS 患者住院病死率46.1%[1]。对于传统治疗低效的重度ARDS 患者,体外膜肺氧合(extracorporeal membrane oxygenation,ECMO)是一种终极的心肺功能替代的器官支持技术,也是重症医学中一种挽救生命的治疗方式[2]。ECMO 运行机制是通过离心泵将静脉血在氧合器中进行氧合处理再进入身体,达到替代部分或全部心肺功能,从而为患者心和 (或)肺的恢复提供宝贵时间[3]。其是将静脉血引出,通过氧合器进行气体交换再泵入人体循环系统,根据泵入的方式不同,可以分为两种类型[4]:静脉-动脉体外膜肺氧合(venoarterial extracorporeal membrane oxygenation,VA-ECMO)、静脉-静脉体外膜肺氧合(venovenous extracorporeal membrane oxygenation,VVECMO)的方式分别应用于循环衰竭、呼吸衰竭的患者中。重度ARDS 患者由于病死率高且传统性呼吸治疗无法满足治疗需求,常使用VV-ECMO 进行肺功能的支持,为患者原发病的治疗争取更多的救治时间[3]。ECMO 核心部分是氧合器和离心泵,分别起到人工肺和人工心的作用[5]。临床上维持氧合器的正常功能、及时发现氧合器功能障碍并安全更换,可使ECMO 的治疗作用起到事半功倍的效果[6]。本医护团队于2023年1月19日收治了1 例多脏器功能受累、严重出血倾向的重度ARDS 患者。ECMO治疗期间,因氧合器出现血栓导致氧合器功能下降,给予患者进行了2 次氧合器及管路的更换,治疗81d后病情好转出院,现将护理情况报道如下。
1 资料与方法
1.1 一般资料
患者,女,75 岁,因发热(39.3℃)伴咳嗽咳痰10d,胸闷气短5d 于2023年1月4日收治入急诊,经严密的查体和放射学检查考虑重度ARDS。1月16日在高流量氧气湿化治疗仪+面罩吸氧情况下,指氧饱和度下降至70%以下,行气管插管呼吸机应用辅助通气。胸片显示,两肺多发炎症改变:纵膈增宽;心影增大,主动脉迂曲伴壁钙化。
1.2 治疗护理方法
2023年1月19日转入重症医学科进一步治疗。入院后,该例患者在超声引导下于右颈内静脉和右股静脉处行穿刺置管术,给予VV-ECMO 治疗,同时使用肝素抗凝,深镇静、镇痛、肌松和保护性肺通气策略。患者于1月20日至31日间断行ECMO 联合俯卧位通气治疗;1月31日ECMO 穿刺点处渗血严重,暂停俯卧位治疗;2月9日患者出现口腔出血,呈进行性的增加,未见明显出血点,实验室检查活化部分凝血活酶时间(activated partial thromboplastin time,APTT)延长,氧分压下降,D-二聚体上升,纤维蛋白原(fibrinogen,Fg)下降,氧合器及管路内均可见大片的血栓形成,考虑与氧合器功效下降有关,于是分别于2月10日与3月16日进行了2 次ECMO 氧合器及管路更换,2 次更换过程顺利并留取了氧合器里的自体血备用。
2 结果
ECMO 治疗过程中2 次更换氧合器均未发生血流动力学波动和其他不良事件发生。由表1 可见,通过评估氧合器更换的效用,2 次氧合器更换后1d患者氧分压、Fg 均较前上升,D-二聚体较前下降,ECMO 穿刺点及全身皮肤黏膜未见出血,各项指标均明显好转。患者在经历81d 的ECMO 治疗后,于2023年4月10日关闭气源,患者呼吸驱动不明显,二氧化碳分压、氧分压正常范围,予以ECMO 撤机,过程顺利,患者生命体征平稳。

表1 上机及氧合器更换前后实验室数据比较
3 讨论
3.1 氧合器更换的操作要点及流程
ECMO 治疗技术对各个环节和步骤的要求较高,特别因操作不当会发生各类并发症,包括因整套管路内血液丢失导致的血流动力学波动,医护配合不当导致的空气进入,氧合器更换时间过长导致的氧合下降等。因此,在ECMO 运行过程中更换氧合器及其套包需要医护医疗团队的密切合作。而严谨有序的操作流程对于氧合器及管路更换起到至关重要的作用,本研究医疗团队在参考相关文献[7-8]与经验基础上制定了ECMO 运行中氧合器、套包更换标准流程,见二维码图1,并对更换的每个环节进行描述分析。

图1 ECMO运行中氧合器、套包更换标准流程二维码图
3.1.1 人员及物品准备首先医生评估好氧合器功能及血栓情况,下达更换的决策。医生组:3名主治及以上医生,分别负责患者右下肢静脉引血端、右颈内静脉回血端、呼吸机调控及紧急处理。护理组:由5名专科护士组成。物品准备:ECMO套包、专用无菌夹管钳、无菌巾、无菌手套、无菌手术衣、ECMO备用手摇泵、换药包、刀片、碘伏消毒液、灌注器、无菌敷贴、预充用无菌生理盐水、血液回收袋、输液器、输液架,有条件另备1台ECMO机器。药物准备:镇静、镇痛、肌松药物、肝素(剂量根据医嘱,并且在更换氧合器过程中全程维持使用),遵医嘱备血(全血或血浆)和乳酸钠林格液。本组医疗团队均按以上完成准备工作。
3.1.2 氧合器更换的医护配合ECMO更换前先采用预防性措施,调整呼吸机参数,提升氧浓度[9]。医生严格遵照无菌操作原则铺巾,穿戴好无菌手术衣、无菌手套,准备操作中需要的物品。护士1和2负责ECMO套包的预充使之呈备用状态。护士1和2将ECMO转速调至500转/min,夹管钳夹住离心泵前导管,用第二把夹管钳夹住离心泵后的导管,再将转速调至0转/min后取下离心泵及氧合器,关闭水箱,拆下水箱和氧合器的接头。医生1和2用无菌钳夹闭股静脉和颈内静脉导管,断开原接头,连接新ECMO导管的接头,必要时往接头处注入无菌生理盐水,保证连接处无气泡。护士1和2泵头涂耦合剂,放入新的离心泵,将新氧合器和水箱接头相连,新氧合器侧边与氧气管相连。护士1和2将转速调至500转/min,放开泵前、泵后夹管钳,缓慢逐步将转速调至正常治疗速度。之后需要注意泵头是否完整,运转是否通畅,有无异常声音;认真检查管路及氧合器中是否存在气泡,确保管路密闭,避免空气栓塞发生;注意水箱的水位及避免水管扭曲、打折、渗漏;检测电源、气源,避免机械故障的发生。该例患者第1次更换氧合器时,发现水箱水位下降,及时添加了无菌注射用水。医生1和2固定导管接头,贴无菌敷贴;医生3调整呼吸机参数,做好患者生命体征的监测。护士3辅助医生消毒血管通路及引血端和回血端的导管接口处以及为医生提供所需用物;护士4管理患者的静脉通路,遵医嘱输注液体或血制品,当镇静镇痛肌松不足或抗凝方面有问题时调整药物剂量,保证患者在更换期间生命体征平稳,血流动力学稳定,平均动脉压的目标要在60mmHg以上,有任何异常及时通知医生。
3.1.3 自体血回收与保存ECMO套包更换时不能将原ECMO管路内的血液回输回患者体内,导致其血液丢失。蒋晓春等[7]的研究中指出1个氧合器内有血栓,更换管路时约丢失400mL血液。该例患者存在穿刺点及口腔内的出血,因此采用自体血的收集以备紧急情况使用。具体操作如下:在旧氧合器换下的同时,由护士5负责回收自体血;护士5将输液器用乳酸钠林格液排气后连接在氧合器前的三通管处,氧合器后的三通管处连接专门用于储存血液的收集袋,内含枸橼酸钠抗凝剂,离心泵前和氧合器后的管路各用1把夹管钳夹住,泵头放入手摇泵中,通过手摇泵头使氧合器内的血液进入收集袋(见图2)。根据邱芳等[10]提出,血液回收后于2~6℃环境中保存6h以上,但由于红细胞为自然沉降,分离时间较长,但一般不超过24h。该例患者血液回收后暂放在冰箱2~6℃保存,不超过24h以备用。
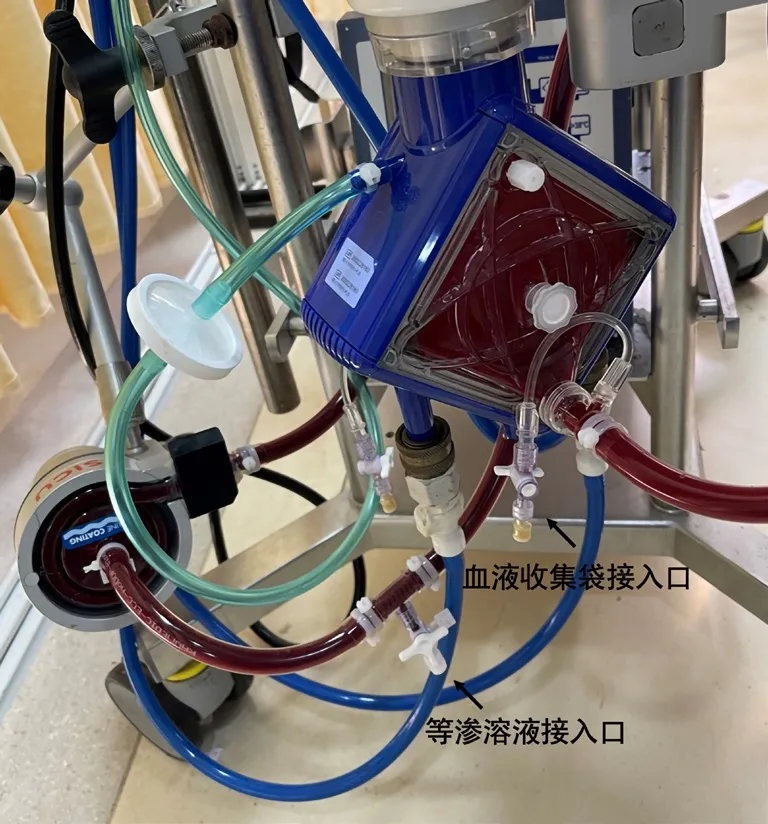
图2 自体血回收采集接口图
3.2 氧合器效用的判断与监测
ECMO 期间更换氧合器是一个复杂的综合决策。国外学者指出[6],在ECMO 治疗过程中,血液与氧合器的非生物表面接触,激活炎性反应和凝血通路,引起血栓形成、纤溶和白细胞激活,导致氧合器功能障碍。凝血和纤溶系统的激活引起全身凝血功能障碍和溶血反应,形成血凝块则会阻碍血液流动。此外,气相中的水分聚集和血液中蛋白质和细胞碎片的聚集可能会在中空纤维内形成分流甚至死腔,影响气体交换[6]。血液学异常、机械梗阻和气体交换功能下降是ECMO 管理中更换氧合器的三大主要原因。同时也有文献报道[11],患者血浆D-二聚体升高,纤维蛋白原、血小板计数减少,肝素使用剂量减少是ECMO 运行期间氧合器更换的预测因子。该例患者随着ECMO 治疗时间的延长,肝素抗凝剂量调控难度大,氧合器逐渐出现相关的功能障碍,如血栓形成导致气体交换障碍,医疗团队结合该例患者化验指标进行判断,如氧分压下降,APTT 延长,D-二聚体上升,Fg 下降,由医生下达更换氧合器及管路的决策。该例患者2 次氧合器更换后各项相关化验指标明显好转,病情趋向稳定,效果良好。
3.3 氧合器功能的维护
氧合器是ECMO 治疗最重要的组成部分,是一种代替人体肺脏排出二氧化碳、摄取氧气,进行气体交换的人工器官,具有人肺的功能,作为一种接近人体生理状态,较为理想的人工脏器,集氧合、变温、储血、过滤、回收血等功能于一体,将含氧量低的静脉血经过氧合后成为含氧量高的动脉血[12]。因此,对氧合器功能的有效维护是保障治疗效果的关键环节。
3.3.1 管道的护理该例患者选用的是VV-ECMO的模式,置管位置为右股静脉和右颈内静脉,左侧股静脉置管用于有创血流动力学监测。ECMO的管道长且粗,右股静脉ECMO导管置入21F导管长度达42cm,右颈内ECMO导管置入17F导管长度达13cm,在置管成功后以心脏超声确定导管头端位置适宜,使用3M弹性宽胶布妥善固定在肢体上(双固定),于管道外露部分做标记,每班测量管路长度,观察管路位置,保持管道与身体长轴平行。各管路均留出一定长度后分别妥善固定在床档上以防止管路下垂而牵拉管道。更换体位时,注意保护管路,防止滑脱、打折、扭曲,调整管路的角度,距离和张力,保证管路通畅,检查管路接头连接是否紧密,氧合器有无漏血、渗血、管路是否有异常抖动(引血端不畅或血容量不足)[8]。每小时做好巡视工作,确保ECMO平稳运转,并记录ECMO各项参数指标(转速及流量等)。注意观察穿刺部位有无血肿及渗血发生,监测膜前、膜后的血液颜色变化,以便及时处理。根据不同治疗阶段合理应用镇痛及镇静药物,动态评估镇静评分,做好保护性约束,预防脱管。采取上述护理措施后,该例患者在ECMO治疗过程中未发生导管相关的不良事件,ECMO运转顺畅。
3.3.2 抗凝剂的应用及护理2018年成人ECMO循环辅助专家共识指出[13],肝素是ECMO治疗期间最常用的抗凝剂,应持续泵入,维持适当的激活凝血时间(activated clotting time,ACT)水平,并结合APTT、抗凝血因子Xa水平、 凝血功能及患者病情等综合判断所需的抗凝强度,在血栓栓塞风险与出血并发症之间找到合适的平衡点。因此,在ECMO治疗期间应个体化应用抗凝护理[7]。首先动态监测凝血功能,确保体外膜肺氧合治疗安全。该例患者肝素液(8u/kg/h)静脉泵入,护士每4h监测凝血指标,维持患者ACT在150~200s,活化部分凝血活酶时间在60~80s(或基础值的1.5~2倍),维持血小板计数大于50×109/L,必要时遵医嘱给予血小板输注。如若ACT不达标,需汇报医生,排除其他原因,循序渐进调整肝素剂量。根据ECMO护理单每2h进行观察、评估及填写,内容包括ECMO治疗参数、伤口渗血、远端肢体灌注情况等;其次及时处理并发症,降低患者的出血风险。该例患者第1个及第2个氧合器使用时,患者右颈内静脉和右股静脉ECMO置管穿刺处有明显渗血,口腔内进行性出血,及时汇报医生于2月3日下调肝素剂量(6u/kg/h)。该例患者在ECMO治疗过程中,肝素剂量难以调控,随后氧合器内慢慢出现了血栓迹象时,于2月10日与3月16日予以更换氧合器及管路后,患者出血情况均较前好转,未造成严重的不良后果。
3.3.3 血栓监测研究显示[14],尽管进行了抗凝治疗,约35%的患者在膜式氧合器、泵头或管道中出现血栓。ECMO血栓事件常见的有脑血管栓塞、心房血栓(左心房多见)、肢体血管栓塞和肺栓塞等[15]。因此,ECMO治疗期间,根据患者病情情况监测患者的ACT及其他凝血指标,并根据结果调整肝素用量。建议常规行颈静脉和股静脉多普勒超声检查,以及时发现血栓等并发症。定期进行静脉血栓栓塞风险评估并给予相应预防措施[16]。每班观察患者的瞳孔变化,每4h用手电筒照射整个体外循环管道,检查氧合器、离心泵和ECMO管道是否存在血栓,若出现直径大于5mm的血栓或仍在继续扩大的血栓应请示医生是否加大抗凝剂量或者考虑更换氧合器及管道。密切观察患者的下肢颜色、皮肤温度、足背动脉搏动情况,警惕出现深静脉血栓。在ECMO治疗期间,该例患者氧合器处可见大片血栓,因此更换了2次氧合器及管路,更换过程顺利,未造成严重不良后果。
3.4 出血护理
由于临床上ECMO 患者病情复杂,常常抗凝治疗与出血治疗产生矛盾,所以抗凝和出血管理是临床工作中的一大难题。出血是ECMO 期间的常见并发症,总的发生率可高达30%~70%,减少出血发生首要的方法是预防[17]。在 ECMO 支持治疗过程中应尽量避免侵入性操作或外科操作,留置有创动脉导管便于采血和监测血压,动静脉穿刺后需给予延长穿刺点按压时间,必要时给予沙袋压迫;积极检测凝血指标如ACT 与APTT,及时调整抗凝剂的用量;注意红细胞、血容量的变化趋势,及时床旁超声检查;注意观察患者动静脉穿刺部位、引流液、皮肤出血点;当出血发生后,要及时发现并尽早明确出血部位。根据不同的出血部位,观察颅内情况(意识、瞳孔变化)、消化道(呕血、便血、胃肠减压的颜色)、呼吸道(咯血、吸出血性痰液、氧和变化)等;持续监测与评估患者的凝血指标,维持血小板计数≥50×109/L,如有必要给予血小板、Fg 和抗凝血酶(antithrombin III,ATIII)等物质输注。该例患者在ECMO 治疗期间出现置管处渗血以及口腔内进行性出血,置管处渗血给予每日更换敷料,口腔内出血给予云南白药及凝血酶冻干粉等纱布填塞按压,注意吸痰及翻身动作轻柔。
4 小结
ECMO 患者不同于一般重症患者,患者在很长时间内几乎依赖ECMO 系统生存,ECMO 出现问题可直接致命。在该例患者长达81d 的ECMO 治疗过程中,经历了2 次氧合器更换,其病情危重、复杂,对护理工作具有极大挑战。ECMO 治疗过程中并发症重于预防和早期处理,作为ECMO 专科护士在工作中需不断积累实践经验,熟练急救流程,掌握适应症和禁忌症,制定出科学的ECMO 护理常规和标准化的护理流程和氧合器及套包更换流程,熟练运用于临床。更换ECMO管路前需做好充分的准备工作,熟练操作技能,更换中分工明确,缩短更换时间,良好的配合能减少并发症的发生;同时加强对ECMO治疗中的监测与护理,特别是血栓栓塞风险与出血并发症是护理工作的重点与难点。另外,在抗凝药物使用和出血控制与护理方面还需进一步积累经验,以找到最佳平衡点,以上措施是ECMO 抢救急危重症患者取得成功的重要保证。

