神经肌肉电刺激疗法联合吞咽功能训练应用于脑梗死后吞咽功能障碍患者中的效果
叶碧玉,程华军
(宝安区石岩人民医院康复医学科,广东深圳 518000)
脑梗死是指由于各种因素导致颅内局部组织血液供应障碍,造成脑组织供血不足而发生坏死、神经功能受损的一种神经内科疾病。吞咽功能障碍是脑梗死后常见的并发症之一,多因患者舌咽神经、迷走神经分支损伤所致,可表现为饮水呛咳、吞咽困难、构音障碍等,严重降低患者的生活质量[1]。 目前,临床针对脑梗死后吞咽障碍患者多采用改变食物质量或性状、更换患者体位等代偿性方法进行干预,并指导其进行早期吞咽功能锻炼,虽能在一定程度上恢复吞咽能力,但周期较长且方法过于局限,整体效果差强人意[2]。随着医疗技术的发展,电流刺激神经肌肉被应用于多种疾病的康复治疗中。神经肌肉电刺激疗法常被用于脑卒中后吞咽障碍患者的康复中,可通过仪器产生的电流刺激咽部肌群运动,提高吞咽能力,从而改善患者的吞咽困难症状[3]。基于此,本研究选取宝安区石岩人民医院2019年7月—2022年11月收治的120 例脑梗死后吞咽功能障碍患者为对象,探究神经肌肉电刺激疗法联合吞咽功能训练的效果,报道如下。
1 资料与方法
1.1 一般资料
选取宝安区石岩人民医院收治的120 例脑梗死后吞咽功能障碍患者为研究对象。纳入标准:符合《中国急性缺血性脑卒中诊治指南(2018)》[4]中的诊断标准,且经临床确诊为吞咽功能障碍;患者及家属均签署同意书。排除标准:伴有感染性疾病;伴有器官功能严重衰竭;合并食管病变;伴有精神障碍。本研究经院医学伦理委员会批准。以随机数字表法将所有患者分为两组。 对照组60 例,其中男34 例,女26 例;年龄53~76 岁,平均年龄(65.37±3.59)岁;电视X 线透视吞咽功能检查(VFSS):轻度29 例,中度23 例,重度8例。观察组60 例,其中男31 例,女29 例;年龄55~78岁,平均年龄(65.72±3.43)岁;VFSS 检查:轻度27 例,中度22 例,重度11 例。 两组患者的各项一般资料比较,组间差异无统计学意义(P>0.05)。
1.2 方法
入院后,两组患者均接受常规抗感染、抗脑水肿治疗。
1.2.1 对照组
进行吞咽功能训练。(1)吞咽动作训练:指导并辅助患者进行鼓腮、闭颌、张颌等颌面部运动,噘嘴、咧嘴等唇部运动,以及伸舌、左右摆舌等舌肌训练,15 min/次,2 次/d。 (2)咽部刺激:取干棉签蘸取盐水或酸性可食用液体,再用棉签对患者舌根、软腭及咽后壁进行刺激,刺激同时嘱患者做空吞咽动作。 (3)直接摄食训练:训练食物应选用糊状或半流质食物,且食团的结构、温度等形状需根据患者吞咽情况进行调整。 患者进食时应保持身体直立并稍向前倾20°,保持颈部向前曲,促使舌肌张力增强、喉向上抬,便于食物顺利进入食道,进食后重复吞咽动作,使食物进入咽部,吞咽完成后轻咳数声。训练30 min/次,1 次/d。训练前后需为患者清洁口腔。 持续训练4 周。
1.2.2 观察组
在对照组基础上采用神经肌肉电刺激疗法干预。使用吞咽功能训练仪(安阳市翔宇医疗设备有限责任公司,豫械注准20122260166,型号:XY-K-SISS-D),参数设置为双向波形,波宽700 ms,频率80 Hz,最大强度25 mA; 经仪器正中间垂直排列所有电极片,1电极片放在患者舌骨上方,2 电极片紧贴1 电极片下方放置,3 电极片与4 电极片按照1、2 电极之间的长度等距离放置,仪器作用时嘱患者做吞咽动作,25 min/次,1 次/d,持续干预4 周。
1.3 观察指标
(1)吞咽功能:干预前后,采用标准吞咽功能评估量表(SSA)对患者进行评估,SSA 分值为18~46 分,分值越低,吞咽功能越好。 (2)洼田饮水试验等级:取30 mL 常温水让患者饮用, 患者1 次饮下为Ⅰ级;分2 次饮下为Ⅱ级;1 次饮下但出现呛水为Ⅲ级;分2 次饮下但出现呛水为Ⅳ级;难以下咽同时伴随不断呛咳为Ⅴ级。分别记录患者干预前后的等级。(3)舌骨喉复合体动度:干预前后,嘱患者取站立位,直视正前方,吞咽半流食, 用X 线透视评估其舌骨与甲状软骨上移、前移的距离。(4)生活质量:干预前后,采用吞咽障碍生活质量量表(EDQOL)对患者进行评估,EDQOL量表包含心理与生理两个维度, 分值为15~75 分,分值越低,生活质量越好。
1.4 统计方法
采用SPSS 20.0 统计学软件进行数据分析。 SSA评分等计量资料用(±s)表示,采用t 检验;性别计数资料用[n(%)]表示,采用χ2检验;等级资料采用秩和检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组吞咽功能比较
干预前,两组的SSA 评分比较,差异无统计学意义(P>0.05);干预后,两组的SSA 评分均降低,且观察组评分低于对照组,差异有统计学意义(P<0.05)。 见表1。
表1 两组脑梗死后吞咽功能障碍患者SSA 评分比较[(±s),分]

表1 两组脑梗死后吞咽功能障碍患者SSA 评分比较[(±s),分]
组别干预前干预后t 值P 值对照组(n=60)观察组(n=60)t 值P 值40.28±2.54 40.19±2.36 0.201 0.841 32.46±1.89 26.31±1.23 21.125 0.000 19.132 40.399 0.000 0.000
2.2 两组洼田饮水试验等级比较
干预前,两组的洼田饮水试验等级比较,差异无统计学意义(P>0.05);干预后,观察组的洼田饮水试验等级优于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组脑梗死后吞咽功能障碍患者洼田饮水试验等级比较[n(%)]
2.3 两组舌骨喉复合体动度比较
干预前, 两组的各维度舌骨喉复合体动度比较,组间差异无统计学意义(P>0.05);干预后,两组的各维度舌骨喉复合体动度均改善, 且观察组的舌骨上移、甲状软骨上移、舌骨前移、甲状软骨前移距离均长于对照组,差异有统计学意义(P<0.05)。 见表3。
表3 两组脑梗死后吞咽功能障碍患者舌骨喉复合体动度比较[(±s),mm]
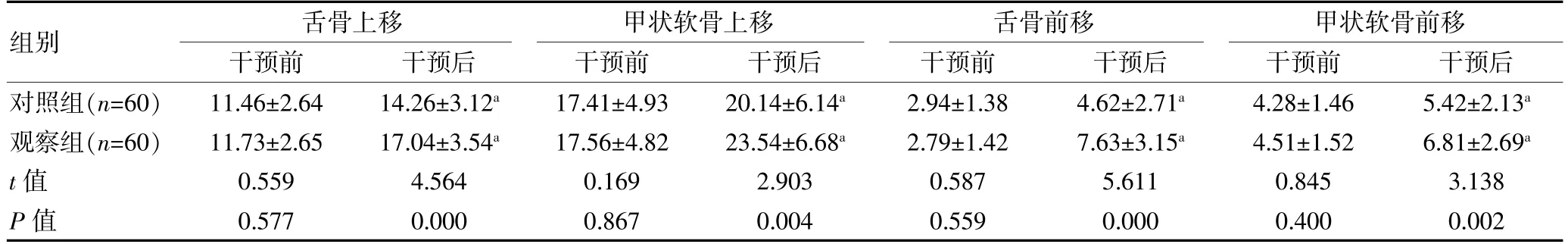
表3 两组脑梗死后吞咽功能障碍患者舌骨喉复合体动度比较[(±s),mm]
注:与同组干预前比较,aP<0.05
组别舌骨上移干预前干预后甲状软骨上移干预前干预后舌骨前移干预前干预后甲状软骨前移干预前干预后对照组(n=60)观察组(n=60)t 值P 值11.46±2.64 11.73±2.65 0.559 0.577 14.26±3.12a 17.04±3.54a 4.564 0.000 17.41±4.93 17.56±4.82 0.169 0.867 20.14±6.14a 23.54±6.68a 2.903 0.004 2.94±1.38 2.79±1.42 0.587 0.559 4.62±2.71a 7.63±3.15a 5.611 0.000 4.28±1.46 4.51±1.52 0.845 0.400 5.42±2.13a 6.81±2.69a 3.138 0.002
2.4 两组生活质量比较
干预前,两组的各项EDQOL 评分比较,组间差异无统计学意义(P>0.05);干预后,两组的各项EDQOL评分均降低,且观察组的心理、生理评分均低于对照组,差异有统计学意义(P<0.05)。 见表4。
表4 两组脑梗死后吞咽功能障碍患者EDQOL 评分比较[(±s),分]

表4 两组脑梗死后吞咽功能障碍患者EDQOL 评分比较[(±s),分]
注:与同组干预前比较,aP<0.05
组别心理干预前干预后生理干预前干预后对照组(n=60)观察组(n=60)t 值P 值32.16±4.46 32.49±4.53 0.402 0.688 17.46±3.84a 14.62±3.16a 4.424 0.000 21.13±4.16 20.93±4.25 0.261 0.795 14.36±3.02a 10.65±2.26a 7.619 0.000
3 讨论
脑梗死后吞咽功能障碍主要是因脑干下部病变引起舌咽神经、舌下神经、迷走神经损伤所致,患者不能有效进食,可导致机体营养、水分匮乏。 此外,吞咽功能障碍还会增加吸入性肺炎等并发症的发生风险,应及时采取措施干预[5]。目前,临床治疗脑梗死后吞咽功能障碍多采用咽部刺激、直接摄食训练等针对性训练, 咽部刺激能促使患者维持吞咽反射的主观能动性,直接摄食训练则能减少吞咽能力的退化,且可为患者增加营养,但实践发现,康复训练的效果受客观性因素影响,患者个体特异性较大,训练效果并不理想[6]。
舌骨喉复合体动度是评估个体吞咽功能的客观指标之一, 能够直观地反映舌骨上下肌群的协同能力。 本研究结果显示, 观察组干预后的SSA 评分、EDQOL 量表中心理及生理评分均低于对照组, 洼田饮水试验等级优于对照组,舌骨喉复合体动度的各维度距离均长于对照组,组间差异有统计学意义(P<0.05),表明神经肌肉电刺激疗法联合吞咽功能训练可促进患者吞咽功能恢复,改善洼田饮水试验等级,增强舌骨喉复合体动度,提高其生活质量。 吞咽功能训练仪是神经肌肉电刺激疗法常用的仪器,其可产生低频脉冲电,电流直接作用于患者舌部神经肌肉,使神经肌肉轴突细胞去极化,进而产生动作电位,再将动作电位传至轴突末梢, 诱导瘫痪的肌肉神经发生收缩动作,模拟肌肉组织自主进行运动[7]。 有研究表明,神经系统拥有可塑性及较强的重组能力,如神经细胞未完全受损,可通过适当刺激促进受损神经的轴突、突触再生,使损伤部位通过功能重组完成代偿[8]。神经肌肉电刺激疗法利用仪器直接作用于人体口咽部肌群,增强受损神经的敏感性,增加皮质的电信号输入,利于吞咽反射的建立与恢复, 诱导运动皮质功能重塑,从而促进患者咽部运动感觉恢复,并提高吞咽反射的主观能动性[3]。此外,神经肌肉电刺激疗法可改善咽部血液循环,配合患者的吞咽动作,能够预防吞咽相关肌群发生萎缩。 仪器的起效机制不受患者客观因素干预,缩小了患者之间的个体差异性,同时,仪器可通过多个电极片刺激咽部,使吞咽相关肌群受到多方面刺激,加快肌肉神经的恢复速度,因此,相较于单纯进行吞咽功能训练,神经肌肉电刺激疗法与吞咽功能训练的联合干预可进一步缩短患者吞咽功能恢复所需的时间,提升疗效[9]。
综上所述,脑梗死后吞咽功能障碍患者采用神经肌肉电刺激疗法联合吞咽功能训练,可显著提升吞咽能力,改善舌骨及甲状软骨活动度,提高生活质量,具有推广价值。

