糖尿病酮症酸中毒急诊救治方法的临床分析
叶志明,朱志侠,谢建立
泉州市第一医院急诊科,福建泉州 362000
糖尿病酮症酸中毒是糖尿病最严重的并发症之一,是由于患者胰岛素不足或者升糖激素不适当升高导致的糖脂肪代谢、蛋白质代谢严重紊乱,该疾病的起病较急,病情发展较为迅速,患者的临床表现多为胃肠道症状、糖尿病病情加重,意识障碍以及休克等,如果不及时抢救,可直接威胁患者的生命安全[1]。据临床不完全数据统计得出,糖尿病酮症酸中毒的病死率在2%~10%[2],其中65岁以上的老年人病死率较高。因此对于糖尿病酮症酸中毒的患者而言,需要实施较为科学的抢救措施,才能最大程度提高患者的预后情况,保证患者健康。而本研究主要分析对于糖尿病酮症酸中毒的患者,实施急诊救治所取得的临床效果,选择2018年3月—2021年3月期间泉州市第一医院急诊科收治的60例患者进行研究,现报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的糖尿病酮症酸中毒患者60例作为研究对象,根据随机分组的方式,将患者分成观察组和对照组,每组30例。观察组中感染引发15例,胰岛素中断引发9例,胃肠功能紊乱引发4例,心绞痛、心衰引发2例。对照组中感染引发16例,胰岛素中断引发8例,胃肠功能紊乱引发5例,心绞痛、心衰引发1例。两组患者的临床资料对比,差异无统计学意义(P>0.05),具有可比性。见表1。本研究经医院医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:①符合糖尿病酮症酸中毒的临床诊断标准[3],患者的临床症状为不同程度的糖尿病病情加重、脱水以及呼吸深大等,其血糖升高,介于16.7~33.3 mmol/L之间,血pH值<7.35,阴离子间隙≥12 mmol/L;②患者和家属同意并签署治疗同意书;③临床资料完整。
排除标准:①合并严重其他系统性疾病者;②存在精神疾病不可自主沟通者;③药物过敏者。
1.3 方法
观察组患者的治疗方案为急诊治疗,当患者入院后,需要迅速为其建立双静脉通路,同时选择较为粗大的血管进行留置针穿刺处理,对患者的心率、血压、血糖、尿量等指标进行密切分析,其中一条静脉通道,应为患者及时补充水、电解质,根据患者心肺功能以及脱水情况,及时进行电解质紊乱纠正治疗。对于脱水较为严重的患者,可以口服或胃管予以生理盐水快速补液处理,同时需要分析患者的血糖情况,及时调整患者补液速度和补液剂量,预防酸中毒的发生。在患者刚入院时,监测患者的血钾水平,患者血pH在7.0~7.1之间时,予以5%的碳酸氢钠注射液进行静脉滴注治疗,当pH值达到7.2时需要及时停止。患者的另一条静脉通道则需要进行小剂量胰岛素治疗,其速度应以0.1 U/(kg·h)为主,需要根据患者的血糖下降情况适当地调整胰岛素的剂量,同时在胰岛素输入治疗的过程中,还需要观察患者的低血糖情况,如果患者血糖降至13.9 mmol/L,需要改变滴注方式,以5%的葡萄糖液为主,利用皮下注射短效胰岛素来稳定患者的血糖,直到尿酮为阴性。另外还需要根据患者的酮症酸中毒的原因,积极予以对症治疗,包括抗生素抗感染治疗、营养支持治疗等,在整个治疗过程中需要监测患者的各项生命体征,如有异常需要及时对症处理。纠正体内酸碱平衡、补液等措施,在实施补液治疗的过程中,需要根据患者的脱水程度以及病情制订补液量,对于无心血管疾病的患者,在初期24 h补液量应保持3~8 L,在治疗开始4~6 h予以1 L,余量应在18~20 h内静滴,对于病情较重的患者,应在治疗第1 小时实施快速输液,利用0.9%的氯化钠溶液1 000 mL纠正脱水情况,恢复患者的血容量,在2 h后速度减半,当患者的血糖降低到14 mmol/L时,改为5%的葡萄糖进行慢速静滴,直到患者可以自主饮食。根据患者的情况实施对症治疗,实施胰岛素静脉滴注治疗,剂量为0.1 U/(kg·h)。叮嘱患者应卧床休息,保证充足的睡眠,为其提供相对安静的病房环境,密切观测其血糖变化情况,并据此同时观测患者的神志情况、尿量以及瞳孔变化情况,进行对症治疗。帮助患者进行导尿管留置,预防尿液潴留的发生。
对照组患者的治疗方案为常规治疗方式:按时按量为患者供给药物,确保患者无异常情况出现。
1.4 观察指标
①比较两组患者治疗前后的血糖指标,包括空腹血糖(fasting plasma glucose, FPG)、餐后2 h血糖(2-hour postprandial blood glucose, 2 hPG)以及糖化血红蛋白(glycosylated hemoglobin, HbAlc)。
②分析患者尿酮转阴的时间、血酮转阴时间以及血糖达标时间。
③比较两组患者的临床治疗费用。
1.5 统计方法
应用SPSS 20.0统计学软件对本研究所得数据进行统计学分析。计量资料符合正态分布,用()表示,并采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗前后血糖指标比较
治疗前,两组患者的FPG、2 hPG、HbAlc均较高,对比后差异无统计学意义(P>0.05);治疗后,两组患者的数据均降低,且观察组低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者治疗前后血糖指标比较()
注:与治疗前观察组比较,*P>0.05;与治疗后观察组比较,#P<0.05。
组别观察组(n=30)对照组(n=30)HbAlc(%)17.64±0.21 4.29±0.32(17.65±0.94)*(6.09±0.68)#时间治疗前治疗后治疗前治疗后FPG(mmol/L)16.81±1.12 4.19±1.38(16.85±1.03)*(5.65±0.46)#2 hPG(mmol/L)30.19±1.26 6.94±1.53(30.04±1.35)*(8.25±1.04)#
2.2 两组患者尿酮转阴时间、血酮转阴时间以及血糖达标时间比较
观察组患者的尿酮转阴的时间、血酮转阴时间以及血糖达标时间均短于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者尿酮转阴时间、血酮转阴时间以及血糖达标时间比较[(),h]
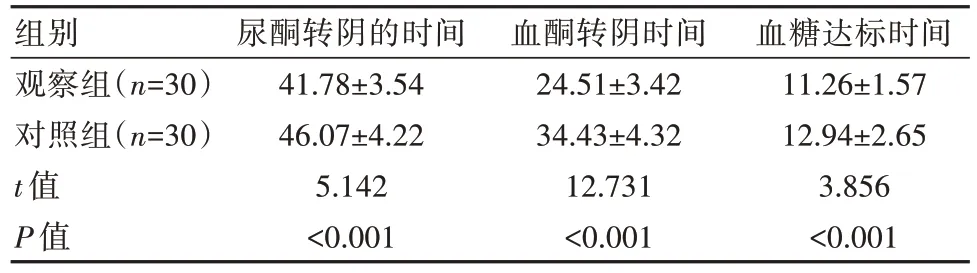
表3 两组患者尿酮转阴时间、血酮转阴时间以及血糖达标时间比较[(),h]
组别观察组(n=30)对照组(n=30)t值P值尿酮转阴的时间41.78±3.54 46.07±4.22 5.142<0.001血酮转阴时间24.51±3.42 34.43±4.32 12.731<0.001血糖达标时间11.26±1.57 12.94±2.65 3.856<0.001
2.3 两组患者治疗费用比较
观察组患者的治疗费用较对照组低,差异有统计学意义(P<0.05)。见表4。
表4 两组患者治疗费用比较[(),元]

表4 两组患者治疗费用比较[(),元]
组别观察组(n=30)对照组(n=30)t值P值治疗费用6 896.48±123.71 8 579.15±173.85 55.763 0.001
3 讨论
糖尿病酮症酸中毒是由于糖尿病患者体内胰岛素严重缺乏、糖代谢异常或者含糖食物摄入量减少时,机体会通过分解脂肪进而获得能量,但是脂肪燃烧不完全会引发脂肪代谢紊乱[4-5],另外脂肪分解加速后,导致体内的β-羟丁酸、乙酰乙酸和丙酮等物质逐渐增多[6],超过了身体所能利用的最大程度,因此在患者血液和尿液中会出现酮体[7],大量的酮体不断产生和堆积[8],就会导致糖尿病患者出现酮症酸中毒,进而引发严重代谢紊乱的状况。另外对于糖尿病患者而言,在应激、感染以及中断治疗等因素下,也会诱发该疾病[9-10]。
目前临床研究学者均认为,糖尿病酮症酸中毒是糖尿病最常见的急性并发症,该疾病发病较急、病情较严重、病情发展迅速,并且对于糖尿病患者而言,其病程较长[11],需要终身性的维持治疗,患者常常因受到疾病的影响,其身体免疫力和抵抗力均较差,很容易受到病毒、细菌感染,容易出现泌尿系统、消化系统方面的并发症[12-13],在这种环境下,患者酮症酸中毒的程度会加重。所以在治疗方面不仅要予以支持治疗,快速改善患者的全身状况[14],还需要通过调节水电解质平衡及酸碱平衡等方式来中和酸性物质,升高患者体内pH值[15-16]。
在本研究中采用急诊方式进行治疗,通过静脉通道予以补液处理,可最大程度缓解水、电解质紊乱的现象,另外,在升高pH值后,也能缓解酸中毒的症状[17-18],对于另外一条静脉通道采用胰岛素治疗,而本文认为,胰岛素的使用是糖尿病酮症酸中毒的关键所在,在迅速实施胰岛素治疗后,能降低血液中血糖的水平,抑制脂肪的继续代谢,促进酮酸氧化,减少酮体来源,间接地缓解患者酸中毒症状[19-20]。对于患者的发病诱因进行分析,积极采用对症治疗,可有效减轻患者整体的炎症反应,切实保障患者的健康[21]。
综上所述,对于糖尿病酮症酸中毒的患者,其急诊治疗的效果和入院治疗效果相同,但是在尿酮转阴的时间、血酮转阴时间以及血糖达标时间方面则较快,因此可以快速改善患者的临床症状,同时降低患者的治疗费用,但是对于病情较为严重的患者,在实施急诊治疗后,还需进行入院治疗,才能保证患者的生命安全。

