医护沟通模式对消化道早癌患者行内镜黏膜下剥离术治疗的效果
祝米花 林绿湲 邓爱清
(厦门市海沧医院,福建 厦门 361000)
消化道早癌目前多采用内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)进行微创治疗。ESD能完整地切除病变,达到根治消化道肿瘤的效果。ESD主要针对早期消化道癌和癌前病变,具有操作便捷、对机体损伤小、患者预后良好等特点[1]。但ESD术后存在出血、穿孔、感染等并发症,会对患者的恢复产生严重影响,重则危及生命。并发症的发生不仅与规范治疗、手术方式相关,与围手术期医、护、患沟通也有一定关系[2]。许峰铭等[3]回顾性研究发现,直肠癌术后并发症与沟通机制不畅通有关。因此,临床对于消化道早癌的护理需重视沟通方式和技巧。现状-背景-评估-建议医护沟通模式(status quo-background-assessment-suggestion doctor-nurse communication model,SBAR)是强调按照规范、固定、明确的沟通环节进行医护、护护、医患、护患沟通,以实现无障碍、高效沟通,从而提升护理质量[4]。目前SBAR沟通模式在临床已取得一定进展,但在消化道早癌领域报道较少。本研究旨在分析SBAR医护沟通模式在消化道早癌患者中的应用效果。
1 资料和方法
1.1 一般资料 选取我院2021年1~6月采用常规护理的60患者为对照组,其中男34例,女26例,年龄20~94岁,平均年龄(54.25±12.25)岁;食管肿瘤7例,胃肿瘤9例,结直肠肿瘤44例。选取2021年7~12月在常规护理基础上增加SBAR医护沟通模式护理的60例患者为观察组,其中男37例,女23例,年龄20~95岁,平均年龄(53.67±11.91)岁;食管肿瘤4例,胃肿瘤14例,结直肠肿瘤42例。两组一般资料均衡可比(P>0.05)。所有患者均知情同意并签署知情同意书,本研究已获得我院伦理委员会的批准。
1.2 方法
1.2.1 对照组 对照组给予常规护理。①术前指导:术前禁食禁水8 h,肠道手术者指导其服用肠道清洁剂。取下耳环、戒指、项链、手表等金属饰物。指导患者完善术前常规、凝血四项、血常规、心电图等相关检查。提前1周停止服用阿司匹林、波立维、华法林等抗凝药物。②术中配合:严格执行无菌操作原则,按照手术常规流程配合内镜医师完成ESD手术。观察患者病情变化,出现术中并发症,立即报告医师,及时处理。③术后指导:指导患者保持正确体位,卧床休息2~3 d,1周内避免剧烈运动及重体力劳动。禁食24~72 h,48 h后酌情进冷流饮食,3 d后进流质饮食。若出现发热、疼痛、呕血、血便、黑便等情况,及时告知医护人员或及时就诊。观察患者病情变化,出现术后并发症,及时报告医师并处理。④术前、术后访视:内镜护士在手术前1 d到病房进行术前访视,对患者的禁食水、术前饮食、肠道清洁相关知识、心理状态,随身佩戴的金属首饰等进行评估,并予术前指导。内镜护士在术后当天或第2天到病房进行术后访视,对患者的饮食、活动、安全等术后注意事项掌握情况进行评估及指导。食管ESD手术的患者取半卧位或床头抬高30°~45°,防止胃酸对食管伤口的腐蚀,以减轻食管伤口疼痛及烧灼感,促进伤口的愈合。靠近肛门的直肠ESD手术患者可出现肛门刺激感而产生便意,嘱患者勿做用力排便动作,以防加重伤口出血。为减少粪水对伤口的刺激,可尽量采取保持伤口处于高位的卧位姿势,如左侧卧位或右侧卧位,以减少伤口感染的风险。⑤出院指导:嘱患者按时用药、合理饮食、适当活动与休息,1个月内避免剧烈运动及重体力劳动,防止术后迟发性出血。术后3个月复查内镜。⑥延伸护理服务:内镜护士在患者出院10 d内进行电话回访,对患者提出的疑问给予专业的指导或解答,指导患者内镜复查时间。
1.2.2 观察组 观察组在对照组基础上给予SBAR医护沟通模式护理。
1.2.2.1 成立小组 ①由主治医师、内镜医师、内镜配台护士、病房责任护士、内镜室护士长、手术室护士长与病房护士长组建SBAR沟通医护小组,同时建立线上工作交流群,可在群里发放学习资料,交流日常护理中的问题,讨论工作方案改进等工作。②理论学习:邀请本院高级职称消化科、消化内镜医师、护士长对小组成员进行集体培训,培训后指导成员在原有护理制度上完善护理各环节沟通内容。③制定医、护、患沟通交接表格。在原有的病房—手术室交接表、内镜—病房交接表、手术室—病房交等接表的基础上,制定表格包括患者入院信息登记表、日常护理交接表,表格内容包括但不限于患者用药、饮食、活动、心理等内容。④在每个患者拟行ESD术的围手术期周组织线上交流会。术前:内镜室护士长提前1 d在线上工作群中告知患者一般信息、手术名称、手术日期、手术地点、内镜手术医师与护士。手术室护士长告知具体手术时间、手术间、手术室巡回护士。内镜医师决定并告知该患者是否需要气管插管、手术中可能需要的非常规备用的器械。病房护士汇报患者的术前准备情况,如肠道清洁效果、患者心理状态、患者支持系统、禁食禁水情况。主治医师汇报患者病情,尤其是与本次手术相关的情况,如患者心肺功能、凝血功能、抗凝药物服用情况、血压管理情况、患者及家属知情同意书签署情况等。因为其他的原因导致的手术调整,及时在工作群中告知,提高工作效率。术后观察期:责任护士、主治医师汇报患者术后情况,出现并发症及时解决。内镜医师与护士对患者出现的并发症进行分析,找到问题所在,解决问题,同时做好患者及家属的解释工作。对医师、护理人员提出在日常护理、治疗、患者交接等相互配合中存在的问题,鼓励全员积极发言给出建议,给予解决方案,护士长整合多方意见,给出最终解决方案,进行持续质量改进,优化工作流程。
1.2.2.2 术前S-B-A-R沟通 ①现状(S):于患者入院时,使用合适称谓称呼患者,同时主动自我介绍,告知患者自己的身份、职责、资历,同时详阅病历信息,汇报确认患者姓名、性别、年龄、入住科室、手术部位、手术名称、手术日期、手术医师等信息,指导患者完成入院信息登记表(在常规信息登记表中增加饮食、喜好、作息等生活相关内容)。②背景(B):结合患者填写的表格,与患者展开交流,护理人员需态度温和,避免过于生硬、客气,通过“我问你答”的形式,详细了解患者的既往史、用药史、过敏史、疼痛耐受度等,如“您有对什么东西过敏吗?您生病有用过什么别的药物治疗吗?以前是否因别的什么疾病住过院?”随后引导患者主诉,了解患者对消化道早癌的认知、对自身病情的认识、对手术等干预是否存在疑虑,表格中除了详细记录患者病情相关背景信息,还需对患者心理状态、疑虑点进行记录。③评估(A):根据已获得信息,护理人员需特别关注患者有无抗凝及抗血小板聚集等药物使用情况,结合最新检查结果,确认病灶部位、病灶直径等在ESD手术治疗范围内,确定手术时间、手术地点是内镜室还是手术室。初步评估心、肝、肾常规检查异常项目对手术治疗的潜在风险,并记录在案;同时根据患者主诉时的情绪态度和存在疑虑等问题,对患者心理状态进行评估,随即结合患者疑虑针对性讲解消化道早癌及手术治疗、术后护理相关基础知识,对患者内心疑虑进行初步干预,汇报给内镜和主治医师。④建议(R):了解患者的基本情况,对手术治疗风险因素给予建议,请内镜和主治医师进行二次审核和判断,协助其做好并发症等风险预案;对患者情绪方面的问题给予汇报,若患者心理压力较大,存在内疚感,建议内镜医师可以再次与患者进行交流,鼓励患者要对自己有信心,通过规范治疗消化道早癌是可以治愈的,帮助患者树立治疗信心,同时指导家属与患者深入沟通,减轻患者心理压力,通过陪伴和照料减轻患者的内心负担;患者对疼痛较为敏感,建议主治医师在术前对患者进行疼痛评估及相关知识的讲解。内镜医师在手术开始前与内镜配台护士就自己喜好的内镜型号、内镜附件、手术步骤、手术方案以及术中可能出现突发状况时将选择的应对措施等情况与内镜护士进行充分沟通,内镜护士提前做好准备,提高手术配合的默契程度。
1.2.2.3 术中S-B-A-R沟通 ①现状(S):内镜室护士依据ESD手术的部位准备内镜主机、内镜、内镜附件、物品、药品等用物,保证用物、设备齐全,功能完好,处于备用状态。随即与麻醉师核对患者基本信息,麻醉方式、手术部位、手术名称等信息,与手术室护士沟通需要她们提供的物品补给及体位摆放要求。②背景(B):手术室护士将患者的特殊情况进行汇报,协助麻醉师完成全身麻醉,记录出入量,同时密切关注患者临床表现,及时发现是否出现麻醉过敏、毒性反应等并发症。③评估(A):麻醉师对患者麻醉情况进行汇报,对患者麻醉后心率、血压等生命体征给予准确评估,在患者生命体征安全状态下,向内镜医师发出可以进行手术的信号。④建议(R):麻醉师、手术巡回护士、内镜配台护士配合内镜医师进行手术,在ESD手术过程中,内镜医护对手术的步骤、方式的调整进行及时、充分的交流,达到紧密配合的程度,以减少术中、术后并发症的发生及缩短手术时间,降低麻醉风险。紧急情况下严格遵照内镜医师、麻醉师的建议采取急救、给药等护理措施。内镜医师于完成手术后对手术效果进行汇报,向手术室护士和内镜护士交代术后注意事项,加强交接。由手术室护士记录手术中患者体征变化、用药情况、手术进展等。
1.2.2.4 术后S-B-A-R沟通 ①现状(S):手术室护理人员完成手术室—病房交接表,记录患者手术治疗情况、目前所处状态、尿管留置、静脉输液情况、术中出血量、麻醉剂使用量、是否存在紧急情况及处理措施等内容。②背景(B):在患者从手术室转移至病房过程中,手术室护理人员与病房护理人员进行面对面工作交接,重点对患者术中特殊、紧急情况进行详述。内镜室护士向患者及家属交代术后活动、饮食、安全等注意事项,同时完成内镜手术护理记录单,与病房护士进行交接,强调术后注意事项。③评估(A):手术室护理人员对患者当前呼吸、心率、手术影响、身体状态给予评估。④建议(R):内镜室医护对接下来需要进行的治疗、护理措施给予建议,包括继续使用抑酸、保护黏膜等治疗药物,24 h内密切关注患者有无发热、消化道出血、剧烈腹痛等并发症。
1.2.2.5 术后护理S-B-A-R沟通 ①现状(S):护理人员需了解该ESD手术患者的家庭、职业等背景信息,同时对患者每日的生命征、饮食、活动、大便、心理、生活状态给予关注。完成日常护理交接表,接班护理人员对患者姓名、床号、临床症状、手术名称、术后天数进行汇报确认。②背景(B):对患者上个阶段护理操作中的特殊事宜进行面对面沟通,包括并发症情况、药物使用情况等。③评估(A):对患者病情恢复、饮食、活动情况及心理状态进行评估,患者病情变化、情绪波动较大时给予重点关注。④建议(R):给予接班护理人员护理建议,以延续上一阶段优质护理,如根据患者疑虑面对面进行健康知识宣教,针对性讲解治疗的目的、效果、健康生活习惯的重要性等内容;如出现腹痛、黑便、呕血等异常情况,指导患者定时改变体位减轻不适感,结合视觉模拟量表(Visual Analogue Scale,VAS)评估患者术后疼痛程度,疼痛严重或加重时,及时报告医师,给予相应处理,警惕术后出血、穿孔、伤口感染等并发症的发生。轻度疼痛给予音乐转移疗法、暗示疗法等非药物干预。根据患者的恢复情况,进行饮食和活动指导,进食后未出现腹痛的不适,可少量多餐逐步从流质向半流质饮食过渡。以卧床休息为主,逐渐从病室活动向病区活动过渡。
1.3 观察指标 ①术后恢复情况。统计两组首次下床活动时间、住院时间。②自我认同感。护理前后采用自我认同感量表(self-identity scale,SIS)[5]进行评估,量表共19个项目,评分与自我认同感呈正相关。③自我负担感。护理前后采用自我感觉负担量表(Self-Perceived Burden Scale,SPBS)[6]进行评估,量表涉及情感、身体、经济3个维度,共10个项目,评分越高,表示自我负担感越严重。④并发症。统计两组出血、穿孔、切口感染、腹痛等情况。⑤生活质量。护理前后采用世界卫生组织生存质量评定量表简表(World Health Organization quality of life,WHOQOL-100)[7]进行评估,量表涉及个人信仰、生理健康、独立能力、心理状态、社会关系、周围环境6个方面,满分120分,得分与生活质量呈正相关。⑥护理满意度。采用我院内镜护理工作满意度调查表进行测评,涉及行为举止、健康宣教、服务态度、护理专业度、沟通舒适度、环境、隐私与安全共8个方面的内容,满分100分,80~100分为非常满意,60~79为满意,40~59为一般,39分及以下为不满意。很满意、满意纳入总满意,较不满意、不满意纳入不满意。
1.4 统计学分析 采用SPSS 22.0统计学软件对数据进行分析。计量资料采用()表示,组间比较行t检验;计数资料采用[n(%)]表示,组间比较行χ2检验;P<0.05表示差异有统计学意义。
2 结果
2.1 两组术后恢复情况比较 观察组首次下床活动时间、住院时间短于对照组(P<0.05)。见表1。
表1 两组术后恢复情况对比(d,)

表1 两组术后恢复情况对比(d,)
2.2 两组SIS、SPBS评分比较 护理后,与对照组相比,观察组SIS评分较高,SPBS评分较低(P<0.05)。见表2。
表2 两组SIS、SPBS评分对比(分,)
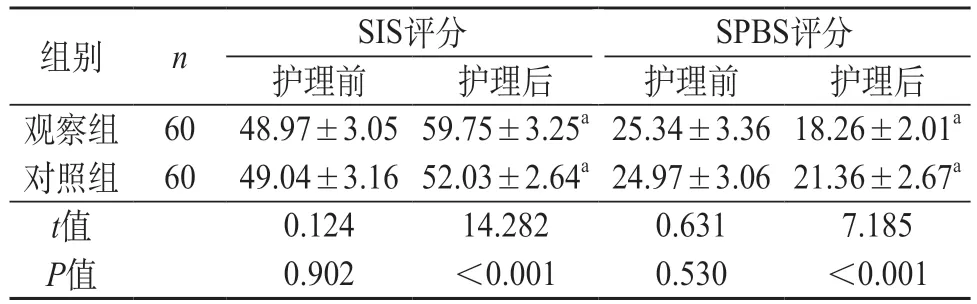
表2 两组SIS、SPBS评分对比(分,)
注:与同组护理前比较,aP<0.05。
2.3 两组并发症发生情况比较 观察组并发症发生率为5.00%(3/60),低于对照组的18.33%(11/60)(P<0.05)。见表3。
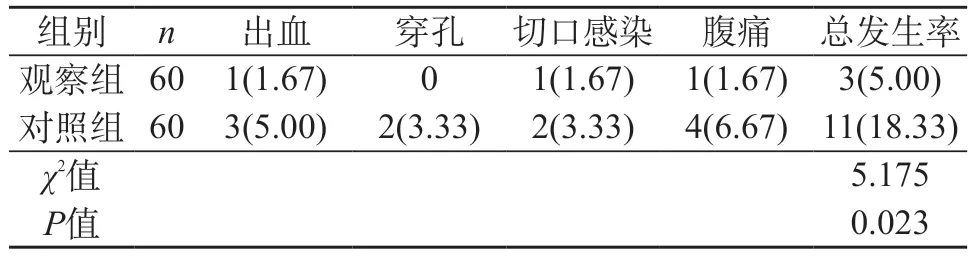
表3 两组并发症发生情况对比[n(%)]
2.4 两组生存质量比较 护理后,观察组WHOQOL-100评分高于对照组(P<0.05)。见表4。
表4 两组WHOQOL-100评分对比(分,)

表4 两组WHOQOL-100评分对比(分,)
2.5 两组护理满意度比较 观察组护理满意度为96.67%,高于对照组的81.67%(P<0.05)。见表5。

表5 两组护理满意度对比[n(%)]
3 讨 论
3.1 医护沟通模式可提高患者自我认同感,降低自我感受负担感,促进病情恢复 多数患者对于肿瘤存在极度的恐惧,由于不同的认知、年龄、生活背景,在收到确诊信息后患者会出现焦虑、悲观、紧张、愧疚、诧异等不同负面情绪,不利于治疗进程[8]。本研究中采用SBAR医护沟通模式,在详细了解患者基础信息的基础上,从生理、心理两方面着手,一方面针对患者病情特殊性,给予针对性风险预估和并发症预案,保证手术治疗、护理顺利进行,另一方面对患者情绪给予人体化干预,通过引导患者主诉,了解患者疑虑原因,进而给予疾病、治疗、心理等不同方面的指导,在护理人员初次干预、主治医师二次指导基础上,术后护理延续之前的干预,可强化干预效果,帮助患者保持良好情绪,从而更易接受健康宣教,改变对自身、疾病的错误认知,提高自我认知感,降低负担感。本研究结果显示,观察组术后恢复情况优于对照组(P<0.05),说明SBAR医护沟通模式可促进患者病情恢复。分析原因可能是,SBAR医护沟通模式是紧密依据临床医疗服务制定的标准化、流程化沟通模式,通过不同阶段沟通内容表格化呈现,同时简化护理沟通内容,帮助医护人员明确工作思路,降低交流难度,可缩短沟通时间、提高沟通效果,进而为患者提供高质量护理体验,促进病情恢复。
3.2 医护沟通模式可降低并发症风险,提高生活质量,提高护理满意度 殷东涛等[9]研究指出,由于医护团队沟通障碍导致的不良事件率达29.4%。可见,沟通在围手术期占有重要地位,尤其在治疗、手术、护理过程中,存在多人员沟通、多环节信息交接,保证良好的沟通可减少因信息传递误差造成的并发症,从而提高整体护理质量[10]。本研究中采用SBAR医护沟通模式,在术前、术后建立医护人员的有效沟通,可促进医护人员与患者相互理解、高效完成手术及术前术后交接工作,解决传统的治疗、护理分层现象,从而保持信息传递的准确性,减少人为误差,同时护理人员对风险因素较高患者给予重点关注,可在并发症初始阶段给予有效干预,避免病情恶化;在术后恢复期,护理人员进行交接工作时,采用SBAR医护沟通模式通过日常交接表、面对面沟通方式对患者的现状、背景等进行有序交接,可加深护理人员对患者的了解,强化对特殊患者的关注,进一步降低特殊人群并发症发生风险。而患者并发症风险降低,可促进病情恢复进程,对患者生活质量产生正向影响。本研究中干预后观察组生活质量评分优于对照组(P<0.05),说明SBAR医护沟通模式可提高患者生活质量。在常规护理中,护理人员由于工作繁多,交接工作缺乏细致化沟通,可能因为护理人员的改变,出现健康宣教、病情观察等方面的细微差异,虽未造成明显影响,但会让患者产生不专业的感觉。SBAR医护沟通模式给予护理人员专业培训,保证护理人员在进行安全、活动、体位、用药、饮食指导等健康宣教内容高度一致,让患者感受到医护团队的专业性,从而加深对医护人员的好感,提升护理满意度。
综上可知,SBAR医护沟通模式可降低患者自我感受负担感,提高自我认同感,减少并发症发生,促进患者病情恢复,进而提高生活质量,促进护理满意度的提升。

