早期介入吞咽功能分级康复训练联合高频重复经颅磁刺激在脑卒中患者吞咽功能障碍中的应用效果
杨惠敏 叶晓丹
(厦门大学附属中山医院,福建 厦门 361000)
脑卒中因脑组织局部供血障碍导致,发病急、进展快,已成为威胁居民健康的重要问题[1]。吞咽功能障碍是其常见后遗症,以饮水呛咳、吞咽困难为典型症状,对患者营养供给、疾病康复及生活质量带来极大影响,严重者还会导致误吸,引起肺部感染,增加病危风险。通过高频重复经颅磁刺激(repetitive transcranial magnetic stimulation,rTMS)治疗对患者脑组织受损部位进行干预,可改善神经功能,促进吞咽功能好转[2]。早期介入式分级训练是从卒中早期给予患者多形式、针对性吞咽功能康复训练,最大程度刺激口腔、舌肌、咽喉等维持正常生理功能,二者联合有望进一步缓解吞咽障碍程度。本研究旨在分析早期介入吞咽功能分级康复训练联合rTMS在脑卒中后吞咽障碍患者中的应用效果。
1 资料与方法
1.1 一般资料 选取2020年2月至2022年2月收治的62例脑卒中合并吞咽障碍患者为研究对象,根据入院顺序不同分为观察组、对照组,各31例。对照组男15例,女16例,年龄52~76岁,平均(64.05±5.03)岁;体质量指数(BMI)为22.3~27.8 kg/m2,平均(24.65±0.68)kg/m2;脑出血13例,脑梗死18例;病程2~11 d,平均(6.81±1.36)d;学历水平:小学14例,中学13例,大学及以上4例。观察组男14例,女17例,年龄53~78岁,平均(63.52±4.69)岁;BMI为21.8~27.6 kg/m2,平均(23.97±0.56)kg/m2;脑出血12例,脑梗死19例;病程2~12 d,平均(6.79±1.42)d;学历水平:小学13例,中学15例,大学及以上3例。本研究经我院伦理委员会审核批准,两组一般资料均衡可比(P>0.05)。
1.2 纳入与排除标准 纳入标准:符合《中医内科学》[3]中脑卒中的诊断标准;X线检查显示,存在吞咽功能障碍;首次发病,生命体征稳定;患者及家属均知晓本研究,已自觉签署同意书。排除标准:合并严重认知功能障碍等精神类疾病,无法配合训练者;合并其他器官严重病变者;合并其他原因引起的脑组织病变者;合并恶性肿瘤者。
1.3 方法 两组均给予病情监控、药物控制,持续干预2个月。
1.3.1 对照组 对照组给予常规治疗与康复训练。①基础护理:保持病房环境适宜,帮助患者定时翻身、进行身体及口腔清洁、协助患者合理运动等,同时做好管道消毒管理工作,并与患者及家属建立良好沟通。②针灸治疗:由专业康复医师开展治疗,指导患者取坐位,选取风府、哑门、百会、大椎、水沟、上星等穴位,乙醇消毒后,采用0.35 mm×35 mm针灸针,针刺以上穴位,每个穴位行针2次,留针30 min,每日2次,每周6次,连续治疗2个月。③常规吞咽功能训练,对存在吞咽障碍的患者进行舌肌训练、摄食训练。舌肌训练:指导患者尽力舔口唇下方的勺子,随后放松5 s,重复5~10次为1组,每日1组。摄食训练:根据患者身体情况及吞咽障碍程度循序渐进指导患者食用流食、半流食、固体食物,陪护患者放慢速度进食,避免误吸。
1.3.2 观察组 观察组在对照组基础上给予早期介入式吞咽功能分级康复训练与rTMS干预。
1.3.2.1 rTMS干预 采用rTMS治疗仪(北京华兴康泰,型号HX-C2)进行治疗,指导患者放松身体,取舒适坐位,由专业康复治疗师手持圆形线圈探头依次扫描健侧大脑舌骨上肌群皮质区。仪器参数:频率为3 Hz,运用阈值为80%MT,刺激次数为600次,每次治疗时间为20 min,每日治疗1 d,每周连续治疗5 d,休息2 d,继续下次治疗。共治疗2个月,于每次吞咽训练前进行。
1.3.2.2 早期吞咽功能训练 于患者住院事宜完成后开始进行早期训练。①颈椎训练:指导患者缓慢向左右晃动头部,感受到颈部肌肉的延伸,重复10次为1组。②面部功能训练:指导患者模拟咀嚼食物的动作,训练2 min;指导患者微微张开嘴巴向外吹气,保持3 s,伸出舌头向左向右延伸,随后口唇紧闭,鼓腮5 s;指导患者张口开至最大,保持5 s后放松口周肌肉;指导患者下颌向左右移动;重复10次为1组。③唇部训练:指导患者咬紧牙齿微张口部,发出“yi”的声音,持续5 s,随后紧闭双唇,发声,维持5 s后放松,重复5~10次为1组。④腭咽闭合训练:指导患者口含吸管,吸管另一端封口,双手交叉于胸部,同时发出“a”的声音,每组5~10次。⑤吞咽训练:在常规舌肌训练接收后,取棉签,蘸取少量食醋,刺激舌根、咽后壁及软腭,再指导患者进行空中吞咽动作,每次5~10 min。⑥刺激疗法:协助患者将冰块含于口中,将融化的冰水缓慢咽下,随后取棉签蘸取冰水,擦拭舌腭、咽后壁等部位,每次5 min内完成。
以上训练依次进行,每日2~3次,每次训练30 min内完成。
1.3.2.3 细化吞咽障碍分级 在进行早期训练的同时,由专业护师采用Gugging吞咽功能评估表(Gugging Swallowing Screen,GUSS)对患者的吞咽功能进行评估、分级,检查分为初步和直接检查,2次检查汇总得分为GUSS得分,20分为吞咽正常,记为Ⅰ级;15~19分为轻微困难,记为Ⅱ级;10~14分为存在吞咽困难,记为Ⅲ级;9分及以下为严重吞咽困难,记为Ⅳ级。①初步检查。协助患者取舒适坐位,观察患者以下表现:15 min内是否能保持注意力集中状态,是为1分,否为0分;清嗓、咳嗽次数是否超过2次,是为1分,否为0分;是否成功吞咽口水,是为1分,否为0分;是否流口水,是为0分,否为1分;是否能读出A~O的所有音节,是为1分,否为0分。总分5分,得分4分及以下停止检查,记录得分,得分5分进入直接检查。②直接检查。指导患者先吞咽糊状食物中,对以下4个项目进行评估。吞咽情况:成功吞咽为2分,延迟为1分,不能为0分;不自主咳嗽,是为0分,否为1分;流口水,是为0分,否为1分;声音改变,是为0分,否为1分。4分及以下停止检查,记录得分,5分者依次开展液体食物、固体食物吞咽测试,评估方法与标准和糊状食物一致,总分15分。
1.3.2.4 分级干预 ①阶梯式细化摄食训练:第1级食物,凝胶状,1.5 g食品功能调整剂与200 mL加热的牛奶混合均匀,冷却至凝胶体,指导患者食用,每日1~3次。第2级食物,细泥状,将米粥、蔬菜等食物经搅拌机处理制成细泥状食物,每日1~3次食用。第3级食物,液体流质食物,选择食品功能调整剂中增稠剂舒食素S调制为流质食物。指导患者从三级食物开始进食,并形成动态评估机制,每2 d评估1次吞咽功能,调整食物形态,直至患者恢复正常饮食。②分级干预:Ⅰ级患者摄食训练回归普食清单,合理搭配,保证营养均衡,即指导患者正常饮食,同时关注患者日常进食、排泄情况,首次饮食需在护理人员陪护下进行,进食完全正常后,可在家属陪护下进食。其余吞咽功能训练可减少或停止。Ⅱ、Ⅲ级患者:摄食训练搭配不同流质食物,继续进行吞咽功能训练,直至好转至Ⅰ级。Ⅲ、Ⅳ级患者:禁止经口进食,采用鼻饲或静脉输注营养液干预,同时不间断进行以上康复训练(除摄食训练),待患者吞咽功能好转,逐步开始经口进食,锻炼摄食能力。
1.4 观察指标 ①神经功能。干预前后采用美国国立卫生院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评估,量表满分42分,共11个项目,评分越高,表示神经功能越差。②吸入性肺炎发生情况。患者出现呼吸困难、咳痰、咳嗽、发热等症状,X线检查结果显示,两肺出现云絮状、片状阴影,并向外扩散等情况确诊为吸入性肺炎,统计两组发生情况。③吞咽功能。以标准吞咽功能评估量表评分(Standardized Swallowing Assessment,SSA)评估干预前后吞咽障功能碍,量表包括临床部位检查(8~23分)、饮水试验(5~11分)、吞咽时间(5~12分)3项内容,满分46分,评分越高表示吞咽障碍越明显。干预前后采用X线透视吞咽功能检查(Video Fluoroscopic Swallowing Study,VFSS)评估,量表涉及口腔期、咽喉期、误咽程度3个维度,口腔期和咽喉期分为4个等级,分值0~3分,误咽程度分为5个等级,分值0~4分,评分与吞咽功能呈正相关。④表面肌电图(surface electromyography,sEMG)数值。干预前后采用表面肌电分析仪(加拿大Thought Technology公司,Flex Comp)评测患者sEMG最大波幅值、吞咽时程。操作方法:分别将电极放置患者双侧舌骨上、下肌群,指导患者吞咽2 mL温水,记录试验数值,连续试验3次取平均值。⑤生活质量。干预前后采用吞咽生存质量问卷(Swallowing Quality of Life Questionnaire,SWALQOL)进行评估,问卷包括11个维度,公共44个项目,采用0~5分5级评分法,得分以线性原则转换为百分制,即满分为100分,评分越高,表示生活质量越好。⑥满意度。采用纽卡斯护理满意度量表评估,最高分95分,最低分19分,分级依次为:非常满意(95分)、满意(76~94分)、一般(57~75分)、不满意(38~56分)、非常不满意(19~37分),总满意度=(满意与非常满意)例数/总例数×100%。
1.5 统计学分析 采用SPSS 22.0对数据进行分析,计量资料以()表示,t检验,计数资料[n(%)]表示,χ2检验,当总例数<40例或理论频数T≤1,采用Fisher精确检验(Fisher's exact test)检验。P<0.05表示差异有统计学意义。
2 结果
2.1 NIHSS评分 干预后观察组NIHSS评分低于对照组(P<0.05)。见表1。
表1 两组NIHSS评分对比(分,)
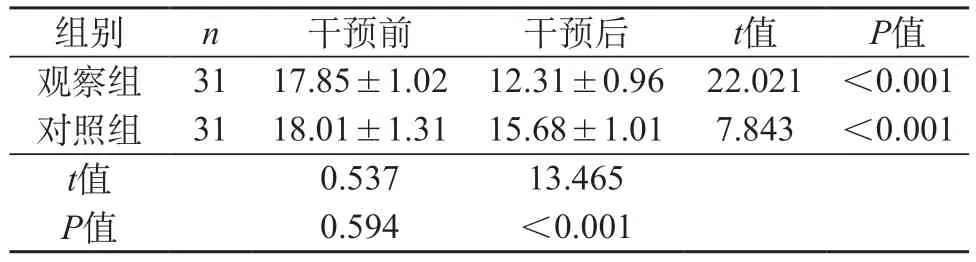
表1 两组NIHSS评分对比(分,)
2.2 吸入性肺炎发生情况 观察组出现2例吸收性肺炎,对照组出现9例,观察组吸入性肺炎发生率6.45%(2/31)低于对照组29.03%(9/31)(χ2=5.415,P=0.020)
2.3 VFSS、SSA评分 干预后观察组VFSS较对照组高,SSA评分较对照组低(P<0.05)。见表2。
表2 两组VFSS、SSA评分对比(分,)
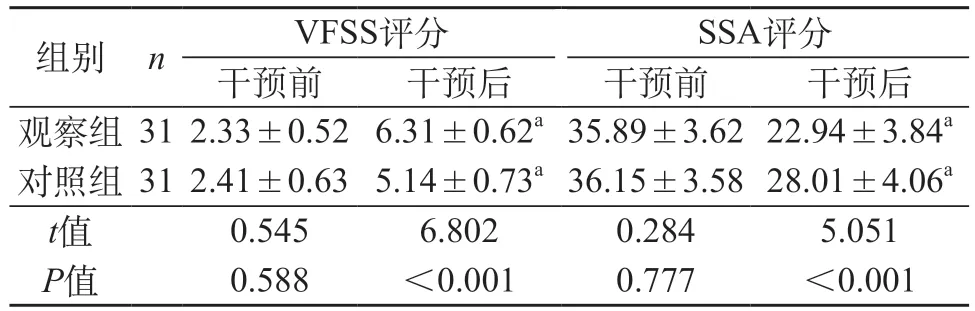
表2 两组VFSS、SSA评分对比(分,)
注:与同组干预前对比,aP<0.05。
2.4 sEMG数值 干预后与对照组相比,观察组sEMG最大波幅值较高,吞咽时程较短(P<0.05)。见表3。
表3 两组sEMG数值对比()
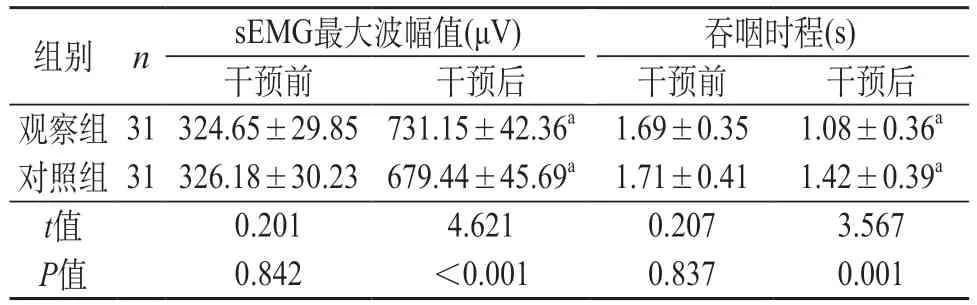
表3 两组sEMG数值对比()
注:与同组干预前对比,aP<0.05。
2.5 SWAL-QOL评分 干预后观察组SWAL-QOL评分高于对照组(P<0.05)。见表4。
表4 两组SWAL-QOL评分对比(分,)
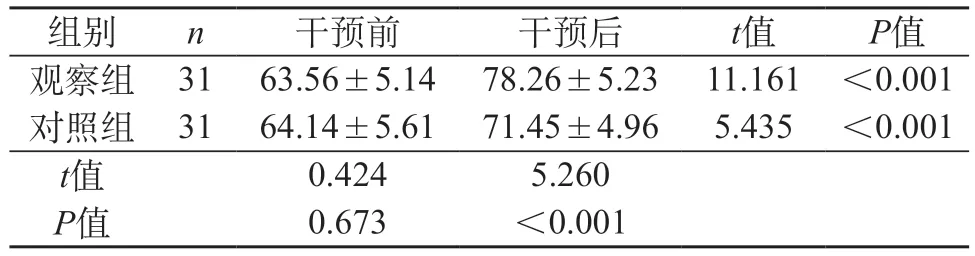
表4 两组SWAL-QOL评分对比(分,)
2.6 护理满意度 观察组护理满意度100%(31/31)高于对照组80.66%(25/31)(P<0.05)。见表5。
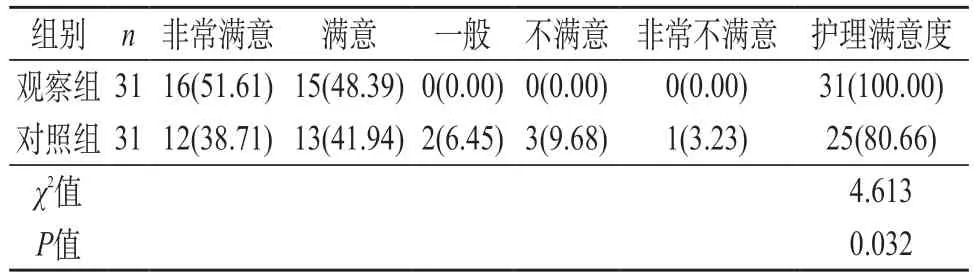
表5 两组护理满意度对比[n(%)]
3 讨 论
脑卒中后吞咽障碍与中枢神经系统障碍有关,可因迷走神经、舌咽神经等真性延髓麻痹或皮质脑干束等假性延髓麻痹引起[4]。临床常给予吞咽功能训练与针灸联合干预,部分患者症状改善有限。
rTMS治疗模式多样,操作灵活,可根据患者病情调整刺激位置、强度、频率、时间,进而确定合理的模式干预,直接作用于患者大脑皮质层,增强大脑皮质兴奋性,还能通过刺激迷走神经根活性,促进食管上段环咽括约肌功能恢复,显著提高吞咽功能[5]。同时配合早期介入式分级吞咽功能训练,可增加吞咽肌群功能,还能反向刺激神经末梢组织兴奋性,促进假性损伤修复,改善吞咽功能。既往研究指出,舌肌、摄食训练可改善患者吞咽功能[6]。本研究同样发现,干预后两组吞咽功能均有好转,而观察组神经功能、吞咽功能改善幅度均大于对照组(P<0.05),说明早期介入式吞咽功能分级康复训练与rTMS联合干预可促进患者神经功能与吞咽功能的改善。多数脑卒中患者在疾病发生后存在缺血半暗带,存留大量尚未坏死的组织细胞,经过及时、规范治疗以迅速恢复脑组织血氧供给,可促进缺血半暗带处细胞功能、机构恢复,实现神经功能逆转,有助于吞咽功能恢复。有研究指出,卒中后3 d内吞咽障碍发生率58.3%,14 d后吞咽障碍概率为8.9%,这与神经功能好转有关,而rTMS干预可进一步促进神经功能恢复,同时有效的吞咽功能康复训练是改善吞咽障碍的重要方式[7]。本研究于患病早期给予分级、多样化康复训练,通过颈椎训练、面部功能训练、刺激疗法、唇部训练、腭咽闭合训练、吞咽训练、阶梯式细化摄食训练等对患者舌肌、咀嚼肌等各肌群进行全面训练,可有效促进吞咽功能好转。
曹猛等[8]研究指出,肌力是患者吞咽障碍的影响因素。sEMG是一种高效、无创的吞咽功能评测方式,通过专业仪器对肌肉活动电信号进行监测,可有效反映患者双侧舌骨肌力水平。研究结果显示,观察组sEMG最大波幅值高于对照组,吞咽时程短于对照组,且吸入性肺炎发生率低于对照组(P<0.05),说明rTMS联合早期介入式吞咽功能分级康复训练可改善患者肌力,降低肺部感染风险。rTMS通过高频刺激调节健侧脑组织突触结构,可加强突触信息传递功能,进而提高健侧神经发挥代偿功能,促进舌骨肌群平衡,与早期介入训练协同增效,促进肌力水平提高。而细化分级、动态评估、不断调整方案进行针对性训练,可最大程度发挥训练优势,循序渐进的改善患者的吞咽功能,尤其对于严重吞咽困难者,肺部感染风险较高,不间断进行全面吞咽功能训练,可保持吞咽相关肌群功能正常,预防功能退化,降低吸入性肺炎发生风险。同时在早期介入式训练中增加冰水擦拭、食醋擦拭可刺激患者味觉恢复,还能通过外力作用刺激口腔腺分泌黏液,保护口腔卫生,进一步降低病菌感染风险。
本研究数据显示,观察组护理满意度、生活质量均高于对照组(P<0.05),提示rTMS与早期介入式吞咽功能分级康复训练联合可促进患者生活质量的改善,提高护理满意度。这与患者吞咽功能恢复、神经功能改善有关,同时早期、分级、细化干预可帮助患者及家属感受到护理人员的专业和责任心,进而增加对医护人员的认可。
综上可知,早期介入式吞咽功能分级康复训练联合rTMS干预可改善患者神经功能,促进吞咽功能好转,从而降低肺部感染风险,改善患者生活质量,提高护理满意度。

