模拟社会生活照护对养老机构老年痴呆患者激越行为的影响
杨娇娇,彭丽丽,王三香,李翊澜,石奥利,田甜,杨金花
(1.湖南中医药大学 护理学院,湖南 长沙 410208;2.长沙阿默认知症照护中心,湖南 长沙 410125)
老年痴呆患者因认知功能下降导致其执行预期行动、表达需求及抑制自己行为的能力受限制而易出现激越行为。 激越行为分为攻击性行为、躯体性非攻击行为、语言性激越行为,如语言或躯体攻击、尖叫、撕咬、乱扔东西等[1]。 大多数老年痴呆患者伴有激越行为,尤其当患者入住养老机构后,陌生的环境极易引起其焦虑与不安情绪,患者更易发生激越行为[2]。 在我国长期照护机构,发生激越行为的老年痴呆患者超过95%[3]。 激越行为不仅加剧患者认知功能损害,降低其生活质量,而且严重增加养老机构护理人员的照护难度,危害其身心健康[4-7]。 痴呆需求代偿行为理论(need-driven dementia compromised behavior, NDB)[8]认为老年痴呆患者的行为症状是其内在需求的外在表达,若需求被满足,“问题”行为则改善。 模拟现实社会生活法,以痴呆需求代偿行为理论为理论依据,以患者的居住环境适应问题、情感需求、自尊和自我价值感的实现需求为导向,协助患者模拟正常成人进行社会生活、生产、娱乐等活动,从而帮助其重新学习和认识周围事物,改善其认知、生活与记忆能力[9]。 本研究将此法应用于养老机构老年痴呆患者的照护,探讨此方法对老年痴呆患者激越行为的干预效果,为控制老年痴呆患者激越行为提供参考。
1 对象
选择2020 年9 月—2021 年7 月入住长沙市某养老机构的42 例老年痴呆患者。纳入标准:(1)符合疾病国际分类第10 版(ICD-10)的诊断标准,诊断为痴呆,包括阿尔茨海默病、血管性痴呆和混合型痴呆患者;(2)简易精神状态量表(Minin Mental State Examination, MMSE),文盲者≤24 分,小学及以上文化程度者≤26 分;(3)激越行为量表(Cohen-Mansfield Agitation Inventory, CMAI) 得分>29 分;(4)年龄≥60 岁;(5)监护人签署知情同意书。 排除标准:(1)有精神分裂症或其他精神疾病的诊断;(2)合并心、肝、肺、肾等重大躯体疾病的急性期或病情不稳定者;(3)无活动能力者。年龄(76.38±8.93)岁;性别:男17 例,女25 例;婚姻状况:已婚21 例,离婚或丧偶21 例;文化程度:小学及以下9 例,初中4 例,高中13 例, 大学及以上16 例; 患病时长:≤1 年10例,1~3 年20 例,>3 年12 例;是否患有其他慢性病:是19 例, 否23 例; 入住时长:≤1 年32 例,1~2 年10 例; 每月亲属探访频率:≤1 次/月23 例,2~3 次/月19 例;MMSE 得分(11.95±4.75)分;痴呆程度:重度痴呆17 例, 中度痴呆21 例, 轻度痴呆4 例;Barthel 指数(69.11±22.37)分;自理能力:重度依赖6例,中度依赖9 例,轻度依赖2 例。
2 干预方法
2.1 成立干预小组 专科医生1 名、护理专业人员4 名(护理学副教授1 名、主管护师1 名、护师2名)、护士2 名、养老护理员5 名、社会工作者2 名、研究生2 名。 (1)专科医生和护理专业人员共同制定干预方案、进行人员培训。 (2)护士负责监测生命体征、用药等护理。 (3)经培训且考核合格后的养老护理员和社会工作者负责模拟社会生活照护具体内容的实施。(4)经统一培训的研究生负责干预前后的数据收集。(5)主管护师负责监督干预方案实施和数据收集过程。
2.2 干预前准备 (1)制定照护方案:收集患者个人资料,包括一般资料、活动能力、智能精神状态、性格特点、兴趣爱好、患病前职业、配合程度等,根据上述资料评估患者个人特点,并制定符合患者现况的模拟社会生活照护方案。 (2)人员培训:对护士、护理员和社会工作者进行统一培训,使其具备指导患者参与干预活动的能力,并掌握干预时的注意事项。 培训后均通过理论与实训考核。(3)基线评估:由经培训的2 名研究生评估患者生活自理能力、痴呆程度、基线水平。
2.3 干预方案
2.3.1 个性化的模拟社会生活照护 方案制定组根据患者不同特点和意愿制定个性化的模拟社会生活照护方案。如:(1)X 奶奶患病前曾任单位领导,平时表现出较强的组织能力和意愿,且其身体较为健康,认知功能损伤程度轻,干预小组便根据X 奶奶的病情和身体状况为其制定适宜的照护方案,即“任命”X 奶奶在集体活动中作为领队, 协助护理员带领其他患者开展活动, 并鼓励其回忆并讲出自己曾经工作中记忆深刻的事等。(2)Y 奶奶对个人财物看得较重,且入住后对养老机构后一直持有怀疑的态度,干预小组便聘请Y 奶奶与工作人员一起上班,承诺为其“发工资”,给她穿工作人员的衣服,带她参加工作人员的晨会,带领她和护理员一起“照护”其他患者,鼓励Y 奶奶与其照护的患者进行交流等。(3)Z 爷爷自尊心强,认为在养老机构是“白住”,觉得有所亏欠,干预小组对Z 爷爷进行观察和身体评估,结合其患病前爱好下厨的特点,请Z 爷爷“担任”厨师一职,协助工作人员择菜、分菜、指导做菜、处理厨房垃圾等,在患者烹饪时引导其回忆和介绍他的烹饪方法,以及最喜欢的食物等。
2.3.2 团体的模拟社会生活照护 (1)日常活动:教患者唱歌、插花、做手工、做保健操等,每日1 次,每次30 min。每次可选择不同活动。(2)引导患者参与简单的蔬菜培育和采摘, 每周2 次, 每次30 min。(3)参与食物制作:做饭前引导患者一起准备食材,具体工作视患者能力而定,主要为择菜、剥蒜等简单且无危险性的工作,每日2 次,每次15 min。
上述工作均在护理员的引导和照顾下进行,以确保患者安全。
2.4 数据收集 由2 名经统一培训的研究生分别测量干预前(T0)、干预2 周末(T1)、干预6 周末(T2)、干预结束后第2 周(T3)患者激越行为和焦虑评分。
2.5 评价指标
2.5.1 激越行为量表 (Cohen-Mansfield Agitation Inventory, CMAI) 由Cohen-Mansfield 等[10]于1989年编制,用于评估痴呆患者的激越行为水平。该量表包括躯体非攻击行为、躯体攻击行为、语言激越行为3个维度,共29 个条目,以出现激越行为的频率由低到高分别为1~7 分,总分为29~203 分,得分越高表示激越行为水平越高。量表Cronbach α 系数为0.882,信效度良好。
2.5.2 焦虑自评量表(Self-rating Anxiety Scale,SAS)该量表用于评估调查对象的焦虑程度,由Zung 等编制,广泛应用于精神科及心理学等研究领域[11]。 量表由20 个条目组成, 采用4 级评分法,<50 分为无焦虑,50~59 分为轻度焦虑,60~69 分为中度焦虑,70 分以上为重度焦虑。总评分越高,代表焦虑程度越严重。该量表Cronbach α 系数为0.905。
2.6 统计学方法 采用SPSS 24.0 进行统计分析。 计量资料用±S 进行描述、 计数资料用频数和构成比(%)进行描述;干预前后4 个时间点资料的比较采用重复测量方差分析。 以P<0.05 为差异有统计学意义。
3 结果
3.1 激越行为量表、焦虑自评量表评分的重复测量方差分析 患者激越行为量表及焦虑自评量表评分均为正态分布,采用重复测量方差分析分解干预措施和干预时长2 个因素对激越行为和焦虑症状的影响,显示2 个因素对激越行为和焦虑症状的交互效应显著(P<0.05)。 见表1。
表1 干预前后激越行为、焦虑评分的重复测量方差分析(n=42,±S,分)

表1 干预前后激越行为、焦虑评分的重复测量方差分析(n=42,±S,分)
测量时间干预前干预第2 周末干预第6 周末干预结束后第2 周F 时间P F 交互P激越行为86.45±8.92 77.52±8.19 67.69±4.21 79.57±5.76 64.726<0.001 38.060<0.001焦虑57.79±4.04 51.40±2.83 45.76±2.45 55.60±2.74 163.843<0.001 39.275<0.001
3.2 激越行为量表、焦虑自评量表评分的简单效应分析 干预第2 周末与干预结束后第2 周时患者激越行为量表评分的差异无统计学意义(P>0.05),其余不同测量时间点的差异均具有统计学意义(P<0.05)。不同测量时间点患者焦虑自评量表评分的差异均具有统计学意义(P<0.05)。见表2。激越行为量表、焦虑自评量表评分各时间点的变化趋势见图1。
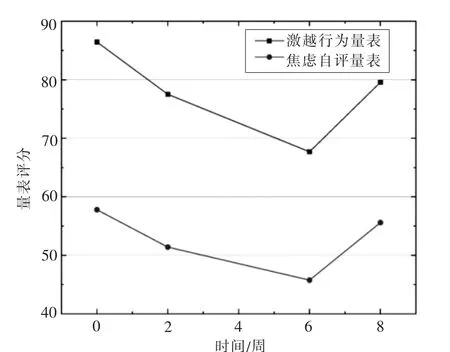
图1 患者激越行为量表、焦虑自评量表评分的各时间点变化趋势
4 讨论
4.1 模拟社会生活照护有利于减少患者激越行为及焦虑 本研究结果显示:在不同干预阶段(干预第2周末、干预第6 周末本组患者激越行为评分及焦虑评分均明显降低(P<0.05),表明模拟社会生活照护能有效降低老年痴呆患者激越行为、 缓解其焦虑症状,这与Kolanowski 等[12]的研究结果一致,本方案产生积极效应的原因是:(1) 老年痴呆患者中枢神经系统具有高度可塑性,一定程度的记忆、运动及学习可促进突触形成,改善其行为、记忆力及思维能力[13],Kolanowski等[12]认为改善患者认知功能和执行力,是减少激越行为的重要原因之一。本研究中护理员引导患者“从事”其熟悉的工作,并在患者工作中帮其对往事进行回忆和重新学习,通过“工作”实践和有规律的躯体活动改善其记忆力、认知和执行功能,进而减少其异常行为。(2)压力阈值模型[14]表明,老年痴呆患者预期行动、表达需求受限等方面经历的压力会导致其产生精神行为症状。而模拟社会生活照护丰富的集体活动和根据患者身体情况及其个体特征“任命”的个性化“工作”能为其提供一个熟悉的环境、满足其情感需求、以及实现其自我价值感和尊重的需求, 从而调节其压力源,有效降低其压力水平,最终减少其激越行为,这也与NDB 理论[8]的观点不谋而合。
4.1.1 模拟社会生活照护为患者提供熟悉的环境Kolanowski[12]提出,为患者选择与其兴趣和能力相匹配的活动,可提高活动的吸引力,增强患者内在参与动机。 本研究在设计干预方案时,首先对患者的生活习惯、个性特征、工作经历和执行能力进行评估,再根据评估结果为其制定个性化的干预方案和多样化的团体活动, 从而提高了患者参与活动的积极性、保证了干预的可行性。 Sung 等表示,重复患者早期的生活和工作可唤起其早期记忆,并促进其情绪和身体的积极反应,加强对患者重要认知领域的刺激,而认知领域的刺激通常可有效减少精神行为症状[12,15]。 本研究以患者早期经历和兴趣为依据制定的模拟现实社会生活照护激发了患者早期积极记忆,为其提供了一个熟悉的环境,并通过引导回忆加强对患者重要认知领域的刺激,减少了其处于养老机构等陌生环境的焦虑症状及激越行为。
4.1.2 模拟社会生活照护满足患者的情感需求Cheung 等研究[16-17]表明,在进行单项的团体干预时,患者的躁动或攻击性等激越行为症状改善不显著,而在多项活动交互的干预中,其激越行为有所改善。Vink 的研究[18]显示,有效的群体接触可以满足患者的情感需求,降低患者的焦虑症状,从而减少其激越行为。 因此本研究综合了唱歌、做手工、参与简单的食物制作等丰富的集体活动, 促使患者进行有效的交流互动,满足了其情感需求,增加其正向的情感体验,减少其孤独感,同时也为患者适应环境创造了良好条件,进而减少其激越行为和焦虑症状。
4.1.3 模拟社会生活照护实现患者自我价值感和尊重的需求 NDB 理论[8]表明老年痴呆患者出现激越行为是其内在需求未被满足,若需求被满足,“问题”行为则改善。由于痴呆患者认知和执行能力下降,照护者往往给予其全面的帮助, 而忽视了患者的自尊和其自我价值感的需要, 从而使患者发生激越行为[19]。因此干预过程中为患者安排其力所能及的“工作”,让患者自主完成某些活动,从而让他们感觉自己仍然有用,以此实现其自我价值和自尊感,从而改善其异常激越行为。
4.2 模拟社会生活照护对患者激越行为和焦虑的积极效应随时间推移而下降 在本组干预前后的比较中,干预第2-第6 周(干预第2 周末~干预第6 周末) 的激越行为和焦虑评分下降程度小于开始干预2 周(干预前~干预第2 周末),提示模拟社会生活照护对老年痴呆患者激越行为的积极效应随着时间的推移而减小,Kim 等[20]认为对于痴呆患者的激越行为,短期干预比长期干预的效果更明显,是因为干预对痴呆患者认知功能和执行能力的改善有限,在达到一定程度后便效果甚微,因此其精神行为症状的改善效果也随之变化。 干预后(干预第2 周末~干预第6 周末)及干预结束后1 周与干预前(干预前)比较,激越行为和焦虑症状显著减少,表明模拟社会生活照护能够有效减少患者激越行为和焦虑症状,并且这种干预效果具有一定的持续效应,这与Martin[21]的研究相似,Martin 认为干预结束后对减少老年痴呆患者的精神行为症状仍有一定的持续效果,是干预改善了患者认知功能和执行能力的延迟效应。 但干预结束后1 周(干预结束后第2 周)评分较干预第6 周时(干预第6 周末)高,这与Pieper[22]等人的研究一致,可能原因是老年痴呆患者的认知功能和执行能力下降呈进行性加重[23],模拟社会功能照护能对患者激越行为和焦虑症状产生积极影响,但并不能阻止其认知功能继续下降,因此,当干预停止后,患者的激越行为和焦虑症状将逐渐增多。
5 结论
综上所述,模拟社会生活照护能有效降低老年痴呆患者激越行为和焦虑症状,但干预效果随着时间的推移而减小;另外,模拟社会生活照护需持续开展方能对患者产生持续性的积极影响。因此需要对养老机构护理人员的学习和技能发展教育展开进一步研究,以提高患者的生活质量,并确保干预的可持续性。

