导管吸栓联合导管接触性溶栓治疗早期下腔静脉滤器相关血栓形成的疗效及安全性
姜广伟,张晓宇,牛 帅,丁殿柱,吕柏楠
河北省人民医院血管外科,河北 石家庄 050051
下腔静脉滤器(inferior vena cava filter,IVCF)植入是预防致命性肺动脉栓塞(pulmonary embolism,PE)的有效手段[1],但随着IVCF植入数量的增多,下腔静脉穿孔、下腔静脉血栓形成、下肢深静脉血栓(deep vein thrombosis,DVT)复发等滤器植入相关并发症逐渐显现并得到重视[2]。早期取出滤器可降低滤器植入相关并发症的发生率,而下腔静脉滤器相关血栓形成(inferior vena cava filter-associated thrombosis,IVCFT)是制约滤器取出的重要原因,其可导致下腔静脉阻塞综合征、PE等严重并发症[3],对患者的预后及生活质量造成严重影响。IVCFT的治疗方式包括抗凝、导管接触性溶栓(catheterdirected thrombolysis,CDT)、机械血栓清除术、球囊扩张及支架植入术等。本研究采用导管吸栓联合CDT治疗早期IVCFT提高了滤器取出率,取得较为满意的疗效,现报道如下。
1 资料与方法
1.1 一般资料
收集2019年1月至2021年9月于河北省人民医院行IVCF取出术过程中发现的早期IVCFT患者的临床资料。纳入标准:(1)超声检查发现下肢DVT并行IVCF植入术;(2)在行IVCF取出术过程中经造影检查发现IVCFT,造影表现为滤器内充盈缺损或滤器下未显影,血栓最大径线大于1 cm;(3)病例资料完整。排除标准:(1)存在抗凝禁忌证;(2)双下肢全肢DVT形成;(3)伴有肾功能不全。根据纳入、排除标准,最终共纳入25例早期IVCFT患者,依据治疗方式的不同将患者分为吸栓组(n=15,在抗凝治疗的基础上应用大腔导管吸栓,若存在血栓残留,则联合给予CDT治疗)和单纯抗凝组(n=10,因存在溶栓禁忌证而仅给予单纯抗凝治疗)。两组患者的性别、年龄、血栓类型、滤器放置时间等临床特征比较,差异均无统计学意义(P>0.05)(表1),具有可比性。

表1 两组患者的临床特征
1.2 治疗方法
1.2.1 下腔静脉造影检查
所有患者取仰卧位,使用1%利多卡因局部浸润麻醉后穿刺非血栓侧股静脉,然后置入6 F血管鞘,通过泥鳅导丝配合猪尾导管行下腔静脉正侧位造影检查,观察滤器相关血栓发生的部位及范围。抗凝组患者于治疗2周后再次行下腔静脉造影检查,根据IVCFT的变化情况决定是否取出滤器。吸栓组根据吸栓及溶栓时限行下腔静脉造影检查。
1.2.2 保护性滤器植入术
若原滤器内血栓蔓延至滤器上方,经右侧颈静脉路径于原滤器近心端释放滤器,再进行导管吸栓及溶栓等治疗。
1.2.3 大腔导管吸栓术
对于发生IVCFT的患者,于非血栓侧股静脉更换10 F血管鞘,通过导丝引导10 F回收导管抽吸IVCF下方或滤器内的血栓,负压回抽,当回血通畅时,减少负压;当回抽出现明显阻力时,增加负压,将导管快速抽出,尽可能减少出血量,将导管内血栓冲出、冲洗导管备用。在抽吸过程中,通过造影观察血栓抽吸效果,因下腔静脉管腔大,在导丝引导下进行不同位置及方向的吸栓,同时注意观察患者有无腹痛、腰痛等表现,避免抽吸下腔静脉管壁。
1.2.4 CDT
若抽吸完毕后仍存在残余血栓,将猪尾导管经健侧股静脉入路置于滤器下方或滤器内,固定导管及血管鞘,给予持续性溶栓治疗。溶栓药物选择尿激酶,每小时2~4万U,以每小时100 U的普通肝素溶液持续泵入血管鞘内。经外周静脉持续静脉泵入普通肝素,起始剂量为每小时1000 U,每4~6小时根据活化部分凝血活酶时间(activated partial thromboplastin time,APTT)及时调整肝素用量,控制APTT为正常参考值的1.5~2.0倍。溶栓治疗的终点:(1)血栓完全溶解或血栓最大径线小于1 cm;(2)连续2次造影检查显示血栓无明显变化;(3)纤维蛋白原水平低于1.0 g/L(纤维蛋白原水平<1.5 g/L时尿激酶减量);(4)溶栓过程中出现重要脏器出血。
1.2.5 IVCF取出术
经导管吸栓及溶栓治疗后滤器内无明显充盈缺损或血栓直径小于1 cm时行IVCF取出术。经健侧股静脉交换引入下腔静脉滤器回收鞘,并将其送至滤器远心端,再送入圈套器套住滤器远心回收钩,固定圈套器,向前推送回收鞘,将滤器收入鞘中,取出体外。通过下腔静脉造影观察下腔静脉通畅情况、下腔静脉有无对比剂外溢等损伤表现,同期行肺动脉造影检查,观察有无PE表现。
1.2.6 抗凝治疗
对所有患者住院期间均给予抗凝治疗,给予低分子肝素100 U·kg,每12 h给药1次。出院后,口服利伐沙班每次15 mg,每日2次;治疗3周后改为每次20 mg,每日1次抗凝治疗,共治疗6~12个月。
1.3 观察指标及随访
记录两组患者的滤器取出情况、吸栓前后血红蛋白水平的变化、尿激酶用量、溶栓时间、相关并发症(血管鞘周围渗血、PE、大出血、重要脏器出血、下腔静脉损伤)发生情况。记录并观察吸栓组患者的吸栓出血量。于出院后不同时间(出院后1、3、6、12个月)对两组患者进行门诊随访,并进行下腔静脉超声检查。根据Villalta评分标准评估并比较两组患者随访过程中深静脉血栓后综合征(post-thrombotic syndrome,PTS)的发生情况,0~4分提示无PTS,≥5分提示存在PTS,其中,5~9分为轻度PTS,10~14分为中度PTS,≥15分或溃疡为重度。
1.4 统计学方法
应用SPSS 25.0软件对数据进行统计分析,计数资料以n(%)表示,组间比较采用χ2检验。符合正态分布的计量资料以()表示,组内比较采用配对t检验,组间比较采用两独立样本t检验。不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用秩和检验。P<0.05为差异有统计学意义。
2 结果
2.1 滤器取出情况
吸栓组患者均成功取出IVCF及保护性滤器,滤器取出成功率为100%。其中,2例患者因血栓蔓延至滤器上方而行保护性滤器植入术;2例患者经导管吸栓后效果较好,一期取出滤器;13例患者经导管吸栓后残余血栓,联合CDT治疗后血栓完全溶解或缩小,成功取出IVCF。单纯抗凝组中,2例患者经抗凝治疗后血栓缩小,最大径线<1 cm,滤器取出成功率为20%;其余8例患者因抗凝治疗后血栓无变化而放弃取出滤器。
2.2 吸栓组患者的溶栓时间、尿激酶用量
吸栓组患者的溶栓时间为0~168 h,中位溶栓时间为30(25,50)h;尿激酶用量为0~504万U,中位尿激酶用量为78(71,150)万U。
2.3 安全性指标的比较
吸栓组患者的吸栓出血量为(49.87±14.50)ml。吸栓前,吸栓组患者的血红蛋白水平为(120.60±17.17)g/L;吸栓后,吸栓组患者的血红蛋白水平为(119.47±16.71)g/L。吸栓组患者吸栓前后的血红蛋白水平比较,差异无统计学意义(P>0.05)。吸栓组中,5例患者在溶栓过程中血管鞘周围出现渗血,采用弹力绷带对穿刺点给予适当加压包扎后症状消失。两组患者均未发生PE、大出血、重要脏器出血、下腔静脉损伤等并发症。
2.4 随访结果
随访期间,所有患者下腔静脉通畅,无下腔静脉血栓、出血、PE等并发症发生。所有患者均完成6个月随访,出院后1、3、6个月,两组患者的Villalta评分比较,差异均无统计学意义(P>0.05)(表2)。吸栓组和单纯抗凝组各有1例患者未完成12个月随访,出院后12个月,吸栓组患者轻度下肢深静脉PTS发生率为13.3%(2/15);单纯抗凝组有6例患者发生下肢深静脉PTS,其中1例患者的IVCFT进展为重度PTS,其余5例患者均为轻度PTS,下肢深静脉PTS的发生率为60.0%(6/10)。单纯抗凝组患者的PTS发生率高于吸栓组患者,差异有统计学意义(χ2=0.280,P<0.05)。
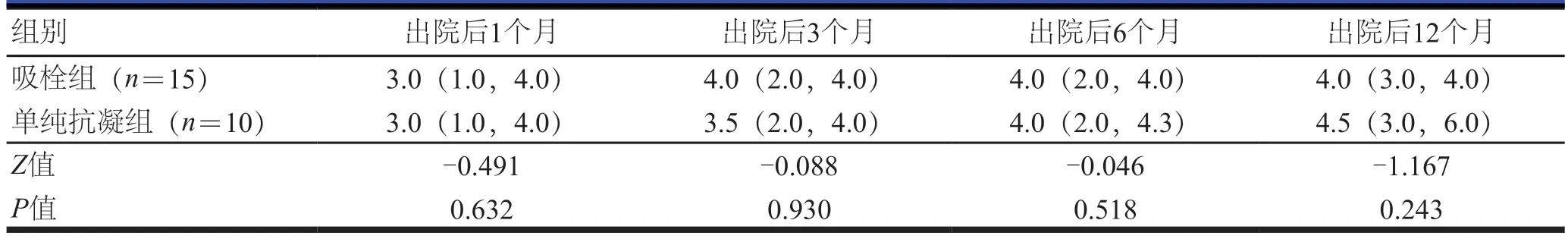
表2 出院后不同时间两组患者Villalta评分的比较[M(P25,P75)]
2.5 典型病例
患者女性,50岁,因下肢DVT而行滤器植入术,在行滤器取出术过程中发现IVCFT,应用大腔导管进行抽吸治疗后血栓基本清除,成功回收IVCF。取出的血栓大部分为机化的陈旧性血栓(图1)。

图1 接受导管吸栓治疗患者IVCFT术中影像图
3 讨论
DVT和PE统称为静脉血栓栓塞症(venous thromboembolism,VTE),是同一种疾病在不同部位、不同阶段的表现形式。PE是DVT的严重合并症,是导致患者发生急性猝死的重要原因之一,约占院内死亡的10%[4]。临床中,合理应用IVCF能够有效预防DVT脱落所致的致命性PE的发生。近年来,随着IVCF的逐渐应用,其长期留置体内而导致的相关并发症,如下腔静脉血栓阻塞、穿孔、滤器移位、断裂、倾斜等,逐渐得到重视[2]。研究发现,滤器留置体内超过30天,血栓并发症发生风险增加[5]。IVCFT是滤器植入最常见的并发症[6]。有研究报道,IVCFT的发生率约为28%,其中,10%的IVCFT患者可能无任何症状,其他患者的症状因阻塞程度、侧支代偿情况的不同而存在差异,严重者可能出现双侧股青肿的症状,危及患肢[7-8]。IVCFT是影响滤器是否能够成功回收的重要因素之一,安全、有效的治疗可以提高滤器的回收率,继而减少因长期留置滤器而出现的相关并发症[9]。未来可降解滤器的应用能够完成传统滤器的使命,又能被降解,避免滤器长时间留置体内的相关并发症,在临床应用有较大的潜力[10]。
IVCFT的发生原因为滤器拦截了下肢静脉脱落的血栓或滤器本身形成的血栓,或二者皆有[11]。张富钊等[12]的研究发现术后下肢制动、术后未规律进行抗凝治疗及下腔静脉直径偏小是滤器置入术后发生急性IVCFT发生的独立危险因素。本研究中,5例行骨折手术的患者术前合并周围型DVT,在术后常规取出滤器的过程中发现IVCFT,且滤器内血栓最大径线>1 cm。这可能与围手术期抗凝药物的停用、血液高凝状态、术中对肢体静脉的创伤与挤压以及术后制动等因素导致血栓进展及脱落相关。任何导致下腔静脉血流缓慢、内膜损伤、血液高凝状态的因素均可导致下腔静脉血栓形成。IVCF的植入不可避免地会导致下腔静脉内膜受到损伤,加上抗凝治疗剂量不足、肿瘤及手术等高危因素,继而可能出现IVCFT。因此,围手术期应该视患者的具体病情尽早启动抗凝治疗,降低VTE相关并发症的发生率。针对DVT,是否行机械血栓清除术治疗时需要植入滤器仍存在争议,《AngioJet机械血栓清除术治疗急性下肢深静脉血栓形成的专家共识(2016版)》[13]提出不推荐常规放置滤器,但本研究有3例急性下肢DVT患者行血栓清除等介入治疗后发现滤器拦截血栓,证明DVT行介入治疗存在血栓脱落的风险,这可能与术中导丝与导管触动血栓、机械血栓抽吸导管对血栓进行高压喷射溶栓药物等因素有关,这在一定程度上破坏了血栓的稳定性,导致了血栓脱落的可能。在滤器的保护下实施对急性DVT的介入治疗可能是更加安全的选择。
IVCFT的治疗目的包括减轻症状、恢复下腔静脉血流通畅、减少下腔静脉综合征的发生、尽可能取出滤器以减少其长期留置导致的远期并发症,但目前缺乏针对IVCFT的治疗指南及规范,而关于IVCFT的研究大部分属于单中心研究,且病例数量有限。针对IVCFT的治疗方法包括抗凝治疗、血栓清除术、球囊扩张术、支架植入术等。抗凝治疗是血栓栓塞疾病的基础治疗方法,能够有效阻止血栓的进展。然而,单纯的抗凝治疗对血栓无直接溶解作用,Yan等[8]的研究发现,单纯抗凝治疗IVCFT,仅低于5%的患者血栓完全溶解,随访5年后发现,全部患者均存在静脉瓣膜功能不全,16%~82%的患者发生下肢深静脉PTS。本研究通过随访发现,虽然出院后12个月,两组患者的Villalta评分比较,差异无统计学意义,但单纯抗凝组患者的PTS发生率达60%,其中1例患者继发下腔静脉综合征、双下肢水肿、疼痛等严重症状。本研究中,单纯抗凝组有2例患者经有效抗凝治疗后血栓减少或消失,成功取出滤器,血栓溶解可能与自身纤溶系统作用于血栓有关,而且部分贴附于下腔静脉管壁的血栓经抗凝治疗后缩小,血栓陈旧机化而与血管壁粘连,再次取出滤器时血栓脱落的风险降低,但上述因素均需延长滤器在体内的放置时间,滤器锚定结构被血管内膜包埋固定的概率升高,一定程度上增加了滤器取出的困难。因此,针对早期IVCFT进行血栓减容能够为后续滤器的取出奠定良好的基础。CDT和机械血栓清除术是目前常用的治疗手段。CDT能够提高局部药物浓度和溶栓效率,对于新发血栓的效果较好,临床应用广泛。肖亮等[14]对4例置入滤器后发生症状性下肢DVT的患者进行CDT治疗,证实了CDT的安全性和有效性。但是,有研究发现,经CDT治疗IVCFT后,大出血发生率为11%[15]。夏永辉等[16]的研究认为IVCFT的时间更长,更不易被溶栓药物溶解。赵国峰等[3]的研究在滤器的保护下应用导管抽吸治疗IVCFT,抽吸出大量陈旧性血栓,认为IVCFT患者的血栓以陈旧性为主,附有少量新鲜血栓。IVCTF应根据血栓闭塞、新鲜程度选择CDT、导管吸栓或球囊扩张支架植入成形等腔内治疗,疗效较好、安全性高,可提高滤器回收率[17-18]。本研究应用大腔导管对IVCFT患者进行抽吸治疗,发现大部分血栓为机化的陈旧性血栓,单纯CDT治疗可能对这些血栓的治疗效果不佳,而通过导管吸栓能够吸出大部分血栓,必要时辅助进行CDT治疗,效果较好。
血栓清除装置包括大腔导管和机械吸栓导管,近年来,AngioJet机械性清除装置等逐渐开始应用于IVCFT的治疗,并取得了较好的疗效[8],但其也存在费用高、吸栓范围不够、存在肾功能损害、溶血、血红蛋白尿、血管迷走反射、心律失常等风险[19]。当IVCFT的血栓负荷较大、范围较广时,AngioJet机械性清除装置可能较单纯导管吸栓的吸栓效率更高。AngioJet血栓清除系统在经济条件受限及县级医院中的应用受到一定的限制,而大腔导管吸栓术简单易行,费用较低。理论上,随着吸栓导管内径的增大,吸栓效果更佳,但不可避免的是其会导致出血量的增多,《下肢深静脉血栓形成介入治疗规范的专家共识(第2版)》[20]建议采用8~10 F的弯头导管,从而更好地调整方向,将其置于血栓附近可更有效地抽吸血栓,共识同时指出吸栓过程中的失血量不应超过200 ml。本研究应用10 F回收导管进行取栓,平均出血量为(49.87±14.50)ml,吸栓组患者吸栓前后的血红蛋白水平无统计学差异,且无PE、大出血、重要脏器出血、下腔静脉损伤等并发症发生,证实了导管吸栓的安全性。针对部分存在溶栓禁忌的患者,导管吸栓可将血栓最小化,从而取出滤器。进行导管吸栓的同时裂解血栓,继而为后续CDT治疗增加溶栓接触面积,有利于血栓的溶解。导管吸栓存在因血栓脱落而致PE发生的可能,故针对血栓蔓延至滤器顶端的患者,需在该枚滤器上方再次放置1枚保护性滤器,降低PE的发生风险。迟源等[9]的研究对14例行机械性血栓清除术的IVCFT患者均在原滤器上方植入新的滤器,疗效满意。赵国峰等[3]的研究对12例IVCFT患者均成功置入保护性IVCF,成功完成导管抽吸,清除较多的陈旧性血栓,原滤器及保护滤器的取出成功率为100%,无PE发生,效果满意。本研究未全部放置保护性滤器,考虑梭形滤器上方网篮为拦截血栓的有效部位,血栓若未蔓延至滤器上方网篮,仍存在拦截血栓的作用,2例患者因血栓超出滤器顶端而放置保护性滤器,研究中无PE病例。夏永辉等[16]的研究认为IVCFT未超过滤器顶端的患者无需置入其他滤器,减少了治疗费用。本研究认为IVCFT腔内治疗是否植入保护性滤器需综合考虑血栓范围、血栓大小、血栓陈旧程度、滤器种类等。导管抽吸需注意以下5个方面:(1)避免抽吸到下腔静脉管壁,导致下腔静脉损伤;(2)抽吸时需注意导管的方向、位置,间断行正侧位造影检查,观察血栓的范围及变化,避免抽吸次数过多而增加出血量;(3)勿将血栓向上推动,超出滤器保护的范围,增加PE的发生风险;(4)术中及术后均需密切监测患者心率、血压,复查血红蛋白;(5)术中及术后标准的抗凝治疗是避免血栓复发的关键。
本研究属于回顾性研究,存在纳入病例数量少、所有滤器均为梭形滤器、均无下腔静脉梗阻症状、随访时间短等不足,有待大样本的随机对照研究对本研究结果进行进一步的验证。
综上所述,导管吸栓联合CDT治疗早期IVCFT的效果较好,通过导管吸栓能够尽可能地减少血栓负荷,并将血栓松散化,有利于为后续CDT治疗增加药物的接触面积,提高溶栓效率。导管吸栓是临床治疗早期IVCFT的有效手段,不仅安全性高,还能够降低PTS的发生率。

