11岁女孩反复全身散在皮疹10年
李珂瑶 汤建萍 树叶 岳淑珍 王妤娓 文容 周斌
(湖南省儿童医院皮肤科,湖南长沙 410007)
1 病例介绍
患儿,女,11岁,因发现四肢及腔口(口周、眼周、肛周等皮肤与黏膜交界的部位)部位皮疹10年余就诊。患儿自3月龄开始出现手足关节、外阴、肛周处红斑,红斑上可见水疱、溃疡,就诊当地医院,考虑“尿布皮炎”,予鞣酸软膏及激素类乳膏(具体不详)外用,好转不明显。而后皮疹加重,并逐渐累及口周、四肢。曾多次前往广州某医院就诊,诊断考虑“肛周皮炎、湿疹”,查微量元素未见异常,但考虑患儿脱屑明显,予口服补锌及外用药物(具体不详)治疗,病情好转,但停药后复发,皮疹反复出现。患儿大小便正常,无腹泻。
个人史、既往史及家族史:患儿系第1 胎第1产,32 周剖宫产(早产原因不详)出生,出生体重1.6 kg,生后母乳喂养至3 月龄后改人工喂养。患儿父母身体健康,非近亲结婚。患儿9岁的弟弟有类似病史和皮疹,其余亲属无类似情况。
入院后体格检查:发育正常,营养欠佳,神志清楚,精神反应好;口唇无发绀,咽部无充血,扁桃体无肿大,全身浅表淋巴结未扪及肿大,心肺腹检查未见异常,头发稀少,口周、颈背部、臀部、会阴部、双手背、双足背均可见片状红斑,可见大片糜烂面,部分红斑上可见干燥性鳞屑,双手指甲、双足趾甲凹凸不平,无光泽,全身可见散在分布的炎症后色素减退斑(图1)。
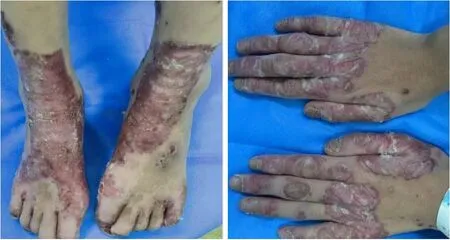
图1 患儿入院时皮疹情况
实验室检查:血常规、尿常规、大便常规、血生化、水溶性维生素、脂溶性维生素、输血前检查、遗传代谢病氨基酸和酰基肉碱谱分析、尿液有机酸分析正常。过敏原食物组8项、吸入组10项,以及皮肤鳞屑真菌镜检、真菌培养阴性。微量元素检测示锌4.82 μg/mL(参考值4.8~9.3 μg/mL),余均在正常范围内;皮疹分泌物培养:同时培养出路邓葡萄球菌、鲍曼不动杆菌、沃氏葡萄球菌。
2 诊断思维
11岁姐姐和9岁弟弟均在婴儿期发病,发病年龄相同,反复全身出现类似皮疹,以四肢远端及口周、肛周、臀部等腔口部位更为明显,经补锌、止痒、外用药物等对症治疗后皮疹好转。总结皮疹特点为:(1)肥厚的鳞屑性斑块,边界清楚,皮肤干燥;(2)以腔口部位及四肢末端皮疹为主,对称分布;(3)伴有瘙痒。根据患儿姐弟的病史及皮疹特点,应考虑遗传代谢性皮肤病及炎症性皮肤病。
首先应考虑遗传代谢性疾病,如肠病性肢端皮炎(acrodermatitis enteropathica,AE)、生物素缺乏症、Netherton 综合征、遗传性大疱表皮松解症,以及罕见的甲基丙二酸血症、枫糖浆尿病、苯丙酮尿症、高胱氨酸尿症等。(1)AE 常发生于患儿断奶后1~2 周或人工喂养的4~10 周,典型表现为皮炎、腹泻、脱发,典型皮疹好发于腔口部位及四肢末端,可有红斑、鳞屑、结痂、糜烂,也可见大疱、水疱,部分患儿可呈烫伤样表现[1],此患儿于断母乳后起病,皮疹的形态及部位符合该病,同时头发稀少。虽然患儿无腹泻,血清锌水平正常,但既往多次予以补锌等治疗后,皮疹好转,停药后反复,需考虑诊断,复查微量元素,完善基因检测。(2)生物素缺乏症系常染色体隐性遗传病,临床表现为毛发稀少、睑缘炎、结膜炎、湿疹样皮炎、呕吐、代谢性酸中毒等[2],虽然部分患者与本例患儿皮疹类似,但本例患儿遗传代谢病氨基酸和酰基肉碱谱分析、尿液有机酸分析、脂溶性维生素、水溶性维生素均正常,予以排除诊断。(3)Netherton 综合征:系少见的常染色体隐性遗传病,临床表现为特应性体质,可伴随多种过敏性疾病,典型皮疹为先天性鱼鳞病样红皮病或回旋形线状鱼鳞病样改变,皮肤镜下可见竹节样发,系SPINK5基因突变所致[3],本例患儿无特应性体质,无过敏性疾病病史,皮疹未见鱼鳞病样改变,头发稀少,竹节样发不典型,完善基因检测以协助诊断。(4)遗传性大疱表皮松解症:本病属于常染色体遗传,分型不同,遗传方式也不相同,临床表现为皮肤和黏膜在受到轻微外伤或摩擦后出现局部的水疱、血疱,好发于四肢末端、关节等摩擦部位,可形成瘢痕,补锌治疗无效,但本例患儿的皮疹部位主要位于腔口部位及四肢末端,无摩擦后加重的情况,予以补锌治疗后,皮疹好转,不符合本病诊断。(5)罕见的枫糖浆尿病、苯丙酮尿症、高胱氨酸尿症,皮疹的临床表现并无特异性,尿液有特异性气味,本例患儿尿常规正常,无特异性气味,同时尿液有机酸分析正常,可排除该类疾病。
其次需要考虑炎症性皮肤病,如脂溢性皮炎、银屑病、慢性皮肤黏膜念珠菌病等。(1)脂溢性皮炎:好发于新生儿及青少年,皮疹常发生于皮脂溢出的部位,如头面部、腋窝、腹股沟等,不同部位皮疹形态有所不同,如在面部可见红斑、油腻性黄痂等,也可见红斑上附着有糠状鳞屑,皱褶处可伴有糜烂,本例患儿颜面部皮疹类似脂溢性皮炎,可见油腻性结痂,也可见鳞屑,但患儿头发稀少,四肢及腔口部位反复水疱、溃疡,与脂溢性皮炎不符。(2)斑块型银屑病:典型皮损为红色斑块或丘疹,其上覆盖有银白色的鳞屑,边界清楚,伴有瘙痒,严重时可累及全身,病程迁延时,可累及指(趾)甲,形成银屑病甲,组织病理检查可见表皮角化不全同时合并角化过度,颗粒层明显变薄或消失,棘层肥厚,角质层可见Murno 微脓肿等特征性变化[4]。本例患儿病程迁延,临床表现类似,需刮除表面鳞屑,查看患儿是否存在薄膜现象及点状出血现象,同时行组织病理学检查,以明确诊断。(3)慢性皮肤黏膜念珠菌病:系儿童罕见的免疫缺陷病,常常在婴儿期发病,病情逐渐加重,好发于腔口部位,如口腔、外阴、腹股沟等,皮损表现为边界清楚的红斑,可见角质增厚伴有鳞屑,也可形成慢性肉芽肿样改变,皮肤真菌镜检及培养均阳性[5]。本例患儿于婴儿期发病,病程反复并逐渐加重,与之符合,皮损部位多位于腔口部位,皮损形态也类似,但皮肤鳞屑真菌镜检及培养均阴性,可行组织病理学检查以协助诊断。
3 进一步检查
征得家长同意后,予行组织病理学检查,同时复查微量元素、皮肤鳞屑真菌镜检、皮肤鳞屑真菌培养,抽取患儿、患儿弟弟及其父母外周静脉血全外显子组测序(北京智因东方转化医学研究中心)。皮肤鳞屑真菌镜检未检出孢子、菌丝,真菌培养未见真菌生长;复查微量元素示锌4.95 μg/mL;组织病理学检查示镜下可见表皮角化不全伴轻度角化过度,角质层重度海绵状水肿,棘细胞明显增生致上皮脚不规则下延,部分增宽融合,上层部分棘细胞轻度海绵状水肿,角质形成细胞空泡化;真皮浅层少量毛细血管扩张,伴有散在淋巴细胞浸润(图2)。
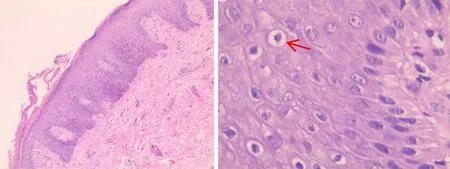
图2 患儿皮损病理切片结果
基因检测结果可见患儿及患儿弟弟SLC39A4基因均存在c.1456(exon9)delG纯合突变,根据《遗传变异分类标准与指南》[6],判定为致病性变异(PVS1+PM2+PM3-Supporting+PP1)。依据如下:(1)功能缺失(loss of function)变异导致基因功能可能丧失,该突变导致氨基酸的移码突变,符合超强致病证据PVS1;(2)所有正常人群数据库频率小于0.0005,本例患儿的变异在人类基因突变数据 库(HGMD, http://www. hgmd. cf. ac. uk) 及gnomAD 数据库(http://gnomad-sg.org)均未收录,符合中等致病证据PM2;(3)该变异为纯合变异,符合PM3-Supporting;(4)家系中共2 名患者与疾病共分离,符合PP1。患儿父母均为杂合突变(图3)。进一步调查患儿家系,绘制成图(图4)。
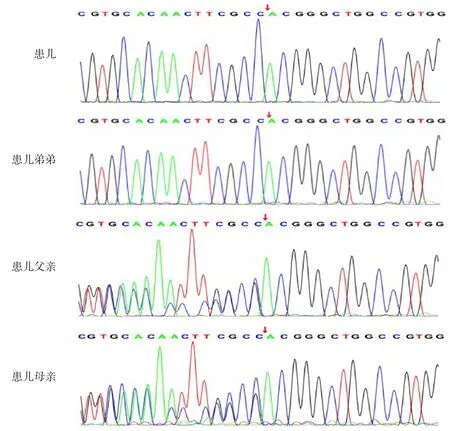
图3 患儿及其家庭成员SLC39A4基因Sanger测序图

图4 患儿家系图
4 诊断及诊断依据
诊断:AE。诊断依据:(1)在婴儿期断母乳后起病;(2)皮疹分布于腔口周围及肢端,可见糜烂、结痂、水疱,部分可见鳞屑样斑块;(3) 头发细而稀疏;(4) 补锌治疗后好转;(5)SLC39A4基因存在致病性纯合突变。
5 临床经过
住院10 d 后患儿皮疹好转出院,此时基因结果未出,予以诊断性治疗,口服硫酸锌糖浆(20 mg/10 mL)1 支/次,每日3 次;同时予以臭氧水疗,重组人表皮生长因子等促进伤口愈合;营养支持等治疗,患儿病情好转出院。出院2周后复诊时皮疹较前明显好转(图5),此时复查微量元素示锌5.58 μg/mL。根据基因结果告知家长患儿及其弟弟均需要终身补锌治疗,并定期监测血清锌水平,根据体重对口服剂量进行调整,加强皮肤局部护理,避免继发感染。患儿及其弟弟目前仍在规律随访中。
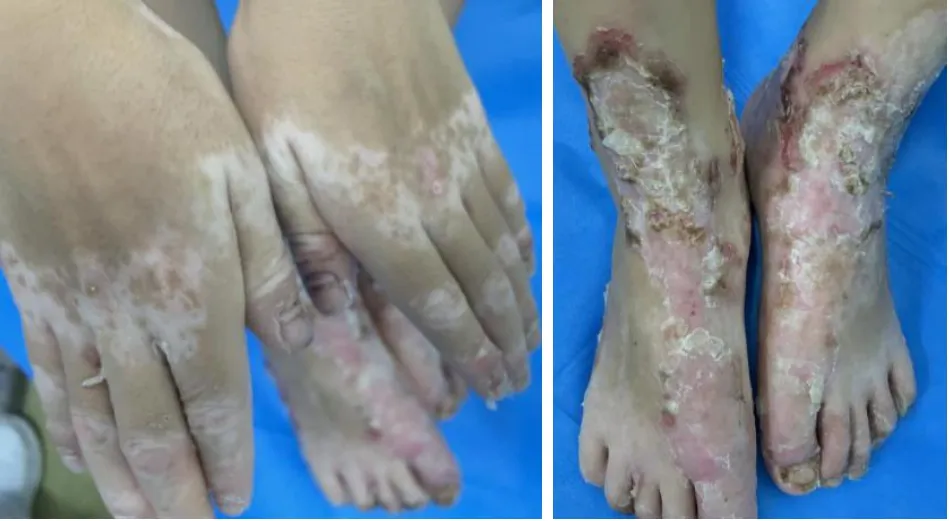
图5 出院2周后复诊图片
6 讨论
锌作为人体所必需的微量元素在所有组织的生长和发育过程中起着关键作用,特别是皮肤[1],同时维持体内锌的稳态,还会影响伤口愈合、组织修复及免疫功能等[7-8],需2 个锌转运体家族,分别是溶质连接载体家族的调控:锌转运体(zinc transporter,ZnT),编码基因SLC30A1~SLC30A10,以及锌铁调控蛋白(Zrt-,Irt-like protein,ZIP)[7],编码基因SLC39A1~SLC39A14[9-10]。ZnT 和ZIP 均能与重金属锌结合,共同参与锌的转运。ZnT负责将锌从细胞质运输到细胞外或其他细胞内。而ZIP能将锌转运至细胞内,增加细胞质中的锌水平。除ZnT和ZIP外,小的胞质蛋白也被称为金属硫蛋白,在锌的稳态调节中也起着不可或缺的作用。ZnT、ZIP 和金属硫蛋白均能根据机体需要,结合和释放锌,积极参与调节锌的水平,在机体锌稳态中发挥着重要的作用[11]。
目前有学者将锌缺乏的原因根据病因分为4种[12]。婴幼儿的锌缺乏(Ⅰ型)常常因摄入不足所致,常见的原因有长期肠外营养、营养不良,以及母乳中锌水平低所致[13],新生儿暂时性锌缺乏症是新生儿期缺锌的主要原因,是由于母亲的SLC30A2基因突变所致[14]。此外,神经性厌食症、暴食症和素食主义等饮食失调或锌摄入不足导致锌缺乏[15-16]。复发性腹泻、肠瘘、肝硬化、糖尿病等内科疾病引起锌过度丢失导致锌缺乏(Ⅱ型);慢性炎症性肠病、乳糜泻、AE、短肠综合征等锌吸收障碍导致锌缺乏(Ⅲ型)[17];怀孕和母乳喂养期间等因锌需求增加导致锌缺乏(Ⅳ型)。现将锌缺乏的病因[12,18]总结至表1。
AE 系罕见的常染色体隐性遗传病,发病率为1/500 000[19],是由于ZIP 中间的SLC39A4基因功能缺失引起,从而限制了小肠中ZIP4 转运体的锌吸收,导致十二指肠和空肠中的锌吸收不足[7,19]。AE 典型临床表现为腔口部位及肢端皮炎、脱发和腹泻,但仅有20%的患者同时出现这3种症状[10],常常在婴儿断奶后不久发病,随着年龄的增长,临床症状也有相应的变化,晚期AE症状可能包括神经精神障碍、性腺功能减退、生长发育迟缓和免疫系统功能障碍[11]。未经过治疗的AE患者最终可能导致多器官功能衰竭而死亡,目前缺锌症占全球6个月至5岁儿童死亡率的0.4%[11],可通过检测血清、尿液或头发中的锌,但结果往往无特异性,同时因其敏感性不高,因此部分患者检测结果中锌水平正常[20]。结合本例患儿来看,患儿皮疹部位主要位于腔口周围及四肢末端,头发稀少,但无腹泻,伴有生长发育迟缓,但未见典型的晚期AE症状,补锌治疗后皮疹能好转,但既往多次外院就诊时,医生考虑为继发性锌缺乏,予以补锌治疗,皮疹好转后,因警惕锌过量所带来的不良反应,予以停用而后皮疹复发。入院后2次行血清锌检测,结果均在正常范围内,易误诊,需完善基因检测明确诊断及判断后续治疗疗程。

分型常见病因Ⅰ型(摄入不足型)Ⅱ型(过度丢失型)Ⅲ型(吸收障碍型)Ⅳ型(需求增加型)长期肠外营养、营养不良、母乳中锌含量低、新生儿暂时性锌缺乏症、厌食症、暴食症、素食主义等胃肠道疾病(复发性腹泻、肠瘘)、感染、肝硬化、糖尿病、肾脏疾病、大面积烧/烫伤、尿崩症等遗传性疾病(肠病性肢端皮炎、囊性纤维化)、胃肠道疾病(克罗恩病、溃疡性结肠炎、乳糜泻)、肝脏及胰腺疾病等怀孕、早产儿等
AE的病理在早期可见角化不全、颗粒层减少、棘层增生,真皮毛细血管扩张,并可见明显的角质形成细胞空泡化,后期的可见角质形成细胞的球囊变性,细胞质苍白(坏死裂解),部分可见银屑病样增生模式[21]。结合本例患儿的病理结果,镜下可见表皮角化不全伴轻度角化过度,角质层重度海绵状水肿,棘细胞明显增生致上皮脚不规则下延,部分增宽融合,上层部分棘细胞轻度海绵状水肿,同时可见明显的角质形成细胞空泡化,符合诊断。
治疗上AE患者需要终身补锌治疗,目前推荐口服硫酸锌糖浆或葡萄糖酸锌,且以硫酸锌的吸收性和耐受性更好,目前推荐的锌元素起始剂量为5~10 mg/(kg·d),2~4 周控制临床症状后调整为维持剂量,维持期的剂量为1~2 mg/(kg·d)[22-23],对于生长发育期的儿童来说,对锌的需求更大,专家建议每3~6 个月监测血清锌水平[18,24],及时调整锌的剂量,考虑到体内相互作用,体内血清铜、血清铁的水平也应该同时监测,避免缺锌的同时也避免产生锌过量的不良反应,如腹泻、恶心、呕吐、轻度头痛和疲劳等[13]。
7 结语
AE 系由SLC39A4基因突变所致的常染色体隐性遗传病,临床罕见,基因检测是唯一确诊的手段,确诊后因尽早予以足剂量的补锌治疗,并定期检测血清锌水平。

