CT增强扫描与MRI对直肠癌术前分期的诊断价值
李灿林,游兴攀(通信作者)
(1重庆合川宏仁医院放射科 重庆 401121)
(2重庆合川区人民医院放射科 重庆 401121)
一般来说,直肠癌患者的病情分期包括四个周期,分别为:T1、T2、T3、T4,每个分期的病理变化也是各不相同的,临床症状也随之改变[1],所以,直肠癌患者通过手术治疗之前,确认其病理分析,对于后期治疗效果的保障十分重要[2]。临床中,一般会通过磁共振成像技术和增强CT技术进行诊断,其诊断价值、诊断效果不一[3]。本次研究选择重庆合川宏仁医院在2018年1月—2020年1月期间收治的60例直肠癌患者作为本次研究的对象,然后按照随机数字表法对所选对象进行分组,通过对照研究,分析增强CT和磁共振成像技术的诊断价值,现将具体内容报道如下。
1 资料与方法
1.1 一般资料
选择重庆合川宏仁医院在2018年1月—2020年1月期间收治的60例直肠癌患者作为本次研究的对象,然后按照随机数字表法对所选对象进行分组,分成对照组(n=30)和观察组(n=30),进行增强CT诊断的患者为对照组,进行磁共振成像诊断的患者为观察组,患者以及患者家属知情并签署知情同意书,两组患者的一般资料见表1。
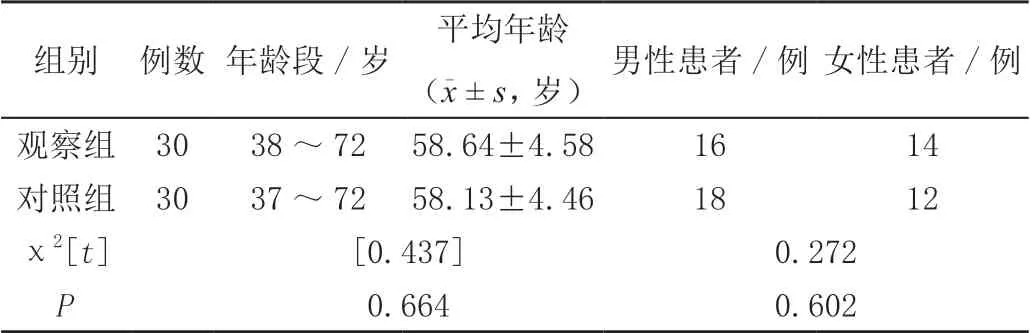
表1 两组患者的一般资料比较
纳入标准[4]:①入院时,患者的排便次数明显增加,同时发生血便、腹部包块等临床表现;②通过纤维镜、病理检查确诊为直肠癌;③符合手术适应证;④无MRI、CT的检查禁忌证;⑤生存时间至少有6个月;⑤图像质量优质,不会对医师的诊断造成影响。排除标准:①合并心肝等重要脏器功能异常患者;②临床资料缺失患者;③合并恶性肿瘤患者;④身体状态差,无法耐受手术或者检查的患者;⑤合并精神疾病患者;⑥合并遗传疾病患者;⑦检查前通过有效治疗的患者。
1.2 方法
进行增强CT诊断的患者为对照组,进行磁共振成像诊断的患者为观察组。
两组患者诊断之前,需要做肠道准备工作,所有患者在检查之前,需要清理肠道,检查前三天,以流质食物为主,检查前一晚,口服适量的泻药,作清肠处理,最后在检查前10~15 min,注射10 mg的山莨菪碱。
所有患者在扫描时,保持右侧卧位,然后相患者的肛内注射1 500~2 000 mL空气,结肠充分充气之后,通过增强CT扫描技术进行检查。
磁共振成像技术:通过磁共振成像仪(磁共振成像分析仪NMI20)进行扫描检查,扫描范围从骶骨岬水平扫描到耻骨下10 cm。通过呼吸触发方式,将TE设置为100 ms,TR设置为3 000 ms,矩阵设置为384×256,层距为1 mm,层厚为5 mm,回波链长为15,完成扫描之后,需要静脉注射适量的Gd-DTPA,延迟30 s动脉期,延迟90 s静脉期。
增强CT:使用64层螺旋CT仪(飞利浦64排螺旋 CT Brilliance64)进行诊断,参数设置:层厚为5 mm,管电压为120 kV,管电流为200 mA,螺距为1.4,层厚为1 mm,间隔为1 mm,进床速度为17.5 mm/r,旋转时间为0.8 s,通过平扫和增强扫描。扫描以前,需要对患者的结肠充气状态进行检查,如果充气情况较差,则需要合理注入空气,充盈结肠。然后要求患者采取仰卧位保持平扫,扫描范围患者膈顶水平以下到耻骨联合下10 cm。平扫以后作多期增强扫描,扫描时,需要使用高压注射器经患者的肘静脉注射碘对比剂,注射剂量为70~90 mL,注射速率为2.5 mL/s,动脉期为30 s,静脉期为65 s,延迟期为160 s。
图像分析以及分期标准:由两位具备丰富经验的医生进行阅片,如果两名医生意见不统一,需要共同讨论,得到最后的结果。
1.3 观察指标
①比较两组患者的检出率、分期诊断情况。②检出率的判断:将两种扫描结果传入到工作站进行处理,然后由诊断科室的两名经验丰富的诊断医生进行阅片,给出诊断结果。③分级标准:T1分期和T2分期的诊断标准为:增强CT对于直肠癌的T1分期和T2分期的判定标准比较模糊,所以,通过增强CT诊断时,可以合并T1分期和T2分期,此分期的患者于临床中会表现为:肿瘤逐渐侵及黏膜,或者黏膜下层以及固有深浅的肌层,病变肠壁外缘无粗糙,光滑,并且脂肪间隙清晰度极高,没有出现结节突出情况[5]。T3分期诊断标准:病变段肠管周围脂肪间隙存在小斑片影,MRI为低信号影、CT为条索状高密度影,病变肠壁外缘不平、粗糙,肠管周围脂肪间隙中存在暗影。T4分期的诊断标准:肠管以及脏器界限不清晰,脂肪间隙消失,远处转移[6]。
1.4 统计学方法
采用SPSS 21.0软件进行数据处理,符合正态分布计量资料采用(± s)表示,组间比较采用t检验,计数资料采用频数(n)、百分比(%)表示,组间采用χ2检验,P<0.05为有统计学意义。
2 结果
2.1 两组患者的检出率比较情况
观察组患者的检出率为73.3%(22/30),高于对照组患者的66.7%(20/30),但差异无统计学意义(P>0.05),见表2。
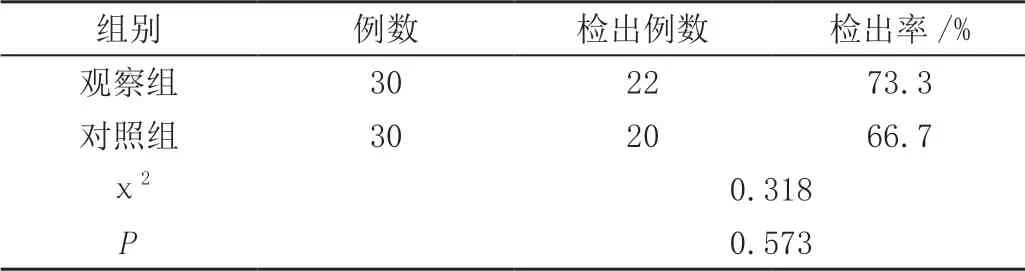
表2 两组患者的检出率比较
2.2 两组患者的分期诊断情况比较
观察组病理确诊结果:T1分期患者有8例,T2分期患者有6例,T3分期患者有15例,T4分期患者有1例;观察组分期检查结果:T1、T2、T3、T4分期的诊断符合率分别为37.5%(3/8)、50.0%(3/6)、100.0%(15/15)、100.0%(1/1)。
对照组病例确诊结果:T1分期患者有6例,T2分期患者有5例,T3分期患者有17例,T4分期患者有2例;对照组分期检查结果:T1、T2、T3、T4分期的诊断符合率分别为33.3%(2/6)、60.0%(3/5)、76.5%(13/17)、100.0%(2/2)。
从整体上来看,观察组的分期诊断结果优于对照组患者,但差异无统计学意义(P>0.05),见表3。
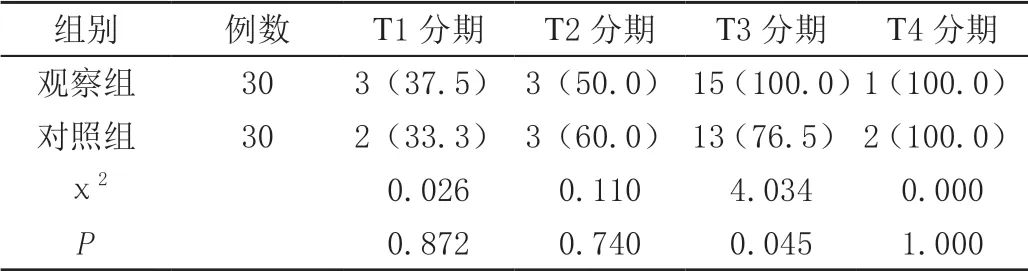
表3 两组患者的分期诊断情况比较[n(%)]
3 讨论
直肠癌属于常见的消化科恶性肿瘤。近些年来,人们的生活习惯、饮食结构逐渐改变,导致直肠癌的发病率越来越高,且逐渐老龄化,主要发病人群为60~70岁的老年人群,并且男性患者例数多于女性患者[7]。临床中想要有效治疗直肠癌,就需要明确患者的疾病分期,从而以实际病情为根据,对患者进行对症治疗[8]。但是该病的早期临床表现不明显,确诊率只有10%,但是,该病想要对症治疗,需要做好早期诊断,具有十分重要的意义[9]。对于局限在肠壁内的T1期肿瘤或者小息肉伴癌浸润的患者,可以选择通过肠镜作局部切除术治疗,对于已经突破肠壁的T3、T4期患者,需要在手术前,应用新辅助疗法联合放化疗,从而控制肿瘤分期,提升治疗的成功率,降低术后复发率以及转移率[10]。所以,选择准确的、快捷的检查方法是十分重要的。目前,临床中一般会采用CT、磁共振成像技术、超声进行检查,超声检查和检查者的技术水平具有密切联系,可重复性差,因此会对临床应用产生局限性[11]。
直肠癌患者术前分期诊断中,应用磁共振成像技术进行诊断,能够对其直肠肠壁黏膜层、黏膜下层、肌层、浆膜层的情况进行清晰观察[12],除此之外,磁共振成像技术还能够对肿瘤形态、部位、病变范围、临近组织的变化情况以及淋巴结转移情况进行清晰展示,从而给手术治疗提供依据[13]。
增强CT检查,能够发现患者病灶中存在局限性的软组织密度肿块以及直肠壁厚度增加的情况,并且肿瘤密度相对均匀,如果肿瘤的体积较大,则可以发现存在低密度缺血坏死区域[14],增强CT检查依然能够显示出病灶的形态、位置、病变范围以及周围组织的变化情况。目前,临床中,直肠癌患者术前分期诊断也一般通过增强CT以及磁共振成像技术进行诊断[15]。本次研究结果表明:观察组患者的诊断检出率为73.3%(22/30),对照组患者的诊断检出率为66.7%(20/30)。其主要原因在于:①MRI能够更精确地分辨机体肠壁结构、直肠间隙、直肠筋膜以及周围解剖结构,所以,可以提升术前诊断符合率[16];②通过非脂肪抑制T2WI图像,从而对患者的直肠黏膜下层、黏膜层、固有肌层结构清晰观察,正常肠壁和病变处的组织信号存在明显的差异,并且还能够提升磁共振成像技术对该病分期的诊断符合率[17];③MRI能够有效定位矢状位T1WI,从而得知肿瘤和周围脏器的关系以及浸润程度,并且能够提升图像分辨率,进一步提高MRI的诊断价值;④MRI能够从多个角度成像,从而提升诊断符合率[18]。
综上所述,虽然增强CT和磁共振成像技术在直肠癌术前分期的诊断比较无统计学意义,但是,磁共振成像技术检出率仍然高于增强CT,因此,推荐采用磁共振成像技术诊断直肠癌,同时,也可以联合诊断。

