肺炎支原体感染患儿并发心肌损害发生率及相关因素分析
郑凤娟
(吉林医药学院附属医院儿科,吉林吉林 132600)
肺炎支原体(MP)感染是儿童常见呼吸系统疾病,有报道显示,MP感染后心肌损害发生率达35.0%,因此,对影响MP感染患儿并发心肌损害的相关因素进行早期管理,以降低心肌损害风险具有重要意义[1-2]。既往已有关于MP感染患儿并发心肌损害的相关报道,但临床认识尚不统一,预防干预以经验性为主[3]。因此,如何规避高危因素,改善患儿预后仍值得临床关注,为此,本研究收集98例MP感染患儿临床资料,观察心肌损害发生情况,并进一步分析其相关因素,以期为临床早期干预提供参考,现报道如下。
1 资料与方法
1.1 一般资料 选取2019年1月至2022年1月吉林医药学院附属医院收治的98例MP感染患儿作为研究对象进行回顾性研究。根据是否并发心肌损害分为观察组(24例,合并心肌损害)和对照组(74例,未合并心肌损害)。观察组中男患儿15例,女患儿9例;年龄4~11岁,平均年龄(6.79±2.08)岁;病程2~7 d,平均病程(5.65±1.34)d;入院时白细胞计数(WBC)为(8.94±2.63)×109/L。对照组中男患儿48例,女患儿26例;年龄3~10岁,平均年龄(6.81±2.20)岁;病程1~7 d,平均病程(5.50±1.41)d;入院时WBC为(9.02±2.54)×109/L。两组患儿性别、年龄、病程及入院时WBC等一般资料比较,差异均无统计学意义(均P>0.05),组间具有可比性。本研究经吉林医药学院附属医院医学伦理委员会批准。纳入标准:①符合《儿童肺炎支原体肺炎中西医结合诊治专家共识(2017年制定)》[4]中MP肺炎的诊断标准;②均在吉林医药学院附属医院接受规范治疗;③患儿年龄1~12岁,且病例资料完整。排除标准:①合并先天性心脏病;②免疫缺陷、血液系统疾病或伴有恶性肿瘤者;③临床病历资料丢失者;④合并有脑炎、脑积水或脑肿瘤者。
1.2 研究方法 记录98例患儿住院期间心肌损害发生率。诊断标准[5]:肌酸激酶同工酶(CK-MB)或心肌肌钙蛋白Ⅰ异常增加;有QRS波低电压、窦性心动过缓或心动过度或ST-T波异常等心电图表现;临床可见室比运动减弱。收集两组患儿临床特征和实验室检测指标资料,包括发热时间、发热严重程度、住院时间、感染部位、血红细胞沉降率(ESR)、乳酸脱氢酶(LDH)、CK-MB、超敏肌钙蛋白(hscTnⅠ)、C反应蛋白(CRP)及红细胞分布宽度(RDW)等指标。
1.3 观察指标 ①比较两组患儿临床特征和实验室指标水平。②采用Logistic多因素法探讨影响心肌损害的相关因素。③分析所建立模型对心肌损害预的预测价值。
1.4 统计学分析 采用SPSS 20.0统计学软件进行数据处理,计量资料以()表示,组间比较行独立样本t检验;计数资料以[例(%)]表示,组间比较行χ2检验;预测价值采用受试者工作曲线(ROC)分析,以曲线下面积(AUC)>0.75为准确性高。以P<0.05为差异有统计学意义。
2 结果
2.1 MP感染患儿并发心肌损害的单因素分析 两组患儿发热程度、发热持续时间、住院时间、LDH、CKMB、hs-cTnⅠ、CRP及RDW水平比较,差异均有统计学意义(均P<0.05),两组患儿感染部位和ESR水平比较,差异无统计学意义(P>0.05),见表1。

表1 MP感染患儿并发心肌损害的单因素分析
2.2 MP感染患儿并发心肌损害的多因素Logistic分析 将MP感染患儿并发心肌损害作为因变量,将上述存在差异的单因素作为自变量,纳入Logistic回归分析模型,行量化赋值,见表2。多因素Logistic回归分析显示,发热程度、发热持续时间、hs-cTnⅠ、CRP及RDW是MP感染患儿并发心肌损害的独立影响因素(P<0.05),见表3。

表2 MP感染患儿并发心肌损害的相关因素赋值

表3 MP感染患儿并发心肌损害的多因素Logistic分析结果
2.3 心肌损害预测模型的应用价值 根据多因素分析结果建立预测模型,Y=1.168X1+0.944X2+0.771X6+0.703X7+1.104X8。以是否发生心肌损害为状态变量,以Y值为检验变量,绘制ROC曲线,结果显示,该模型对判断MP感染患儿并发心肌损害具有较高准确性(AUC=0.798,95%CI=0.645~0.952,SE=0.078,P=0.002),敏感度为0.917,特异度为0.595,见图1。
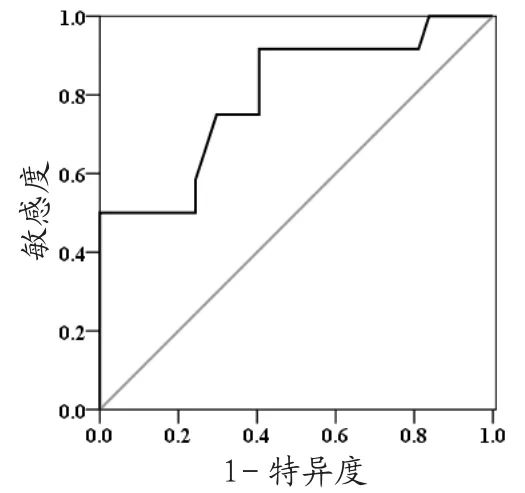
图1 预测模型判断心肌损害的ROC曲线
3 讨论
MP感染是儿童呼吸道常见病原体,且可通过呼吸道飞沫传播,MP感染发生后可引起间质性肺炎改变[6],随着病理进展可导致多器官损害,其中心肌损害是较为常见和严重的并发症。覃小矿等[7]认为心肌细胞具有与MP相同的抗原,MP感染发生后可促进抗体的产生,进而与心肌内抗原结合,激活炎性免疫系统,损害心肌组织。临床应注意心肌损害的早期筛查和防治,以避免病情进展,导致心力衰竭等严重后果。本研究结果显示,MP感染后心肌损害发生率达24.49%,提示MP感染患儿仍存在心肌损害风险,临床应引起重视。
本研究多因素分析结果显示,发热时间和程度、hscTn Ⅰ、CRP 及 RDW均可能增加心肌损害风险。发热程度和持续时间与患儿炎症反应程度密切相关,随着发热时间延长,发热程度加重,可进一步加重炎症反应,损害心肌组织[8]。hs-cTnⅠ具有较高特异性,分布于心肌组织中,在调节心肌舒缩活动中发挥重要作用,在MP感染累及心肌细胞时,hs-cTnⅠ快速释放入血、敏感性强;有报道显示,心肌损害患儿hs-cTnⅠ水平是心肌正常患儿的4倍以上[9]。因此,对于MP感染患儿,动态监测hs-cTnⅠ水平,有助于早期识别心肌损害风险,尽早进行干预,以改善患儿预后。另外,CRP是临床常用的炎性标记物,能客观反映MP感染患儿组织损伤程度,与患儿病情程度具有显著相关性[10]。RDW是评估MP感染患儿外周血红细胞体积异质性的重要指标,MP感染发生后,炎症反应不断增加,炎症因子分泌增加,影响红细胞的成熟,激活神经内分泌系统,引起红细胞代偿性增加,成为RDW水平升高的诱因[11]。而RDW升高后可进一步加重炎症反应,激活肾素-血管紧张素系统功能,成为心肌损害的诱因。本研究根据多因素分析结果建立预测模型,ROC分析证实,该模型对早期筛查心肌损害的敏感度达0.917,提示该模型有助于心肌损害患儿的早期诊断,临床可根据该模型对相关因素进行早期干预,以降低心肌损害风险。
综上,MP感染患儿心肌损害发生率较高,心肌损害的发生与发热时间和严重程度、血清CRP、RDW及hs-cTnⅠ水平相关,应引起临床重视,早期干预。

