经患侧甲状腺全切除+峡部切除术治疗甲状腺单侧结节患者疗效观察
柴 磊,潘泽意
广水市第二人民医院普通外科,河南 信阳 464000
甲状腺结节为常见疾病,具有发病急骤、预后差、病程长、无典型症状等特点,一般经体检发现,且以中年女性居多。有数据显示[1],约90%以上甲状腺单侧结节经检查均为良性病理,仅不足10%为恶性病理。手术是治疗甲状腺结节的主要手段,因甲状腺结节源头具有多中心的特点,实施传统常规手术治疗术后复发率较高,降低整体效果。随着医学技术进步,临床不断深入研究甲状腺相关疾病,患侧甲状腺全切除(Total Thyroidectomy,TT)+峡部切除术逐渐取得临床关注。本研究选取广水市第二人民医院收治的92例甲状腺单侧结节患者,旨在分析患侧TT+峡部切除术治疗的效果,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2018年4月—2020年1月广水市第二人民医院医学伦理委员会审核批准的92例甲状腺单侧结节患者作为研究对象,采用随机数表法分为两组。对照组46例,女性30例,男性16例,年龄33~65岁,平均年龄(49.27±7.58)岁,结节分类:25例腺瘤、4例多发结节、17例甲状腺癌;观察组46例,女性27例,男性19例,年龄33~66岁,平均年龄(51.06±7.19)岁,结节分类:23例腺瘤、6例多发结节、17例甲状腺癌。两组患者一般资料(性别、年龄、结节分类)具有可比性(P>0.05)。
1.2 纳入及排除标准
1.2.1 纳入标准 (1)均经超声等影像学检查、术后病理学检查确诊。(2)均为单侧结节。(3)甲状腺功能正常。(4)符合手术指征。(5)知情本研究并签署同意书。
1.2.2 排除标准(1)慢性淋巴细胞性甲状腺炎。(2)凝血功能障碍。(3)甲亢。(4)颈部手术史。(5)肝肾功能障碍。
1.3 方法
1.3.1 对照组 接受传统常规手术治疗。气管插管,全麻,取仰卧位,在胸骨切迹上方(约0.5~1.0 cm处)作弧形切口,纵向切开颈白线,牵开肌肉,切断甲状腺静脉,促使肿块暴露,钳夹,切除腺体部分组织、肿块,缝合止血。
1.3.2 观察组 接受患侧TT+峡部切除术治疗。气管插管,全麻,取仰卧位,在腺体周围做低位切口,呈弧形,结扎,切断静脉。在解剖上极处,切断峡部上方悬韧带,结扎,以暴露环甲间隙、上极血管,结扎上极血管分支。切断下极血管,结扎,游离甲状腺背侧,分离并保留甲状旁腺,切除患侧腺体、整个峡部。两组患者切除的甲状腺组织均进行细胞学检查。
1.4 观察指标
(1)比较两组患者围术期指标,包括手术及住院时间、术中失血量。(2)比较两组患者术前及术后3 d甲状腺激素水平,包括促甲状腺激素(Thyroid stimulating hormone,TSH)、游离三碘甲状腺原氨酸(Free triiodithyronine,FT3)、游离甲状腺素(Free thyroxine,FT4)。分别于术前、术后3 d采集患者5 mL静脉血,离心分离,使用电化学发光法,使用抗甲状腺过氧化物酶抗体(Anti-TPO)及河南美凯生物科技有限公司提供的试剂盒测定血清TSH、FT3、FT4水平。(3)比较两组患者切口感染、淋巴结肿大、声音嘶哑等并发症情况。(4)比较术后3个月两组患者复发率。复发标准:经超声、CT检查显示再次出现甲状腺肿物。(5)采用嗓音障碍指数(Voice handicap index,VHI)评估两组术后1周、1个月嗓音功能,总分120分,量表包括3个维度(生理、功能、情感),每个维度40分,得分越高表示嗓音功能越差[2]。(6)采用生活质量综合评定问卷-74(Generic Quality of Life Inventory 74,GQOLI-74)评估两组患者术前、术后3个月的生活质量,该量表得分越高表示生活质量越高,内容包括4个维度(社会功能、躯体功能、心理功能、物质生活状态),每个维度0~100分[3]。
1.5 统计学方法
采用SPSS 22.0软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者围术期指标情况
与对照组对比,观察组手术及住院时间较短,术中失血量较少,差异有统计学意义(P<0.05),见表1。
表1 两组患者围术期指标情况(±s)
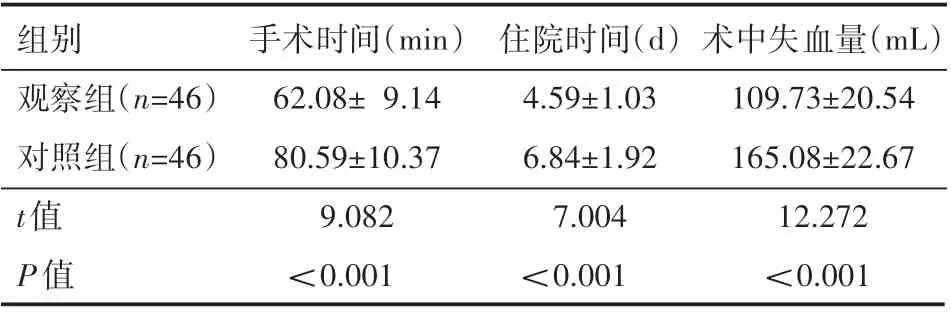
表1 两组患者围术期指标情况(±s)
组别观察组(n=46)对照组(n=46)t值P值手术时间(min)62.08±9.14 80.59±10.37 9.082<0.001住院时间(d)4.59±1.03 6.84±1.92 7.004<0.001术中失血量(mL)109.73±20.54 165.08±22.67 12.272<0.001
2.2 两组患者甲状腺激素水平情况
术前,两组患者血清TSH、FT3、FT4水平对比,差异无统计学意义(P>0.05);术后3 d,观察组患者血清TSH水平较对照组低,FT3、FT4水平较对照组高,差异有统计学意义(P<0.05),见表2。
表2 两组患者甲状腺激素水平情况(±s)
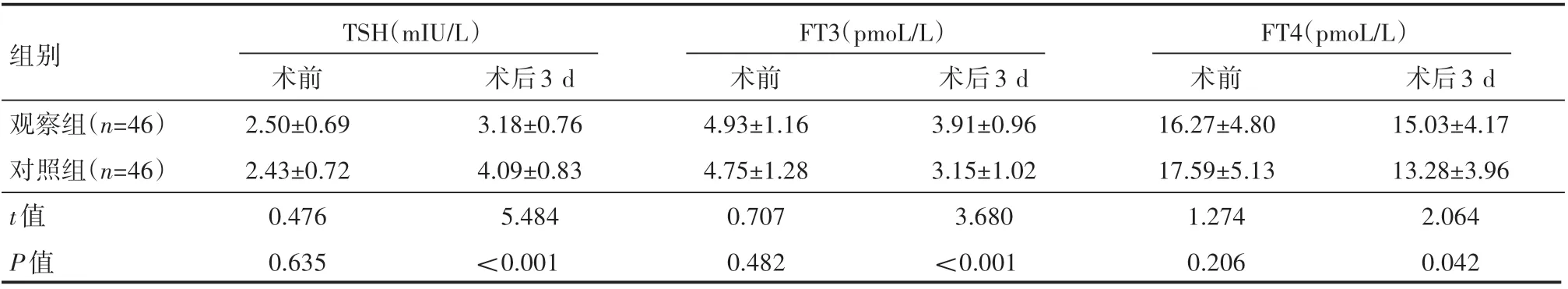
表2 两组患者甲状腺激素水平情况(±s)
组别观察组(n=46)对照组(n=46)t值P值TSH(mIU/L)术前2.50±0.69 2.43±0.72 0.476 0.635术后3 d 3.18±0.76 4.09±0.83 5.484<0.001 FT3(pmoL/L)术前4.93±1.16 4.75±1.28 0.707 0.482术后3 d 3.91±0.96 3.15±1.02 3.680<0.001 FT4(pmoL/L)术前16.27±4.80 17.59±5.13 1.274 0.206术后3 d 15.03±4.17 13.28±3.96 2.064 0.042
2.3 两组患者并发症情况
观察组患者并发症发生率(4.35%)低于对照组(21.74%),差异有统计学意义(χ2=6.133,P<0.05)。
2.4 两组患者复发率情况
术后3个月,通过门诊随访发现,观察组复发1例,复发率为2.17%;对照组复发9例,复发率为19.57%。术后3个月,与对照组复发率对比,观察组较低,差异有统计学意义(χ2=7.181,P=0.007)。
2.5 两组患者嗓音功能情况
两组患者术前嗓音功能对比,差异无统计学意义(P>0.05);术后1周,两组患者嗓音功能均降低,而观察组VHI评分较对照组低,差异有统计学意义(P<0.05);同时,两组患者术后1个月VHI评分均降低,且组间比较差异无统计学意义(P>0.05),见表3。
表3 两组患者嗓音功能情况(±s) 分
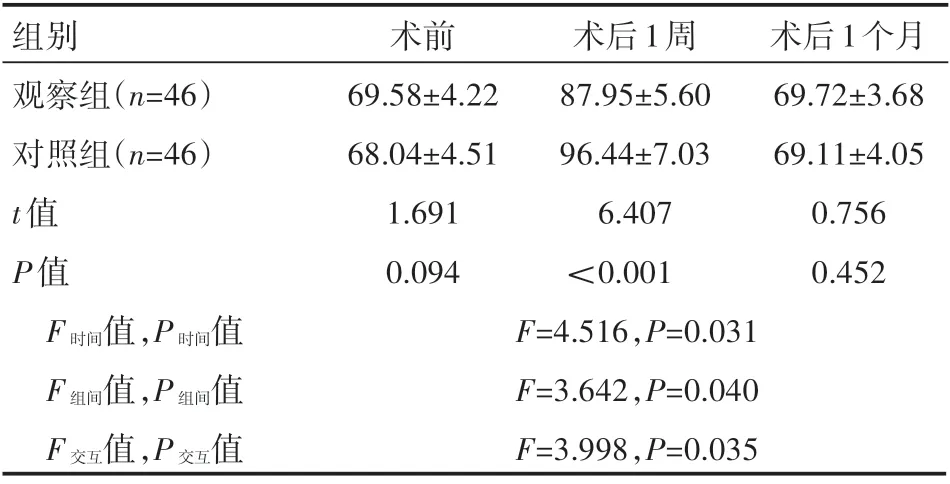
表3 两组患者嗓音功能情况(±s) 分
组别观察组(n=46)对照组(n=46)t值P值术前69.58±4.22 68.04±4.51 1.691 0.094术后1周87.95±5.60 96.44±7.03 6.407<0.001术后1个月69.72±3.68 69.11±4.05 0.756 0.452 F时间值,P时间值F组间值,P组间值F交互值,P交互值F=4.516,P=0.031 F=3.642,P=0.040 F=3.998,P=0.035
2.6 两组患者生活质量情况
两组患者术前生活质量评分对比,差异无统计学意义(P>0.05);术后3个月,两组患者生活质量水平均提高,且观察组躯体功能、社会功能、心理功能、物质生活状态4个维度评分较对照组高,差异有统计学意义(P<0.05),见表4。
表4 两组患者生活质量情况(±s) 分
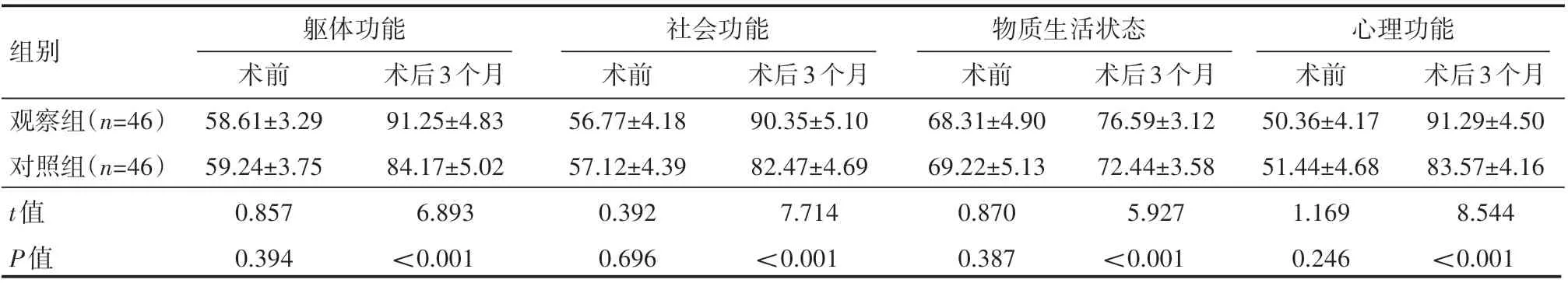
表4 两组患者生活质量情况(±s) 分
组别观察组(n=46)对照组(n=46)t值P值躯体功能术前58.61±3.29 59.24±3.75 0.857 0.394术后3个月91.25±4.83 84.17±5.02 6.893<0.001社会功能术前56.77±4.18 57.12±4.39 0.392 0.696术后3个月90.35±5.10 82.47±4.69 7.714<0.001物质生活状态术前68.31±4.90 69.22±5.13 0.870 0.387术后3个月76.59±3.12 72.44±3.58 5.927<0.001心理功能术前50.36±4.17 51.44±4.68 1.169 0.246术后3个月91.29±4.50 83.57±4.16 8.544<0.001
表4 两组患者生活质量情况(±s) 分
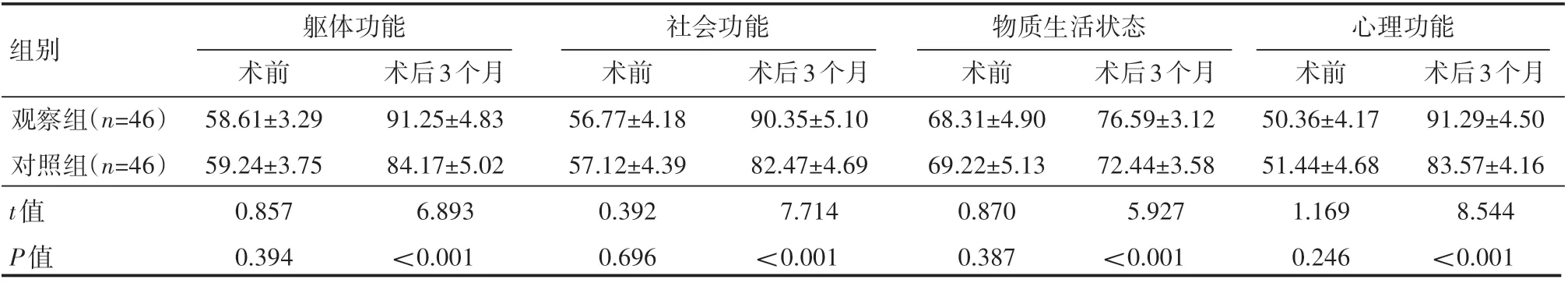
表4 两组患者生活质量情况(±s) 分
组别观察组(n=46)对照组(n=46)t值P值躯体功能术前58.61±3.29 59.24±3.75 0.857 0.394术后3个月91.25±4.83 84.17±5.02 6.893<0.001社会功能术前56.77±4.18 57.12±4.39 0.392 0.696术后3个月90.35±5.10 82.47±4.69 7.714<0.001物质生活状态术前68.31±4.90 69.22±5.13 0.870 0.387术后3个月76.59±3.12 72.44±3.58 5.927<0.001心理功能术前50.36±4.17 51.44±4.68 1.169 0.246术后3个月91.29±4.50 83.57±4.16 8.544<0.001
3 讨论
甲状腺结节多为良性病变,多是由甲状腺细胞异常增长引起的,临床主要表现为甲状腺肿大,并可扪及肿块,其恶性病变比例呈逐年上升趋势发展,需引起重视。甲状腺单侧结节通常是由多种因素引起单侧甲状腺内部出现一个或多个异常性结节团块,外科手术为临床主要治疗手段。传统常规手术以开放性手术为主,主要操作为通过切除病变腺叶,促进患者临床症状改善,但因反复牵引等操作,可增加术中失血量,延长术后切口愈合时间,且并发症较多[4]。有研究结果[5]显示,甲状腺单侧结节患者接受患侧TT+峡部切除术治疗,可取得显著效果。本研究结果显示,患侧TT+峡部切除术能缩短甲状腺单侧结节患者手术时间,减少术中失血量,促进术后恢复,且并发症少。与传统常规手术对比,患侧TT+峡部切除术具有微创、切口小、安全性高等优势:(1)术中利用超声刀进行操作,不仅能减少出血量,还能促进术后创口愈合,减少并发症。(2)术中可暴露喉返神经,能预防其损伤,从而可维持喉返神经正常功能,减少并发症[6]。
甲状腺腺叶组织切除后,可出现甲状腺功能不全的问题,且切除部分越多,术后甲状腺功能不足越明显[7-8]。TSH为机体重要调节甲状腺细胞分化、增殖的激素,其处于高水平时,可在一定程度上增加甲状腺结节形成、恶化风险,而FT3、FT4水平降低可反映机体甲状腺功能减退,常需使用相关药物进行代替治疗[9-10]。本研究结果还表明患侧TT+峡部切除术治疗甲状腺单侧结节,对甲状腺功能影响小。患侧TT+峡部切除术能治疗单个甲状腺结节,可提高整体效果,且术中对周围组织损伤较少,能减少正常组织切除量,从而可减少对甲状腺功能的影响。
甲状腺单侧结节复发率较高。另外,本研究还发现,术后3个月,观察组复发率较对照组低,说明甲状腺单侧结节患者接受患侧TT+峡部切除术治疗,能降低复发率。其主要原因在于:患侧TT+峡部切除术术中不仅切除相关病变腺叶,还对峡部进行切除,能有效避免微小病灶遗漏,提高手术成功率,减少术后复发情况出现。在本研究中,观察组VHI评分、GQOLI-744个维度的评分均优于对照组,可见甲状腺单侧结节患者接受患侧TT+峡部切除术治疗,还能减小对患者嗓音功能的影响,并可在一定程度上提高生活质量。此外,行患侧TT+峡部切除术还应注意:(1)对医师操作经验、医师对解剖结构理解的要求较高,临床治疗时为提高治疗效果,需选择操作技能水平较高的医生。(2)需加强术前筛查工作,术中注意患者喉返神经损伤、引流及止血操作,以提高治疗效果。
综上所述,甲状腺单侧结节患者接受患侧TT+峡部切除术治疗,能缩短手术及住院时间,减少术中失血量、并发症,降低复发率,且对甲状腺功能、嗓音功能的影响小,并可提高生活质量。

