妊娠合并TTP 1例报道并文献复习
冯世香 汪云 董小利
1南京医科大学附属宿迁第一人民医院产科,宿迁 223812;2南京医科大学附属苏州医院产科,苏州 215000
血栓性血小板减少性紫癜(thrombotic thrombo-cytopenic purpura,TTP)是一种罕见的微血管血栓-出血综合征,典型临床表现为血小板减少、微血管病性溶血性贫血、发热、中枢神经系统症状及肾功能损害为特征的五联征。血管性血友病因子裂解蛋白酶(a disintegrin and metalloproteinase with a thrombospondin type 1 motif,member13,ADAMTS13)活性严重降低引起血管性血友病因子(von willebrand factor,VWF)无法及时被裂解,在血管内持续黏附形成血栓,引起组织血管栓塞和器官功能衰竭是TTP 的主要致病机制[1]。妊娠合并TTP 罕见,国外报道年发病率为(3~11)/100 万[2]。病情凶险,病死率高。现总结南京医科大学附属宿迁第一人民医院1 例妊娠合并TTP 患者的围生期管理及救治经过,结合文献报道,就其临床特点、治疗要点和母儿预后进行分析。
资料与方法
1、本次报道资料
患者35 岁,2012 年6 月首次妊娠,孕22+6周突发昏迷,诊断妊娠合并TTP,行血浆置换后因病情反复于孕26+2周利凡诺尔引产终止妊娠,产后于苏州血液研究所进行外周血基因测序,显示A13(chr9:136297766)杂合错义突变及A13(chr9:136305484)杂合缺失突变,给予免疫抑制和输血浆治疗2 年;2015 年5 月第2 次妊娠,停经50+d 因服用环孢霉素行人工流产。其后间断性输注血浆维持病情稳定。2020 年5 月进行胚胎移植受孕,围生期进行多学科联合管理,按照正常围生期保健以外,主要治疗措施是输注血浆,重点关注有无发热、神经系统症状、出血征象,重点监测指标是血小板、肝肾功能、乳酸脱氢酶、ADAMTS13 活性。早中期输注病毒灭活血浆(400~600)ml/次,间隔7~10 d;妊娠21 周复查ADAMTS13 活性为0;24+5周后改输注新鲜冰冻血浆,(400~500)ml/5~7d,妊娠32周后复查ADAMTS13活性5.57%~6.00%。血小板维持于(75~102)×109/L,妊娠期血红蛋白(Hb)100 g/L,补充铁剂后上升,分娩前Hb 120 g/L,无不适主诉,孕37+2周孕妇及家属强烈要求,择期剖宫产手术,新生儿体质量3 250 g,评分均为10 分,术中出血300 ml,术后当日输注新鲜冰冻血浆600 ml,术后恢复良好,血小板计数166×109/L,母婴平安出院,产后随诊8 月余,患者病情平稳,间断输注血浆,血小板(85~246)×109/L。新生儿基因检测不携带其母亲致病基因。
2、资料收集
计算机检索知网、万方数据库,检索时间为2004年1月至2022 年至4 月。中文检索词包括:TTP、血管性血友病因子裂解酶、血浆置换、围生期、妊娠结局,最终纳入5 个研究,共计患者14 例,结合本次报道患者2 次妊娠共计16 次妊娠,针对TTP 的发病特点、实验室检查、治疗要点和母婴结局进行回顾性分析。
结果
1、一般资料
16例妊娠合并TTP患者平均年龄26.18岁(20~36岁),孕周为(29±2)周(17+5~41+1周),早孕期0 例,中孕期7 例,晚孕期9 例;遗传性TTP 3 例3 次妊娠,其中1 例体外受精-胚胎移植(in vitro fertilization and embryo transfer,IVF-ET);获得性TTP 13 例13 次妊娠,均自然受孕。9 次晚期妊娠:剖宫产8 例,产钳助产1 例(死胎),无自然顺产,共7 个新生儿存活。7 例中期妊娠:4 例剖宫取胎,1 例自然流产,2例利凡诺引产;无新生儿存活。
2、临床表现、实验室检查
16 例妊娠合并TTP 患者,首发症状包括神经系统症状者4 例(头晕、头痛、昏迷),出血症状者3 例(皮肤瘀斑、血尿),消化系统症1 例(左上腹疼痛伴恶心呕吐)、心慌气促1例,少尿1例,余5例首发症状不详,1例未发病。
在16 例妊娠合并TTP 病程中,神经系统症状者11 例,发热8例,出血症状7例,消化系统症状6例(恶心呕吐5例、腹泻1例),尿少3例。相关实验室检查见表1。
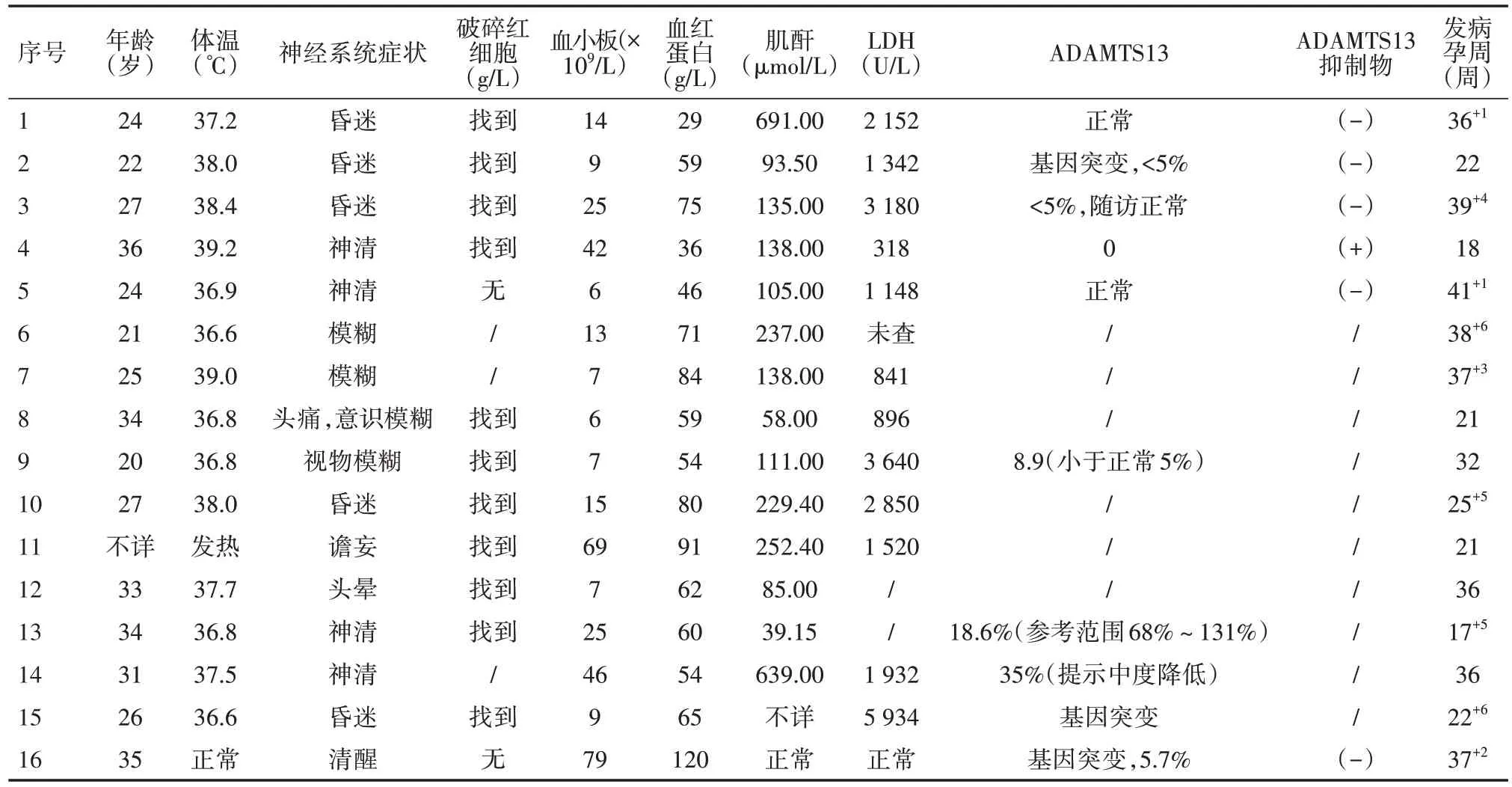
表1 妊娠合并TTP临床特点和实验室检查
3、妊娠合并TTP治疗以及母儿结局
以上16 个病例中9 例行血浆置换:8 例存活,1 例多器官功能衰竭死亡;1 例行血液滤过,存活;5 例输注血浆未行血浆置换术,其中3 例输注大量血小板:1 例后续再次输注血浆后病情好转后存活(总血浆:总血小板=6:5),2 例死亡者血浆量明显少于血小板(总血浆:总血小板<1:2);1 例仅输注血小板者病情加重死亡。妊娠合并TTP 在应用血浆置换后存活率89%(8/9),超过80%。
妊娠合并TTP治疗和母婴结局详见表2。
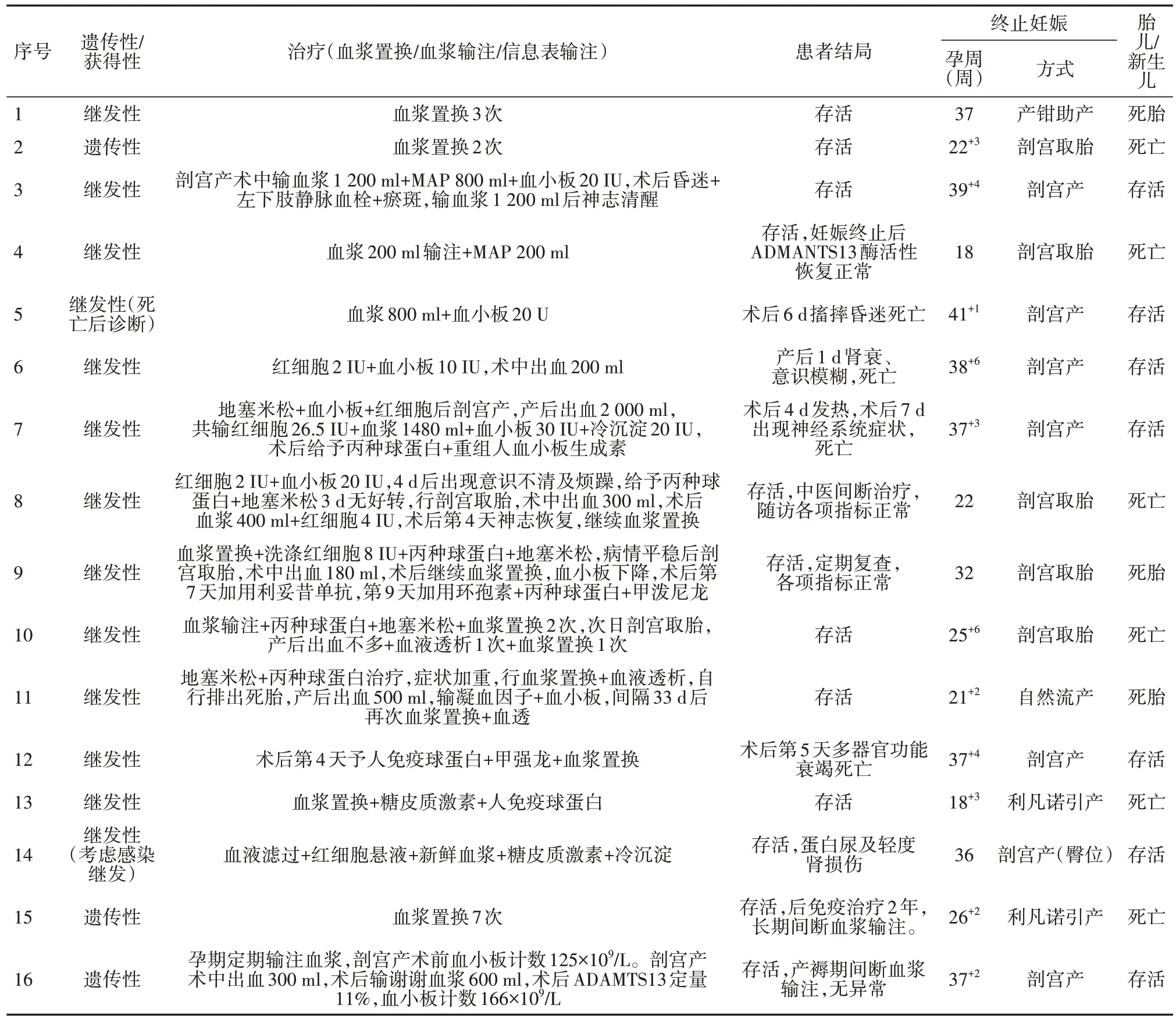
表2 妊娠合并TTP治疗和母婴结局统计表
讨论
1、TTP发病机制
TTP 的发病机理中ADAMTS13 缺陷是TTP 的根本原因。TTP 分为遗传性TTP 和获得性TTP。遗传性TTP 患者存在9 号染色体ADAMTS13 基因突变,包括错义突变、小缺失和插入,以及无义和剪接位点突变,导致ADAMTS13活性降低或缺乏,又称为Upshaw-Schulman 综合征[8]。而获得性TTP 因肿瘤、器官移植、感染、妊娠等诱发,抗ADAMTS13 自身抗体生成、补体激活导致ADAMTS13显著减少。
TTP 患者因其ADMTS13 酶活性的缺乏,透明血栓形成,引起血小板消耗性减少,继发出血,波及全身终末小动脉与毛细血管,沉积后造成微血管狭窄,影响红细胞的顺利通过,致使红细胞变形、损伤甚至破碎发生微血管病性溶血性贫血。微血管的狭窄还会影响血液供应,造成所累及的组织器官的功能障碍与损害,因而可对全身多器官系统造成损害,如对脑的影响可出现神经精神症状,对肾脏的影响可造成肾损伤甚至肾功能衰竭[9]。
2、妊娠合并TTP的发病特点
16 例妊娠中,妊娠晚期发病率56%,中孕期发病率44%,符合文献报道[10],TTP发作主要在孕晚期和产后,部分可在孕中期,少数在早孕期发病。本次报道及文献查阅资料以探讨TTP 患者围生期管理为主,未纳入产后始发病病例。因查阅文献中有限未见早孕期发病病例。
妊娠合并TTP 患者主要临床表现为“五联征”:⑴血小板减少引起的出血;⑵微血管病性溶血性贫血;⑶精神和神经症状;⑷肾脏损害;⑸发热。出现典型“五联征”者占20%~40%,60%~80%的TTP 患者表现为血小板减少性出血、微血管病性溶血及精神神经症状“三联征”,甚至在发病早期,可能仅仅表现为血小板减少性出血和微血管病性溶血[10]。南京医科大学附属宿迁第一人民医院及文献报道共16 例妊娠合并TTP 中,五联症4 例,占25%,与文献相符;四联征5 例,占31%,三联征4 例,占25%,约共占56%;仅有血小板减少者2 例(1 例为死亡后诊断,1 例为前次妊娠时诊断),占13%,另有1例表现为血小板减少及溶血性贫血。
3、治疗
血浆置换是TTP 最紧急、最重要的治疗方案。在16 例妊娠合并TTP 治疗时,有5 例患者神志清醒,其中4 例合并溶血性贫血,其中1例未考虑合并TTP可能使用大量血小板后死亡,1 例输注血浆未输注血小板治疗后存活,在血浆置换术不能进行的情况下行血浆输注可以使病情好转或为进行血浆置换术争取时间;因妊娠合并TTP 患者出现肝肾功能损害、血小板减少等症状,易误诊为HELLP 综合征且该疾病有合并HELLP 综合征可能,在诊疗过程中如不能排除TTP 可能,需谨慎使用大量血小板,如使用血小板后症状加重病情恶化应考虑TTP 可能,立即血浆输注或血浆置换术,有利于病情转归,如需使用血小板,可考虑血浆:血小板>1:1输注。
遗传性TTP 的主要治疗方法是间断性输注血浆以补充ADAMTS13,必要时血浆置换。有学者建议有TTP 病史或ADAMTS13 严重缺乏的妇女于妊娠前和妊娠期检测ADAMTS13 活性,若ADAMTS13 活性<10%,妊娠早期开始预防性血浆置换治疗或血浆输注治疗30 ml/kg,每2周1次,直至分娩和产后完全缓解,另外,妊娠期也推荐预防性使用阿司匹林和肝素预防血栓形成[11]。唐加明[10]提出,对遗传性TTP 患者妊娠后尚未发作期间,可给予每2 周输注血浆1 次,输注量为10~15ml/(kg·次),直至孕20 周,然后改为每周1 次至产后6 周,但在分娩前推荐使用血浆置换,以保证患者体内有足够的ADAMTS13。本次报道这1 例,在治疗初期仅仅输注普通血浆可维持血小板在123×109/L 水平以上,但是监测ADAMTS13 活性为0,改为输注新鲜冰冻血浆后,维持血小板数量75×109/L 以上,同时使ADAMTS13 活性达到6%,能够安全度过围分娩期。
除了血浆置换外,其他治疗方法包括替代治疗(重组ADAMTS13、其他血浆蛋白酶)、免疫疗法(长春新碱、环孢素、环磷酰胺、利妥昔单抗、硼替佐米、Rozanolixizumab)、VWF 靶向治疗(抗VWF 体药物卡帕珠单抗、N-乙酰半胱氨酸)、抗血小板药物(Anfibatide)、基因治疗等,但是目前在临床上均未得到广泛应用,对围生儿的影响尚缺乏临床研究[12]。
妊娠合并TTP 的治疗方案仍未统一,与非妊娠妇女相同。一旦怀疑或者诊断妊娠合并TTP,按照妊娠风险分级管理,在有救治能力机构进行围生期保健,成立多学科联合救治团队,包括产科、血液科、麻醉科、新生儿科、输血科等,进行围生期管理,重症监护室高级生命支持也是救治的重要环节。

