沙库巴曲缬沙坦和依那普利治疗心力衰竭的药物经济学评价(基于Markov模型)
宫 雪
心力衰竭已成为全球共同的医疗卫生问题,在发达国家心力衰竭患病率为1.5%~2.0%[1],发展中国家患病率约为0.9%,我国现有450 万心力衰竭患者,且每年有50 万新发患者[2]。心力衰竭严重影响患者的生命质量,虽然近年来在心力衰竭的药物治疗方面取得了很大进展,例如血管紧张素转化酶抑制剂(ACEI)或血管紧张素Ⅱ受体阻滞剂(ARB)联合β 受体阻滞剂、醛固酮受体拮抗剂的治疗方案使心力衰竭患者死亡率有所下降,但心力衰竭的5年病死率仍高于50%[3],因此研发新型治疗药物已成必需。沙库巴曲缬沙坦作为第一个脑啡肽酶及肾素-血管紧张素系统的双效抑制剂已应用于临床。2009—2012年在全球47 个国家的1 043 个临床中心开展的PARADIGM-HF 研究,比较了沙库巴曲缬沙坦与依那普利在射血分数降低型心力衰竭患者中的疗效差异,研究发现,沙库巴曲缬沙坦与依那普利相比可进一步降低心血管死亡或心力衰竭住院风险20%,同时其耐受性、安全性也更好[4]。多项真实世界研究比较沙库巴曲缬沙坦与标准治疗药物ACEI/ARB 的疗效差异,结果显示该药物能显著降低全因死亡率及心力衰竭再住院风险[5-9]。即不论是在前瞻性的临床研究,还是在真实世界中,沙库巴曲缬沙坦均能显著改善患者心功能分级,降低心力衰竭患者临床终点(死亡、心力衰竭再住院)发生风险。《中国心力衰竭诊断和治疗指南2018》[10]推荐对于纽约心脏协会心功能分级Ⅱ~Ⅲ级、有症状的心力衰竭患者以沙库巴曲缬沙坦替代ACEI/ARB。对于心力衰竭患者,既安全又有效的沙库巴曲缬沙坦是一个很好的治疗药物,但心力衰竭患者需终生服药,既要考虑药物的疗效,也要考虑成本,所以对其进行药物经济学分析是必不可少的。因此,本研究基于全球PARADIGM-HF 研究,采用Markov 模型分析方法,对长期应用沙库巴曲缬沙坦与依那普利两种药物治疗心力衰竭进行药物经济学评价,以期为心力衰竭药物治疗方案选择提供参考。
1 资料与方法
1.1 一般资料
本研究数据基于PARADIGM-HF 研究[11],从包括我国在内的全球47 个国家的1 043 个临床中心,最终纳入8 399 例慢性心力衰竭患者,其中沙库巴曲缬沙坦组4 187 例,依那普利组4 212 例,平均随访27 个月,平均年龄63 岁。入选要求心功能分级Ⅱ~Ⅳ级(纽约心脏协会心功能分级)、左心室射血分数(LVEF)≤35%、脑钠肽(BNP)≥150 ng/L 或N末端脑钠肽前体(NT-proBNP)≥600 ng/L,若12 个月内曾因心力衰竭住院则需BNP≥100 ng/L 或NT-proBNP≥400 ng/L。
1.2 方法
1.2.1 构建Markov 模型根据研究目的及慢性心力衰竭的自然病程,参考相关文献[12-13],结合各状态间相互转移概率的可获得性,将模型设为无进展生存、住院和死亡3 种状态,其中死亡状态设为吸收态,各状态相互转化(图1)。
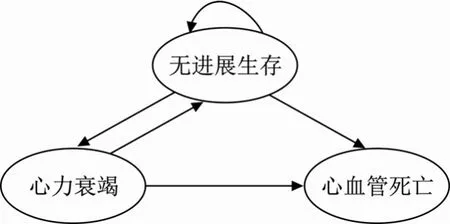
图1 心力衰竭患者Markov 模型结构
循环周期设置为一年,因研究对象平均年龄为63 岁,故将循环周期数设为40。为检验本研究结果的稳定性,对沙库巴曲缬沙坦和依那普利各状态成本、健康效用值及贴现值进行单因素敏感性分析和概率敏感性分析。单因素敏感性分析假设成本基线升高或降低25%,各状态健康效用值升高或降低10%,贴现敏感性分析范围为0%~8%[14],通过二阶Monte Carlo 模拟(模拟2 000 次)对模型进行概率敏感性分析,假设各状态间的转移概率服从Dirichlet分布,效用值服从Beta 分布,成本数据服从Gamma分布,采用TreeAge Pro 2011 软件绘制Markov 模型,并进行回乘、Markov 队列、敏感性分析。
1.2.2 成本参数从全社会角度估计成本,考虑以下直接医疗成本:沙库巴曲缬沙坦方案和依那普利方案每年的药物治疗费用,药物不良反应产生的费用以及因心力衰竭导致的住院费用。
药物治疗成本及住院成本:通过国家药品监督管理局认证的网络药品交易平台收集研究所需全部药品价格信息,根据不同生产厂商和规格折算出每毫克药品价格中位数,根据PARADIGM-HF 研究数据,依那普利,10 mg/次,2 次/d,沙库巴曲缬沙坦,200 mg/次,2 次/d,其他治疗药物包括β 受体阻滞剂和盐皮质激素受体拮抗剂等成本根据《心力衰竭合理用药指南(第2 版)》[15]推荐剂量结合PARADIGM-HF研究两组各药使用权重进行估算,获得总体药物治疗成本,具体用法用量、药品成本见表1。根据文献报道,心力衰竭患者平均一次住院费用为39 063.88元[16],平均每年住院次数为1.03 次[17],因此每例心力衰竭患者平均每年住院总费用为40 235.80 元。
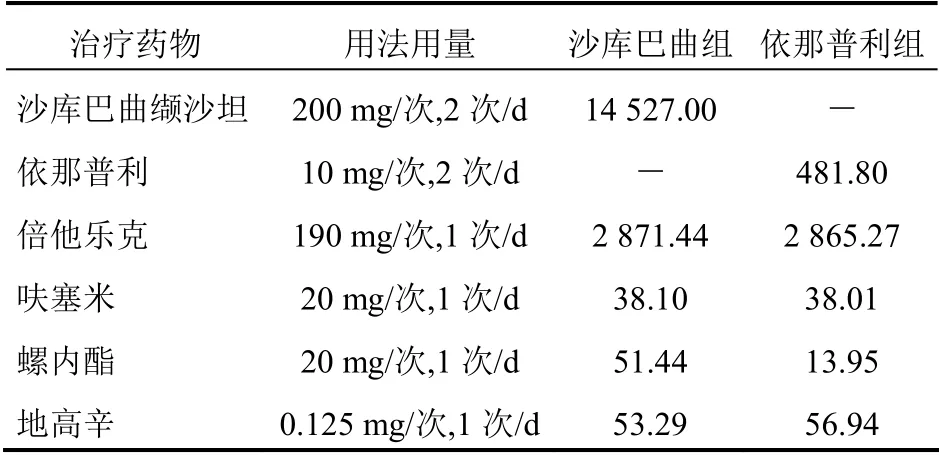
表1 药物治疗成本(元/年)
不良反应成本:本研究考虑PARADIGM-HF 研究报告的所有不良事件,计算每种不良反应事件发生率的加权平均值,通过德尔菲专家咨询法获得低血压或咳嗽患者需要额外的2 次门诊基本复查;轻度血管性水肿患者(不治疗或仅使用抗组胺药)除抗组胺药的费用外,还需要2 次门诊基本复查;出现严重血管性水肿患者(未住院)除了糖皮质激素等药物治疗费用外,还需要3 次门诊基本复查,因血管性水肿而住院的患者在住院模型中被排除,不予考虑;血清肌酐升高的患者需要2 次额外的门诊基本复查和肾功能血液检查;血清钾升高的患者需要额外的两次门诊基本复查和离子血液学检查。门诊基本复查65 元/次,肾功能血液检查90.61 元/次,抗组胺药17.53 元/次,糖皮质激素药16.92 元/次,离子血液学检查109.33 元/次。具体各组不良反应所需成本见表2。
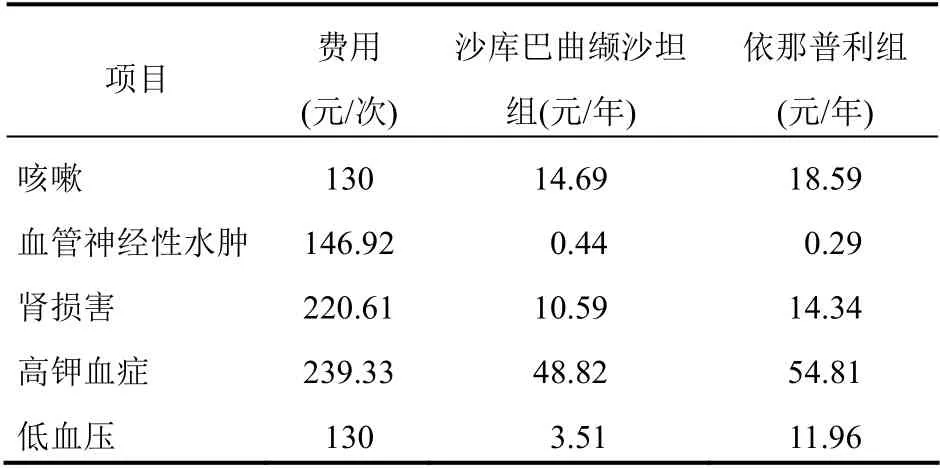
表2 不良反应成本
1.2.3 健康效用及转移概率本研究根据PARADIGM-HF 研究,对两组各状态健康效用值赋权重,纽约心脏协会心功能分级Ⅱ~Ⅳ级的效用值来源于国内大型研究结果[17]。各状态健康效用值见表3。
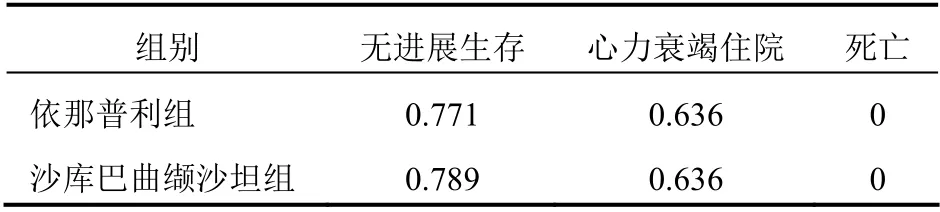
表3 各状态健康效用值(QALYs)
本研究各组的心血管死亡率及心力衰竭住院率来自PARADIGM-HF 研究,各状态间的转移概率通过发生率和概率转换公式获得[18]。
1.2.4 阈值标准及贴现本研究采用3 倍人均国内生产总值(GDP)作为成本-效果阈值,从国家统计局公布的数据获取2019年我国人均GDP 为71 000 元,即意愿支付阈值为213 000 元,成本和健康产出的贴现率设为5%[14]。
2 结果
2.1 成本-效用分析
模型的结果显示,40 个循环周期后,沙库巴曲缬沙坦组与依那普利组相比效用增加1.06 QALYs,成本增加121 772.76 元,增量成本-效用比为114 879.96 元/QALY,成本-效用分析结果见表4。

表4 成本-效用分析
2.2 敏感性分析
单因素敏感性分析结果显示沙库巴曲缬沙坦每年治疗费用和沙库巴曲缬沙坦组无进展状态效用值对模型结果稳定性影响最大,其他参数如依那普利每年治疗费用、住院费用和贴现率等对模型结果影响较小。见图2。
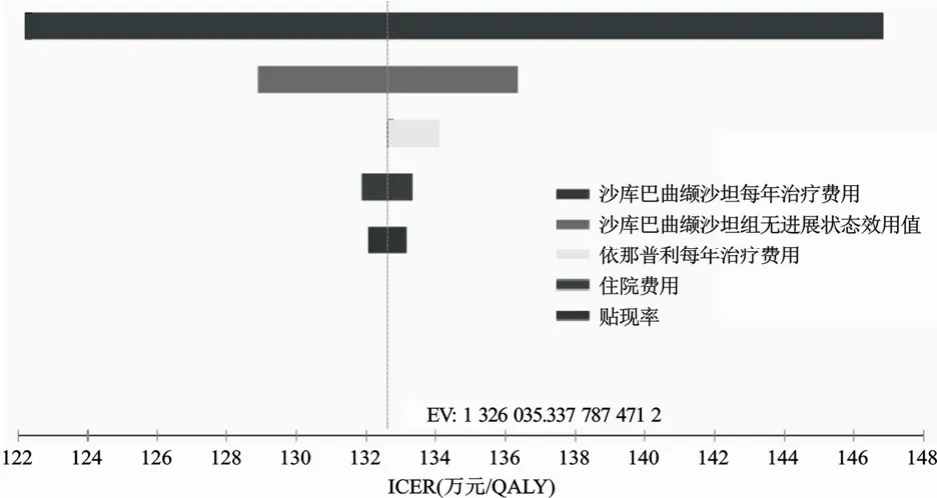
图2 单因素敏感性分析的卷风图
概率敏感性分析结果显示当意愿支付阈值为213 000 元/QALY 时(2019年我国3 倍人均GDP),沙库巴曲缬沙坦组100%具有成本-效用。不同意愿支付阈值下沙库巴曲缬沙坦组与依那普利组相比获得净效益的概率见图3。

图3 概率敏感性分析可接受曲线
3 讨论
目前在我国没有设定成本-效用阈值,根据世界卫生组织关于药物经济学评价的推荐意见:增量成本-效果比(ICER)<1 倍人均GDP,极具成本-效果;1 倍人均GDP<ICER<3 倍人均GDP,具有成本-效果;ICER>3 倍人均GDP,不具有成本-效果[19]。本研究结果显示,沙库巴曲缬沙坦组与依那普利组相比,增量成本-效用比低于我国3 倍人均GDP,因此可以认为,与依那普利治疗方案比较,沙库巴曲缬沙坦治疗心力衰竭更经济,这与其他学者报道的研究数据一致。国内关于沙库巴曲缬沙坦的药物经济学评价相关研究目前还没有,国外相关研究较多,例如van der Pol 等[20]的研究表明,假设意愿支付阈值为18 250 欧元/QALY,在成本-效益可接受曲线上,沙库巴曲缬沙坦治疗方案最具有成本-效益,此研究同时计算了德国的ICER 与之前公布的欧洲成本-效益分析相比较,研究者认为在德国沙库巴曲缬沙坦更具有成本-效益。Borges 等[21]的研究表明,在葡萄牙沙库巴曲缬沙坦与依那普利相比,可使预期寿命延长0.5年,质量调整生命年(QALYs)增加0.4年,ICER 为22 702 欧元/QALY,沙库巴曲缬沙坦是一种具有成本-效益的治疗方案。这两项研究报道了沙库巴曲缬沙坦与依那普利相比更具经济性。
本研究存在一定局限性,使用的是来自PARADIGM-HF 研究的临床疗效数据,国外人群与国内人群在生理体质特征上存在一定差异,心血管死亡率和与心力衰竭相关的住院率会存在一定偏差。此外,本研究仅考虑了直接医疗成本中的药品成本及不良反应处理成本,没有考虑其他成本。相关研究还有待深入。

