胰岛素自身免疫综合征的研究进展
李静文,刘 沛,樊金梦,齐 昊
胰岛素自身免疫综合征(insulin autoimmune syndrome,IAS)是由血中高浓度胰岛素自身抗体(insulin autoantibodies,IAA)引起的以高胰岛素血症及自发性低血糖发作为特征的一种自身免疫性疾病[1]。该病一直被认为发生率极低,然而近10年的多地区多项研究表明IAS的发病率在自发性低血糖病人中并不低[2-5]。IAS的临床表现包括自主神经相关症状(饥饿、震颤、焦虑)和神经糖原减少症状(易怒、行为改变、混乱、健忘症、癫痫发作、意识丧失)[6]。当前所报道的IAS病例在严重程度、持续时间和缓解率方面差异很大[7]。与健康人相比,自发性低血糖病人引起低血糖症状的临界值要低得多[8],故IAS导致的低血糖症状通常较为轻微,但也有严重表现(直至癫痫发作和昏迷)的病例报道[9]。本研究将着重对近年来胰岛素自身免疫综合征的新观点、假说、机制以及新的临床治疗原则进行汇总、整理,并提出建议。
1 IAS
1.1 发病机制 IAA的存在是IAS的发生基础。而IAA高结合力和低亲和力的特征是IAS特征性自发性低血糖发生的根本原因[10]。高结合力使得每个IAA可以结合多个胰岛素形成大抗原抗体复合物,显著改变药代动力学和药效学特征[11]。图1[2]展示了正常人和IAS病人的血糖、胰岛素总浓度及游离胰岛素浓度的变化情况。起初,病人体内血糖、胰岛素总浓度和游离胰岛素浓度处于平衡状态,抗原抗体复合物的结合率和解离率大致相等,合适的游离胰岛素浓度维持血糖在正常范围。一旦进食,由于病人餐时分泌的胰岛素会有相当一部分与IAA结合,而大量与IAA结合的胰岛素无法发挥降糖作用,病人的血糖升高(这种高血糖症解释了一些IAS病人糖化血红蛋白升高),接下来,高浓度的血糖会刺激胰岛β细胞分泌更多的胰岛素,数小时后,病人血糖恢复正常,胰岛素分泌减少,游离胰岛素减少,由于亲合性低,此时胰岛素-胰岛素抗体复合物大量解离,血清游离胰岛素浓度骤升,从而引起低血糖发作[7],胰岛素与自身抗体结合和解离不受血糖变化调控,造成反复低血糖与高血糖并存。这种巨大的血糖波动也给病人的胰腺造成了更大的负担,故IAS病人常伴有糖耐量减低或糖尿病。
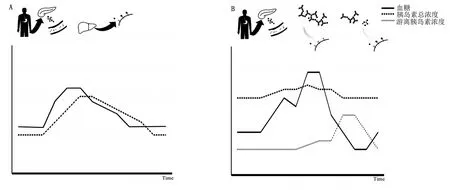
图1 正常人和IAS病人血糖、胰岛素总浓度及游离胰岛素浓度的变化情况
现代胰岛素类似物虽有时可产生胰岛素抗体,但很少能引起血糖调节异常[12]。这是因为与甲巯咪唑诱导的IAA相比,外源性胰岛素诱导产生的IAA具有更高的亲和力和更低的结合力,只能形成较小的抗原抗体复合物,具有较低的自发解离率[13],故而引起的症状较为轻微,这也是非经典型IAS发现较晚的原因之一。
1.2 诊断与鉴别诊断 IAS作为一种较为罕见的疾病,当前尚无公认的指南,但临床上常常用以下方式诊断。首先,诊断低血糖,这可以通过Whipple三联征的存在来证明[14];然后在低血糖发作期间同时测定血清胰岛素和C肽浓度,IAS病人胰岛素浓度极高,通常高于1 000 pmol/L[15],而C肽浓度则可协助对高胰岛素病人胰岛素的来源进行鉴别;最后,化验IAA,这一步也是确诊IAS的金标准。虽然当前已经有了简单、快捷、低廉的IAA检测方法,但其敏感性却并不令人满意[16]。造成假阴性最常见的因素为:IAA可能属于不同的Ig类,虽然其更常见于IgG,但也有报道为IgA和IgM的IAA,临床上最常用的IAA检测只能检测到IgG类。如何有效检出IAA,提高敏感性,同时把控成本,是当前优化IAA检验的重中之重。
IAS的鉴别诊断相对简单,一旦检测出血清中存在IAA,即可确诊IAS,故IAA检验在临床中的推广至关重要,此外,更应认识到,一旦病人存在反复发作的低血糖,便要明确诊断[2],以避免多余的检查及错误的治疗方式给病人带来不必要的损伤,延误甚至加重病情[17],故所有可导致自发性低血糖发作的疾病均需与IAS进行鉴别诊断,常见的包括胰岛素瘤、非胰岛素瘤胰源性低血糖综合征(NIPHS)、B型胰岛素抵抗等,尤其应注意多重疾病同时存在的情况。
1.3 治疗 由于当前对于IAS了解有限,IAS的治疗方案目前尚无统一标准。但通常临床上采用的方案包括停止诱因接触、少食多餐、糖苷酶抑制剂、免疫抑制剂、血浆置换[18]、胰腺切除术等。2019年,一项研究表明,尽管抗免疫治疗有效,但少食多餐、低血糖指数饮食和阿卡波糖在许多病人中效果良好[19]。2020年,日本一项病例报道指出,病人经类固醇治疗后,其血清IAA不仅浓度下降,且出现了结合力下降、亲和力上升的特点[20],具体机制尚不明确,但为IAS的治疗提供了新的思路。近年来,研究发现一种抗CD20单克隆抗体利妥昔单抗,可单独用于治疗难治性IAS[21],其在IAS治疗中的合理应用来自1型糖尿病免疫干预试验“Trial Net”,此研究表明,在40%以前呈IAA阳性的病人中,1个疗程的利妥昔单抗可使IAA完全消失,其效果可持续3年。
独立于药物治疗与饮食调控之外,连续葡萄糖监测(CGM)[22]、闪光葡萄糖监测(FGM)[23]均已证明可有效帮助糖尿病病人降低糖化血红蛋白(HbA1c)浓度,并已被成功应用于IAS。
IAS的预后尚未得到系统的调查,当前报道显示,一旦正确治疗并痊愈后只有少数病人在再次使用诱发IAS的药物后复发,而在这些复发的病人中,大多数人在没有接触任何已知的诱发因素的情况下复发。即使在最后一次低血糖发作1年后,也有可能复发,故正确的随访时机尚不清楚[2]。但如果病人长期未得到正确的诊断和治疗,病人的血糖波动会难以控制,必然很快引起一系列由于血糖控制不佳导致的糖尿病相关并发症,甚至很快出现心脑血管栓塞、肾衰竭、失明等一系列严重并发症,严重降低生活质量。
2 新进展
2.1 流行病学 当前全球共报道IAS 400余例,约300余例报道于日本。值得注意的是,近10年,IAS在全球不同地区的报道数目越来越平均,可能与治疗IAS相关药物的广泛使用有关;另一方面可能与对IAS认识的逐步提高有关[2]。虽然IAS在全球范围内的确切发病率仍有待研究,但是近年来的研究认为IAS报道率很可能远低于实际发病率[2]。IAS低血糖症状往往较轻,且有自发缓解倾向,往往容易被忽略;且从科研价值的角度,某些新发现的IAS病例可能会因为缺乏临床新颖性被放弃报道;再者,IAS的诊断以循环中IAA的发现为金标准,但目前IAA检验的敏感度仍有待提高。
2.2 病因学 IAS的病因尚未被完全了解,目前最广为被接受的理论是在人白细胞抗原(human leukocyte antigen,HLA)表型的基础上[24],由外部各种诱因诱发体内产生具有致病性的IAA所致。IAS的病因详见表1。

表1 IAS的病因
HLA DRB1*0301、DRB1*0404是最早被发现的与IAS相关的基因型[25],且此基因型在日本人中发现频率较其他地区高很多,很长一段时间被认为是IAS的区域分布差异所致。近10年随着IAS在全球的新发病例的报道分布更为平均,这一理论的可信度受到了挑战,直到2019年在意大利病人中发现了新的与IAS易感性相关的基因型HLA-DRB1*04[26],这也表明了在不同人种中可能有不同的基因型操控着IAS的易感性,随着基因技术的发展和未来研究的深入,可能会有更多的基因型被发现,不同的基因型是否会有着不同的作用机制甚至不同的病例特点有待未来深入研究。
在IAS的各种诱因中,以甲疏咪唑报道最多,其次为α-硫辛酸,此外还有氯吡格雷、白蛋白、卡比马唑等药物,这些药物大多临床使用率极高,故其可能引起IAS的风险在临床中不可忽略。与IAS发病相关的药物大多是含巯基的还原化合物,有研究认为,这些药物会结合并切割胰岛素链A和B之间的巯基键,导致其分子结构的构象变化,进而增强分子的免疫原性[27],且在胰岛素链之间的键断裂之后,抗原提呈细胞可能结合更多的胰岛素A链的线性片段,从而激活自我定向的胰岛素特异性T辅助细胞[2]。但这一假说不足以解释某些非巯基化合物也可诱发IAS,例如白蛋白[28]。
自IAS最初被报道以来均被认为不会发生于接触过外源性胰岛素的病人,然而近年来越来越多的病例报道了由外源性胰岛素导致的IAS,为加以区分,前者被称为经典型IAS,后者被称为非经典型IAS[10]。糖尿病病人本身便存在高血糖,且极易因胰岛素使用不当引起低血糖发作,故而非经典型很容易被糖尿病所掩盖,这也是非经典型IAS的发现远远迟于经典型IAS的原因之一。而作为糖尿病的一线用药,外源性胰岛素使用十分广泛,所以不得不警惕大量的胰岛素使用人群中可能被忽视的IAS及IAS长期持续存在所造成的一系列糖尿病相关并发症。所以,在使用外源性胰岛素治疗前,应该对病人进行IAA检测,并在病人开始规律使用外源性胰岛素后,定期复查IAA,以便及时发现病情并进行干预,以避免和改善长期反复接触诱因造成的难以控制的血糖波动,从而避免和延缓一系列心脑血管、神经、眼、肾相关并发症的发生,改善预后。甚至有条件的人群,可考虑在用药前进行基因检测,危险人群尽量避免接触IAS的可能诱因。某些病毒感染也是IAS的常见诱因,其机制可能是病毒作为一种超级抗原,诱导机体产生IAA,从而导致IAS[2]。有研究发现IAS与一些疾病并存,但其临床意义仍有待进一步研究。此外,还有一些无明显诱因自发性病例的报道,多见于日本;有研究认为某些病例报道可能是由于对病例诱因的错误认识造成[5]。
3 小结与展望
对于反复低血糖发作的病人,在进行昂贵的影像学检查前,应考虑先行糖耐量实验(OGTT)、胰岛素释放及C肽释放试验。如有明确的高胰岛素血症,应当立即完善IAA检测,明确诊断后再予以针对性的治疗方案,避免错误的诊断及治疗方案延误病情。虽然IAS的相关研究已经取得了一定成果,但仍有一些不足之处,特别是疾病的发病机制和治疗方面。尽管由于病情罕见,招募足够数量的IAS病人很困难,但仍应该引起重视,积极研究,寻找循证医学证据,以指导进一步诊治。

