经皮血管内介入治疗脑动脉狭窄的疗效
潘海珍,魏林平,邹志才(龙川县人民医院,广东 龙川 517300)
脑动脉狭窄分型较多,其中以动脉粥样硬化性狭窄为高发类别,该病可影响颅内血流动力学指标,降低血管支配区域脑组织血液供应量,诱发脑组织及相关神经组织细胞坏死凋亡,及时治疗该病可降低短暂性脑缺血及缺血性脑卒中发病几率[1-2]。 以支架置入、血管狭窄段球囊扩张的血管介入治疗及以内科药物为代表的非手术性药物治疗均对改善患者临床症状有一定效果[3]。 采用抗凝和血小板药物治疗则虽有一定的治疗效果,但是患者复发率较高,且当狭窄程度增加会增加患者脑梗死的风险。 血管内介入术于20 世纪80 年代开始用于治疗脑动脉狭窄,因创伤小、患者痛苦程度较轻、住院时间较短等优势,已得到越来越多的医生和患者的青睐与认可[4]。 为进一步探究介入治疗与药物治疗的临床疗效区别,特选取脑动脉狭窄患者开展本研究。 报道如下。
1 资料与方法
1.1 一般资料 选取2017 年6 月至2020 年6 月我院收诊的脑动脉狭窄患者82 例。依照治疗方式不同分为对照组和研究组各41 例。对照组中男28 例、女13 例;年龄39~79(61.25±8.15)岁;脑动脉狭窄程度Ⅰ级12 例、Ⅱ级25 例、Ⅲ级4 例。 研究组中男24例、女17 例;年龄38~78(61.26±8.14)岁;脑动脉狭窄程度Ⅰ级10 例、Ⅱ级26 例、Ⅲ级5 例。 两组患者性别、年龄、病程等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。 本研究经我院医学伦理会审核批准。
1.2 纳入与排除标准 纳入标准:(1)经CT 血管造影或脑CT、MR 造影检查显示患者存在颅内动脉粥样硬化性狭窄;(2)临床症状符合缺血性脑血管病症状与定位体征表现;(3)脑动脉狭窄段位于前循环大脑中动脉近端血管处;(4)均对本研究知情,并签署知情同意书。排除标准:(1)存在蛛网膜下腔出血、动静脉畸形、海绵状血管瘤、颅内动脉瘤等疾病;(2)颅内动脉狭窄分型为非复杂性颅内粥样硬化性狭窄或肺动脉粥样硬化性狭窄者;(3)未能全程参与本研究;(4)不耐受血管介入治疗者;(5)合并心肝肾功能严重不全。
1.3 方法
1.3.1 对照组 采用药物治疗。所选取药物包括:血压调控药为硝苯地平控释片(生产厂家:拜耳医药保健有限公司,批准文号:国药准字J20180025),将血压控制在130~140/70~80 mmHg;糖化血红蛋白控制(指标控制需<6.5%);稳定血脂类药为他汀类盐酸倍他司汀片(生产厂家:上海上药信谊药厂有限公司,批准文号:国药准字H31022080);抗血小板类药为阿司匹林肠溶片(生产厂家: 拜耳医药保健有限公司,批准文号:国药准字J20171021)、硫酸氢氯吡格雷片(生产厂家:杭州赛诺菲制药有限公司,批准文号:国药准字J20180029)。
1.3.2 研究组 应用血管内介入治疗方案。 患者进入手术室后对心率、血压、血氧饱和度等指标进行常规监测。结合患者情况应用全麻或局麻方案,于经股动脉采用seldinger 技术穿刺;手术期间给予静脉推注肝素2 000U 肝素化,即可行造影检查确定靶血管病变位点,对血管狭窄程度二次评估。术前常规携带微导丝,将微导丝置至血管病变远端处;微导丝携带Gateway 球囊直至狭窄血管处,确保狭窄段扩张;随后取交换导丝,将其置于微导管处,植入Enterprise支架,保证扩张质量;支架置入成功后,采用靶血管造影技术评估血管扩张治疗情况。 术后予以抗血小板药物治疗3 个月,并行常规对症处理。 持续观察1 年后比对两组疗效。
1.4 临床观察指标 (1)CT 检查指标:分别于治疗前1 d、 治疗10 d 后采用西门子公司提供64 排螺旋CT 检查设备检查患者大脑动脉狭窄段收缩期峰值流速(PSV)及收缩期搏动指数情况;(2)脑血流灌注指标:分别于治疗前1 d、治疗10 d 后应用CT脑灌注成像技术分析两组脑部脑血流速度(rCBF)、局部脑血管容积(rCBV)及通过时间(MTT);(3)临床不良事件:患者治疗1 年内临床不良事件(死亡、皮质下动脉粥样硬化、TIA、缺血性脑卒中)发生患者数进行随访,不良事件发生率以百分比形式表达。
1.5 统计学处理 采用SPSS 21.0 统计学软件进行数据处理。 计量资料以(±s)表示,行t检验;计数资料以例(百分率)表示,行χ2检验。P<0.05 示差异有统计学意义。
2 结果
2.1 两组治疗前后CT 检查指标比较 治疗前,两组PSV 及搏动指数比较,差异无统计学意义(P>0.05);治疗10d 后,两组PSV 及搏动指数均显著低于治疗前,且研究组低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组治疗前后CT 检查指标比较(±s)
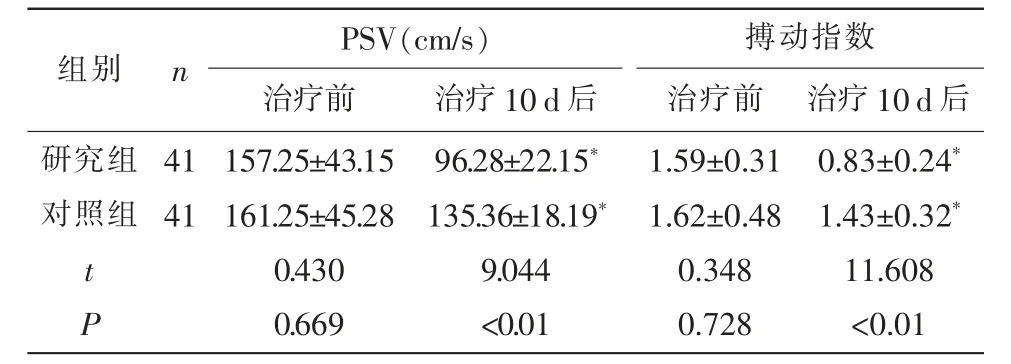
表1 两组治疗前后CT 检查指标比较(±s)
注:与同组治疗前比较,*:P<0.05。
?
2.2 两组治疗前后脑血流灌注指标比较 治疗前,两组rCBF、rCBV 及MTT 水平比较,差异无统计学意义(P>0.05);治疗10 d 后,两组rCBF 及rCBV 水平较治疗前显著提升,MTT 水平较治疗前显著降低,差异有统计学意义(P<0.05);且研究组rCBF 及rCBV水平显著高于同期对照组,MTT 低于同期对照组,差异有统计学意义(P<0.05)。 见表2。
表2 两组治疗前后脑血流灌注指标比较(±s)

表2 两组治疗前后脑血流灌注指标比较(±s)
注:与同组治疗前比较,*:P<0.05。
?
2.3 两组临床不良事件比较 随访1 年,对照组总不良事件发生率为41.46%(17/41),显著高于研究组19.51%(8/41),差异有统计学意义(P<0.05)。 见表3。

表3 两组临床不良事件比较[n(%)]
3 讨论
颅内动脉粥样硬化性狭窄治疗策略尚存在争议,非手术治疗方案下的药物疗法旨在降低颅内动脉粥样硬化的危险因素,如血糖、血脂及血压水平,以延缓血管狭窄病程进展,但仍难以对进展性脑卒中及再发性脑卒中有效控制[5-6]。 经过大量的临床实践,目前在国外及国内有条件的地方,经皮血管内介入治疗已经是治疗颅内动脉粥样硬化性狭窄的主要方法。该方法属于微创治疗,具有创伤小、安全性高、不良反应相对较少的优点,并且可以一次性、直观地了解整个脑动脉的血流灌注情况,有利于确定下一步治疗方案[7]。 血管内介入治疗可直达“犯罪”血管处,以支架扩张的形式,强化远端血管处血流供应水平,以改善患者颅内血流动力学指标[8]。rCBF、rCBV、MTT 为临床评价颅内动脉血管狭窄程度的常用指标,正常情况下患者健侧及患侧指标数值水平差异不大。 病理状态下,脑循环储备代偿机制被激活,诱发rCBV 及MTT 指标显著变化;脑内灌注压下降至较低水平时,则将诱发rCBF、rCBV 下降及MTT 指标升高[9]。 本研究显示,治疗10 d 后,两组rCBF 及rCBV水平较治疗前显著提升,MTT 水平较治疗前显著降低,且研究组rCBF 及rCBV 水平显著高于同期对照组,MTT 低于同期对照组,这说明与单用药物治疗方案相比,血管内介入治疗对脑血流灌注的改善程度更显著,对于狭窄段血管扩张效果更为明显,从而提升患者的脑组织血流灌注水平。 影像学复查结果显示,血管介入治疗后,患者颅内皮质下动脉粥样硬化发生率有明显下降。 治疗10 d 后,研究组PSV 及搏动指数均显著低于治疗前,也进一步验证了血管内支架介入治疗相较于药物治疗方案的疗效优势。
药物治疗主要以预防缺血、抗血小板聚集为治疗原则。血小板与内皮细胞释放聚集激动剂时,采取抑制血小板聚集药物治疗效果有限。 本研究通过随访发现,研究组出现缺血性脑卒中、出血性脑卒中等临床不良血管事件的发生率显著低于对照组。 这表明血管介入治疗可可以更好的改善病变血管的狭窄程度,增大血管管腔,进而更好的纠正血管的血流动力学紊乱情况,改善患者的神经功能缺损症状与临床体征,与蔡瑞兴等[10]的研究结果相符。 究其原因,血管内支架置入能在不阻断血流的情况下保证大脑血流灌注的基本需求,改善患者脑组织血液供应水平,降低缺血坏死部位脑区的持续性损伤,可以在一定程度上减少缺血性并发症的发生。此外,经皮血管内介入治疗可去除栓塞源、预防栓塞性脑梗死、解除动脉狭窄,降低术后再狭窄发生的风险,进一步避免了TIA 发生[11-12]。
综上,于脑动脉狭窄治疗中应用经皮血管内介入治疗方式,可显著改善患侧脑组织血液供应水平,扩张血管狭窄段,减低临床不良事件发生。本研究还存在许多不足之处:(1)研究样本量较少,周期较短,患者远期疗效还有待研究。(2)限于实验条件所研究的评价指标有限,可能对实验结果有一定影响。希望将来可进行多中心、长周期、大样本的前瞻性研究,以便更清楚地阐述经皮血管内介入治疗脑动脉狭窄的临床疗效。

