包裹夹闭术治疗颈内动脉血泡样动脉瘤6例临床分析
韦明桂,陈来照,宋绪林
血泡样动脉瘤(blood blister-like aneurysm,BBA)可位于颅内任何部位,但最好发于颈内动脉床突上段前壁或前内侧壁[1]。颈内动脉BBA起源于非分支动脉血管壁,瘤体小、瘤颈宽、瘤壁脆弱,较普通的囊性动脉瘤更易破裂出血[2],属于特殊类型的复杂动脉瘤,处理不当易导致灾难性后果。目前BBA仍是神经外科治疗的难点,对于BBA的最佳治疗方案尚无定论,无论是开颅动脉瘤夹闭,还是血管内介入治疗,都难以取得满意疗效。有研究认为,颅内外血管搭桥联合载瘤动脉闭塞技术可能最终治愈血泡样动脉瘤,但该手术操作复杂,技术要求高,且手术费时,难以在临床上普遍开展。现分析包裹夹闭术治疗部分直接夹闭和血管内介入均难以处理的血泡样动脉瘤6例的临床特点、诊治过程及随访结果,为临床上治疗BBA提供依据。
1 临床资料
1.1 一般资料 选取2016年12月—2021年12月山西医科大学第二医院收治颈内动脉BBA患者6例,男1例,女5例,年龄35~62岁,中位数45岁;合并高血压病3例,糖尿病2例,均无明显头颈部外伤病史。术前Hunt-Hess分级[3]Ⅱ级2例,Ⅲ级2例,Ⅳ级2例,见表1。

表1 BBA患者6例临床资料分析
1.2 首发症状 均表现为剧烈头痛,同时伴有意识不清4例,恶心、呕吐2例,肢体活动不灵等缺血表现2例。
1.3 影像学表现 患者均行头颅CT检查,可见蛛网膜下腔出血,出血多见于侧裂,进一步完善数字减影血管造影(DSA)明确BBA,其中2例行3D-DSA检查后明确诊断。DSA检查中,3例患者发现存在不同程度的动脉粥样硬化。动脉瘤位于颈内动脉前壁5例,前内侧壁1例。
1.4 动脉瘤包裹夹闭术 6例BBA患者均行动脉瘤包裹夹闭术,术前均行DSA 检查评估侧支循环代偿情况,完善各项实验室检查,充分评估手术风险,根据术前影像学检查所显示的病变位置、特征制定手术方案,采用合理的手术入路。所有患者术前均暴露颈段颈内动脉,以备术中临时阻断控制出血。开颅前早期持续侧脑室引流,充分释放脑脊液,使脑组织塌陷,预留较大的操作空间。手术采用标准翼点入路或改良翼点入路,仔细分离侧裂,暴露动脉瘤及分离周围重要的分支血管,夹闭前临时阻断近端血流,裁剪大小合适的包裹材料,对载瘤动脉及动脉瘤进行环形包裹,避开周围血管分支,然后动脉瘤夹夹闭固定包裹材料。使用血管补片2例,薄层棉片(Teflon棉)4例。动脉瘤成功夹闭后均行吲哚箐绿荧光造影,可见动脉血流通畅,动脉瘤未见显影,造影剂未渗漏。3例经典病例诊治经过见图1、2。
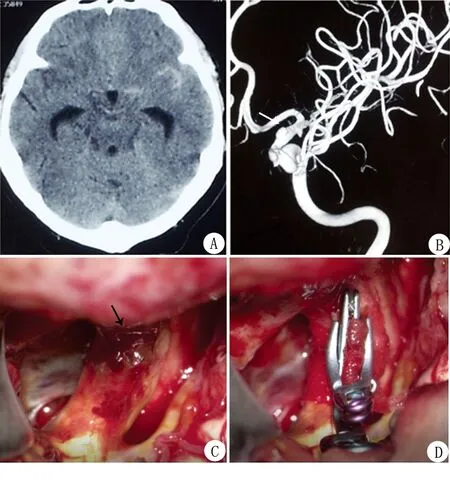
注:A.术前头颅CT示左侧裂蛛网膜下腔出血;B.术前3D-DSA见动脉瘤位于左侧颈内动脉床突上段前壁,宽基底(箭头指向BBA);C.术中见动脉瘤表面覆盖一层凝血块;D.术中取相应大小薄层棉片环形包裹载瘤动脉及动脉瘤,动脉瘤夹夹闭固定
1.5 结果与预后 术中动脉瘤破裂出血1例,经动脉瘤夹闭成功,其余5例手术过程顺利。术后随访3个月~4年,中位数18.5个月。患者均行DSA复查,未见动脉瘤复发,出现动脉轻度狭窄2例,但无临床症状,无神经功能障碍。预后随访采用mRS评分即改良Rankin评分量表,评价脑卒中患者神经功能恢复情况。mRS评分≤2分表示预后良好,mRS评分>2分表示预后差[4],其中0分2例,1分2例,2分1例,3分1例,见表1。

注:A.术前头颅CT示左侧外侧裂池蛛网膜下腔出血;B.术前3D-DSA见左侧颈内动脉前壁BBA可能;C.术中见动脉瘤(箭头所指)呈红色血泡样,瘤壁薄;D.取相应大小的薄层棉片环形包裹载瘤动脉及动脉瘤,动脉瘤夹夹闭固定
2 讨 论
血泡样动脉瘤发病率低下,占颈内动脉瘤的0.9%~6.5%[5-6],好发于颈内动脉床突上段的前壁和前内侧壁,且右侧多见。关于BBA的发病机制目前尚不清楚,血流动力学改变及动脉粥样硬化可能是导致BBA形成的主要原因[7-8]。BBA形态结构特殊,呈宽基底的半球形微小突起,相关病理研究显示[9],BBA管壁结构不完整,缺乏内膜及弹力层,仅有外膜及纤维结构,耐受血流冲击的临界点较低,极易破裂出血。诊断主要依靠影像学检查,BBA体积微小,易被颈内动脉及骨质遮挡,普通血管造影很难发现,建议行3D血管旋转成像[10],另外,BBA可在短期内发生形态变化,由血泡样向囊状转变,首次造影阴性的患者建议短期内复查,可能有阳性发现,提高检出率。DSA仍是诊断血泡样动脉瘤的“金标准”,但最终的确诊还是依赖术中探查及术后病理[11]。
BBA治疗颇为棘手,通过不断的研究探索,提出了很多针对BBA的治疗方案,如单纯夹闭、单纯包裹或联合夹闭、单纯缝合或联合夹闭、颅内外血管搭桥联合动脉瘤孤立术、单纯栓塞、支架辅助栓塞、多重叠支架、密网支架、血流导向装置等,但是鉴于BBA病理结构的特殊性,不管采取何种治疗方案,均难以取得令人满意的临床效果,最佳的治疗方案目前还存在争议[12]。有荟萃分析指出[13],显微外科手术的动脉瘤完全闭塞率高于血管内治疗,但有较高的术中出血风险,且并发症发生率高;血管内治疗则具有较高的安全性,但完全闭塞率较开颅手术低,且有更高的复发和再出血风险,术后需长期服用抗凝药物也会进一步增加出血的风险,患者往往需要再次治疗,增加患者的痛苦及手术费用。此外还有被认为可最终治愈BBA的颅内外血管搭桥联合动脉瘤孤立术,但该手术过程复杂,技术要求水平较高,且急性期蛛网膜下腔出血血管痉挛,术后仍有发生脑梗死的风险[14]。
当BBA无法进行手术直接夹闭或血管内治疗时,特别是对于像BBA一样的宽颈、壁薄的动脉瘤,包裹夹闭术是一种可行的替代方法[15-16],即在瘤颈夹闭前使用包裹材料环形包裹载瘤动脉及病变,在保证载瘤血管通畅的同时加固动脉瘤壁,防止动脉瘤进一步扩张,同时增加摩擦力,防止瘤夹滑脱撕裂瘤颈。BBA呈宽颈,甚至与周围正常的载瘤动脉没有明确的分界,常伴有载瘤动脉壁瘤化,且瘤壁非常脆弱,单纯夹闭易撕裂瘤颈导致术中发生不可控制的大出血。为避免动脉瘤颈撕裂,夹闭时需夹取部分正常的载瘤动脉壁,若夹闭过多,会导致载瘤动脉狭窄,术后引起严重的缺血性并发症。按Bojanowski等[17]对BBA进行形态学分型中,Ⅰ、Ⅱ型BBA病变累及范围小,采用直接夹闭可能是简单且安全有效的治疗措施;对于Ⅲ、Ⅳ型BBA病变可能扩展至载瘤动脉纵轴,采用包裹夹闭术更能有效解决问题。BBA患者多数以蛛网膜下腔出血就诊,严重时出血较多甚至伴有颅内血肿形成,此时采用显微外科开颅手术可在解决动脉瘤的同时清除颅内血肿,挽救患者的生命。
在开颅手术前,需充分评估手术风险。建议所有患者术前均行血管造影,评估动脉瘤的大小、形态、位置、指向等情况,为后续的治疗方案提供指导意见。重点评估患者的侧支循环代偿情况,若代偿良好,术中若发生不可控制的出血时,可直接行动脉瘤孤立术;若代偿差,建议在行动脉瘤孤立术前先行颅内外血管搭桥手术,建立侧支循环。
手术过程中动脉瘤破裂的风险极大,BBA位置深,操作空间狭小,可先行侧脑室钻孔引流术,缓慢释放脑脊液,使脑组织塌陷增加手术视野;预先解剖颈动脉,尽量磨除前床突,预留临时阻断夹的放置空间。夹闭前临时阻断近端的血流,减少瘤腔内血流,使BBA体积缩小,有利于手术安全进行,但要注意阻断血流时间的控制,避免阻断时间过长引起术后脑缺血症状。BBA周围临近重要的神经血管,如后交通动脉、脉络膜前动脉等,放置包裹材料时要注意避开这些重要的穿支血管,必要时可将包裹材料进行裁剪行交叉包裹。夹闭完成后常规行吲哚箐绿荧光造影,查看血管通畅情况,指导调整动脉瘤夹,有时需要放置多个瘤夹加强固定。
包裹材料的选择也应谨慎,其可引起严重的炎性反应、异物肉芽肿、感染等并发症。目前常用的包裹材料包括棉布、薄纱、肌肉、硅橡胶片、自体硬脑膜、纤维素织物、聚四氟乙烯等。最初使用的肌肉、筋膜等自体组织易吸收,不能很好地防止BBA复发和再出血,目前已很少使用。当前聚四氟乙烯材料使用较多,且效果较好。有学者对BBA患者采用聚四氟乙烯材料进行包裹夹闭,均取得满意的临床效果,未发现相关并发症,患者随访预后良好[18-19]。还有直接内衬包裹材料的血管环绕夹,但是这种瘤夹应用较少,使用较局限,其尺寸固定,只能用于大小相匹配的血管。本研究6例BBA患者中2例使用血管补片,4例患者使用薄层棉片行包裹夹闭治疗,血管补片及薄层棉片易裁剪,与走形弯曲的颈内动脉有较强的贴附性,可完整地包裹动脉瘤,且机械应力较强,足够对抗快速的血流冲击防止动脉瘤进一步扩大,在随访中患者未出现明显的异物反应,预后良好。但本研究例数有限,且随访时间较短,血管补片及薄层棉片的使用效果还需较多的研究证实。
总之,BBA不同于普通的囊性动脉瘤,由于其病理的特殊性,易在血流冲击下破裂出血,严重威胁患者的生命安全,且其诊断和治疗复杂,是临床研究难点。目前BBA的治疗方式主要包括血管内介入治疗及开颅显微手术。随着介入技术及介入材料的不断发展,血管内介入治疗逐渐成为治疗BBA的首选方案,但该治疗存在一定的缺点,如耗材昂贵、需长期服用抗凝药、易复发再出血等,对部分患者来说可能很难承担这些风险。本研究使用包裹夹闭术治疗BBA,通过对6例 BBA 患者的临床诊治进行回顾性分析,发现包裹夹闭术是治疗BBA的有效选择之一。
利益冲突:所有作者声明无利益冲突

