改良式B超引导在休克患者桡动脉置管中的应用效果
张灿玲
萍乡市人民医院急诊科 (江西萍乡 337000)
休克患者具有病情变化急、血流动力学不稳定等特点,临床将血压及脉压作为对其诊断和治疗中最为重要的观察指标。对于休克患者,临床常规处置措施为尽快建立可实施血压监测并方便采集动脉血的血管通路[1]。因桡动脉置管具有位置表浅以及严重不良事件较少等优势,已成为目前临床常用的动脉置管位置[2]。超声引导穿刺属于一种可视新技术,可清晰显示桡动脉走形、与周围组织比邻关系以及解剖变异,便于寻找最佳的穿刺点,提升穿刺成功率,减轻穿刺损伤[3]。临床常用的超声引导技术为平面外引导和平面内引导,且大多数用于穿刺点定位,而目前关于采用改良B超引导(B超显影法引导)置管的研究较少。基于此,本研究探讨改良B超引导置管在休克患者桡动脉置管中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年12月至2020年8月我院收治的60例休克患者为研究对象,所有患者均行桡动脉置管,依据随机数字表法将其分为试验组和对照组,各30例。试验组男19例,女11例;年龄37~88岁,平均(62.54±12.71)岁;休克类型,心源性休克3例,低血容量休克4例,感染性休克23例;桡动脉深度1.6~5.5 mm,平均(3.57±0.95)mm。对照组男20例,女10例;年龄32~89岁,平均(60.58±14.09)岁;休克类型,心源性休克5例,低血容量休克3例,感染性休克22例;桡动脉深度1.3~5.3 mm,平均(3.26±0.96)mm。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核批准。
纳入标准:经心肌酶、CT、X线片以及磁共振等检查确诊为休克,持续24 h接受有创血压监测,家属已签署研究知情同意书。排除标准:有前臂手术史,合并局部感染,合并局部动脉栓塞,合并量化SaO2-Allen试验阴性。
1.2 方法
1.2.1穿刺前准备
两组采用相同的穿刺材料,均利用超声诊断系统ACUSON Oxana 2(德国西门子医疗系统公司,注册证号 国械注进20173231081)进行检查,且由同一穿刺小组完成穿刺,穿刺前,将患者的手臂外展、外旋,手腕背伸,手掌与手臂的内侧面朝上,充分暴露前臂;持续输注注射用盐酸瑞芬太尼[宜昌人福药业有限公司,批准文号 国药准字H20030197,规格 1 mg(以瑞芬太尼C20H28N2O5计)]0.5 μg/(kg·min)予以镇痛。
1.2.2穿刺方法
对照组采用B超划线法引导置管:将小枕垫于患者前臂前约1/3位置下方,于前臂下常规铺无菌巾,并将手臂固定;先利用平面外技术对腕横纹上15 cm内桡动脉管径、走形、深度及周围组织进行观察,判断是否存在畸形、是否适合穿刺置管;之后利用平面内技术于距离腕横纹上5 cm以上的位置选取长约5 cm的内壁光滑和较为粗直的一段管径,利用平面外技术在此段两端桡动脉正上方用记号笔进行A、B两体表标记(A为近心端点,B为远心端点),并延长两标记点连线至近手腕处(延长段>4 cm);使用聚维酮碘消毒液[江西健宝医药科技有限公司,注册证号 赣卫消证字(2010)第A036号,规格 60 ml]对穿刺区域进行2遍消毒;消毒后保持无菌原则,操作者左手持探头纵向置于桡动脉上方的A、B段,右手持穿刺针将延长段上的一点(选在距离探头2~3 cm的位置,根据桡动脉的深度调整距离,桡动脉越深则进针点距离探头越远)作为进针点,快速刺入皮肤,低角度向B点方向实施进针,待穿刺针进至超声视野后将角度升高,于超声引导下经桡动脉前壁进至桡动脉,见回血后将针尾放低,并将针再向前推进2~3 mm,送外套管,撤出针芯,与压力传感器连接,消毒固定;若超声显示针在血管内但未见回血,则操作者可轻轻左右移动探头对针的偏离方向进行观察,可将针退回一部分进行角度调整后再次进行桡动脉穿刺,进针1次则为穿刺1次,在退针后再次实施穿刺则属于第2次穿刺,若穿刺3次未成功则为穿刺失败,而与压力传感器连接后仪器可显示动脉波形则为穿刺成功。
试验组采用改良式B超引导置管,即B超显影法引导置管:观察评估血管的方法与对照组相同,再次用横截面确认血管,根据血管走形对显影线进行固定,操作者左手持探头并将其纵向置于桡动脉显影线上方,右手持穿刺针于显影线处(显影线与皮肤的交汇处)并将其作为进针点,待进针点确定后,将超声探头移行至向心侧3~4 mm,调整过程中保证显影线和桡动脉对准,沿桡动脉出现两个投影点;于进针点快速刺入皮肤后在桡动脉上方的皮下组织内行低角度浅行进针,待穿刺针进入超声视野后将角度升高,在两点一线方向置管,并于超声引导下穿刺后与压力传感器连接;操作过程中的消毒方法与对照组相同,若超声检查显示针在血管内但未见回血,相关操作与对照组相同。
1.3 评价指标
(1)穿刺效果:比较两组一次穿刺成功率、穿刺失败率、穿刺时间(利用秒表计算,由穿刺针准备好并开始刺入皮肤直至套管成功送进的时间)。(2)不良事件发生情况:比较两组血肿、穿刺口渗血(穿刺置管后在3 d内持续有少量血液由穿刺口渗出)、桡动脉后壁穿透等不良事件发生情况。
1.4 统计学处理
2 结果
2.1 穿刺效果
试验组一次穿刺成功率高于对照组,穿刺失败率低于对照组,穿刺时间短于对照组,差异均有统计学意义(P<0.05),见表1。
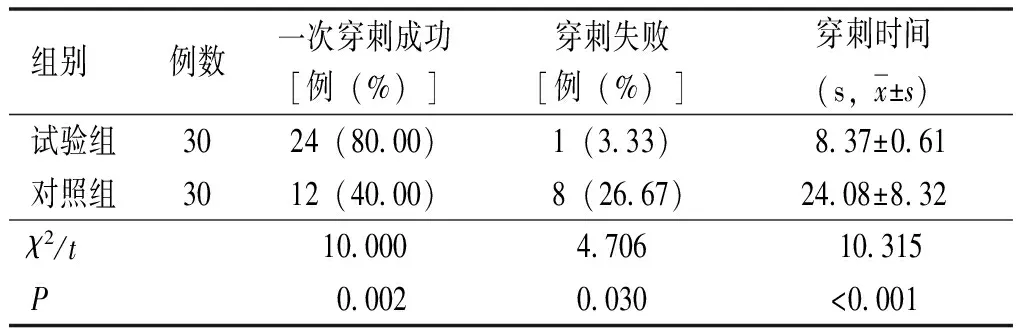
表1 两组穿刺效果比较
2.2 不良事件发生情况
试验组不良事件发生率低于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组不良事件发生情况比较[例(%)]
3 讨论
超声技术因具有可视性、安全性等优势已被广泛用于临床上各类血管的穿刺中,已成为医护人员的第三只“眼睛”,利于减少穿刺相关不良事件的发生[4]。随着高频、高清晰超声设备的出现和超声探头的持续改良,在急危重症患者抢救以及介入治疗中超声引导下的桡动脉穿刺置管应用频率呈上升趋势,且效果显著[5]。由于动脉穿刺相关不良事件较静脉穿刺更严重,故如何减少穿刺相关不良事件已成为临床研究的重点。
B超引导置管多采用平面外和平面内技术结合的方式。其中,B超划线法引导置管较为常见,可通过平面内技术显示针尖位置,平面外技术显示桡动脉走形、管径等情况,进而在一定程度上可提升穿刺成功率[6]。但是,在穿刺过程中,B超划线法引导置管需凭借操作者的手感和经验对进针方向、角度及进针过程中的细微操作进行判断,具有较高的主观性,对操作者的临床经验要求亦较高[7-8];且B超划线法引导置管过程中会出现针芯内有回血却无法顺利置管的情况,进而导致置管失败,出现血管痉挛、局部血肿等,影响再次穿刺操作,增加穿刺失败风险,延长穿刺时间[9]。而改良式B超引导置管可沿桡动脉的两个投影点对桡动脉皮肤进行定位,穿刺时低角度从进针点于两点一线方向精准穿刺置管,有助于提升穿刺及置管的准确性[10];且改良式B超引导置管中选择皮肤和显影线的交汇处为进针点,可缩短定位时间,在穿刺过程中可保持穿刺针在两个投影点间,降低穿刺置管中要求手眼配合的难度,进而缩短定位及穿刺时间,提高穿刺置管成功率;此外,首次穿刺成功率高可减少反复操作的可能,进而降低血肿、穿刺口渗血等不良事件发生率。本研究结果显示,试验组一次穿刺成功率高于对照组,穿刺失败率及不良事件发生率低于对照组,穿刺时间短于对照组,差异有统计学意义(P<0.05),进一步证实上述结论。
虽然改良式B超引导置管具有较好的效果,但试验组初期仍出现1例穿刺置管失败的病例,可能与操作者初期采用B超显影法引导置管操作不熟练有关。通过实践,我们总结了以下几点B超显影法引导置管经验:(1)应确保显影线与超声探头长轴垂直(即与短轴平行),保证外露在超声探头边上的显影线与探头下的显影线在同一条直线上,进一步保证显影线和皮肤投影点对准;(2)观察桡动脉时需注意右手的穿刺针是否在桡动脉的两个皮肤投影点上,左手的超声探头是否与皮肤始终垂直,进而确保桡动脉置管的准确性。
综上所述,将改良式B超引导应用于休克患者桡动脉置管中,可提高一次穿刺成功率,降低穿刺失败率及不良事件发生率,缩短穿刺时间。

