新生儿窒息后血灌注指数、乳酸、pH和碱剩余值的变化及其临床意义
贺玉娟,郑 辉,贾 楠,张卫星
(1.新乡医学院第四临床学院,河南 新乡 453003;2.新乡医学院第三附属医院检验科,河南 新乡 453003;3.新乡市中心医院新生儿重症监护室,河南 新乡 453003)
新生儿窒息是指新生儿出生后不能建立正常的自主呼吸而导致低氧血症、高碳酸血症甚至全身多脏器损伤,是围生期新生儿死亡和致残的主要原因之一[1]。新生儿窒息时缺氧和酸中毒会引起机体血流动力学改变,窒息开始时,体内血液重新分布,为保证心脏、脑组织等重要生命器官的血流量,皮肤、消化道等非重要生命器官的血管收缩,血流量减少,但若低氧血症持续存在可导致心功能受损,器官血供减少,严重时可导致全身多器官受损[2-3]。因此,应监测新生儿窒息后血流动力学变化情况。灌注指数(perfusion index,PI)、血乳酸值和血气分析值是常用的反映循环灌注的指标。目前国内外对新生儿休克时血PI、乳酸值及血气分析值变化的研究较多,对新生儿窒息后血PI、乳酸值及血气分析值变化的研究相对较少。本研究通过观察新生儿窒息后血PI、乳酸、pH及碱剩余(base excess,BE)值的变化,分析血PI与血乳酸、pH、BE值的相关性,探讨其对新生儿窒息严重程度及器官损害程度判断的临床价值。
1 资料与方法
1.1 一般资料选择2018年12月至2020年6月新乡市中心医院新生儿重症监护室(neonatal intensive care unit,NICU)收治的106例窒息新生儿为研究对象。纳入标准:(1)符合新生儿窒息的诊断标准[4];(2)新生儿出生1 h内送入病房;(3)胎龄≥37周;(4)临床资料完整。排除标准:(1)患有先天性心脏病;(2)伴严重感染;(3)患有遗传代谢性疾病、神经系统疾病及其他系统严重畸形。根据1 min Apgar评分标准[5]将窒息新生儿分为轻度窒息组(1 min Apgar评分4~7分)和重度窒息组(1 min Apgar评分0~3分)。轻度窒息组68例,男33例,女35 例;出生胎龄37.0~41.2(38.70±1.11)周,出生体质量 2 400~4 300(3 351±419)g,年龄10~35(21.38±5.18)min,心率115~157(135.37±8.21)次·min-1,血氧饱和度92%~99%[(95.99±1.47)%]。重度窒息组38例,男21例,女17 例;出生胎龄37.0~41.3(39.10±1.26)周,出生体质量2 560~4 400(3 288±431)g,年龄10~36(23.13±8.24)min,心率110~163(138.92±15.50)次·min-1,血氧饱和度92%~98%[(95.74±1.40)%]。根据心、肝、肾、脑等重要脏器损伤程度将窒息新生儿分为单器官损伤组和多器官损伤组(损伤器官≥2个)。单器官损伤组77例,男40例,女37 例;出生胎龄37.0~41.2(39.21±1.19)周,出生体质量2 400~4 400(3 284±314)g,年龄10~35(20.89±5.53)min,心率110~160(136.06±10.38)次·min-1,血氧饱和度 92%~99%[(95.93±1.38)%]。多器官损伤组29例,男14例,女15例;出生胎龄37.0~41.3(38.70±1.15)周,出生体质量2 580~4 000(3 384±428)g,年龄10~35(18.34±7.08)min,心率114~163(138.17±13.92)次·min-1,血氧饱和度92%~98%[(95.79±1.61)%]。选择同期收治的23例肺炎新生儿、17例糖尿病母亲分娩新生儿为对照组。纳入标准:(1)符合新生儿肺炎或糖尿病母亲分娩新生儿的诊断标准[4];(2)新生儿出生1 h内送入病房;(3)胎龄≥37周;(4)排除先天性心脏病、严重感染、遗传代谢病、神经系统及其他系统畸形;(5)临床资料完整。对照组:男20例,女20 例;胎龄37.0~41.3(38.78±0.99)周,出生体质量2 720~4 000(3 416±270)g,年龄10~40(20.55±6.65)min,心率117~158(134.53±10.22)次·min-1,血氧饱和度94%~99%[(96.18±1.39)%]。轻度窒息组、重度窒息组与对照组及单器官损伤组、多器官损伤组与对照组患儿的性别、胎龄、出生体质量、年龄、心率、血氧饱和度比较差异均无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准,患儿家属知情同意并签署知情同意书。
1.2 方法
1.2.1 治疗方法所有患儿经常规保暖、气道清理等处置后放入闭式暖箱,根据患儿出生体质量及日龄调节暖箱温度和湿度以维持恒定的温度。按照新生儿窒息复苏指南对窒息患儿进行心电监护、呼吸管理,维持内环境、循环稳定,保护脏器、预防并发症等治疗[6];对照组患儿按照《实用新生儿学》[4]相关疾病诊疗方法进行治疗。
1.2.2 观察指标(1)血乳酸、血气分析:患儿入院后无菌抽取动脉血1 mL,置于肝素抗凝管中,应用ABL90FLEX血气分析仪(丹麦雷度米特医疗设备有限公司)进行血气分析,记录血乳酸、pH、BE值。(2)PI:分别于入院时及治疗6、24、48 h,应用Masimo Radical-7血氧饱和度检测仪(墨西哥Masimo Corporation公司)动态监测血PI值,记录患儿安静状态下、波形稳定后5 min内PI值,每分钟记录1次,共记录5次,取5次均值为最终PI值。
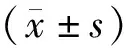
2 结果
2.1 对照组、轻度窒息组及重度窒息组患儿血乳酸、pH、BE值比较结果见表1。轻度窒息组和重度窒息组患儿血pH、BE值显著低于对照组,重度窒息组患儿血pH、BE值显著低于轻度窒息组,差异有统计学意义(P<0.05);轻度窒息组和重度窒息组患儿血乳酸值显著高于对照组,重度窒息组患儿血乳酸值显著高于轻度窒息组,差异有统计学意义(P<0.05)。

表1 对照组、轻度窒息组及重度窒息组患儿血乳酸、pH、BE值比较
2.2 对照组、单器官损伤组及多器官损伤组患儿血乳酸、pH、BE值比较结果见表2。单器官损伤组和多器官损伤组患儿血pH、BE值显著低于对照组,多器官损伤组患儿血pH、BE值显著低于单器官损伤组,差异有统计学意义(P<0.05);单器官损伤组和多器官损伤组患儿血乳酸值显著高于对照组,多器官损伤组患儿血乳酸值显著高于单器官损伤组,差异有统计学意义(P<0.05)。

表2 对照组、单器官损伤组及多器官损伤组患儿血乳酸、pH、BE值比较
2.3 对照组、轻度窒息组及重度窒息组患儿治疗前后血PI值比较结果见表3。对照组患儿各时间点间血PI值比较差异均无统计学意义(P>0.05)。轻度窒息组和重度窒息组患儿治疗6、24、48 h时血PI值显著高于入院时,治疗24、48 h的血PI值显著高于治疗6 h,差异有统计学意义(P<0.05);轻度窒息组和重度窒息组患儿治疗24 h的血PI值与治疗48 h比较差异无统计学意义(P>0.05)。入院时、治疗6 h,轻度窒息组和重度窒息组患儿的血PI值显著低于对照组,重度窒息组患儿的血PI值显著低于轻度窒息组,差异有统计学意义(P<0.05);治疗24、48 h,3组患儿的血PI值比较差异无统计学意义(P>0.05)。

表3 轻度窒息组、重度窒息组及对照组治疗前后血PI值比较
2.4 对照组、单器官损伤组及多器官损伤组患儿治疗前后血PI值比较结果见表4。对照组患儿各时间点间血PI值比较差异无统计意义(P>0.05)。单器官损伤组和多器官损伤组患儿治疗6、24、48 h的血PI值显著高于入院时,差异有统计学意义(P<0.05)。单器官损伤组和多器官损伤组患儿治疗24、48 h的血PI值显著高于治疗6 h,差异有统计学意义(P<0.05);单器官损伤组和多器官损伤组患儿治疗24 h的血PI值与治疗48 h比较差异无统计学意义(P>0.05)。入院时、治疗6 h,单器官损伤组和多器官损伤组患儿血PI值显著低于对照组,多器官损伤组患儿血PI值显著低于单器官损伤组,差异有统计学意义(P<0.05);治疗24、48 h,3组患儿血PI值比较差异均无统计学意义(P>0.05)。

表4 单器官损伤组、多器官损伤组及对照组患儿血PI值比较
2.5 新生儿血PI值与乳酸、BE、pH值相关性新生儿血PI值与乳酸值呈负相关(r=-0.762,P=0.000),与pH、BE值呈正相关(r= 0.512、0.593,P=0.000、0.000)。
3 讨论
窒息新生儿如缺氧持续存在可引起体内血液重新分布和血流动力学改变,严重时可导致心源性休克,是围生期新生儿致残和死亡的重要原因之一[7-9],因此,监测新生儿循环灌注情况以判断窒息严重程度、脏器损害情况对窒息新生儿至关重要。血乳酸、血气分析及PI值是临床上常用的反映机体循环灌注情况的指标,因此,研究新生儿窒息后血乳酸、血气分析、PI值的变化及其对窒息严重程度和器官损害的评估价值具有重要意义。
乳酸是机体无氧代谢的产物,可以提供细胞水平代谢能力的信息,并反映机体的灌注和氧合状态[10]。本研究结果显示,轻度窒息组和重度窒息组患儿血乳酸值显著高于对照组,且重度窒息组患儿血乳酸值显著高于轻度窒息组;轻度窒息组、重度窒息组患儿血BE、pH值显著低于对照组,且重度窒息组患儿血BE、pH值显著低于轻度窒息组。单器官损伤组和多器官损伤组患儿血乳酸值显著高于对照组,且多器官损伤组患儿血乳酸值显著高于单器官损伤组;单器官损伤组和多器官损伤组患儿血pH、BE值显著低于对照组,且多器官损伤组患儿血pH、BE值显著低于单器官损伤组;以上结果说明,新生儿窒息严重程度、器官损伤情况与患儿的血乳酸、pH、BE值相关,血乳酸、pH及BE值监测可用于临床判断窒息严重程度及器官损害情况。冯祖章等[11]研究发现,窒息组患儿血乳酸值显著高于对照组,监测乳酸有助于临床判断新生儿窒息严重程度。罗海平等[12]研究发现,新生儿血乳酸值越高,血pH、BE值越低,新生儿窒息程度及器官损伤情况越重。罗厚江等[13]研究发现,窒息患儿血乳酸清除率越低,其发生脑损伤的概率越大、并发症越多。胡敏等[14]研究发现,新生儿窒息程度越重,脐带血pH值越低。
PI是新一代脉搏血氧饱和度监测仪上新增的测量参数,可反映微循环灌注情况,用来评估局部组织灌注情况,PI值越大,组织灌注越好,且可以实时、连续性地进行监测[15]。与血乳酸和pH、BE值相比,PI检测具有无创、操作简单的优点,因此,近年来,PI作为评估新生儿循环状态的工具在NICU中的应用逐渐增多。研究发现,PI值降低表明新生儿病情恶化,PI值与患者预后之间具有显著相关性[16-19]。CORSINI等[20]研究发现,PI值与健康足月儿左心室输出量相关,可以客观地反映足月新生儿循环灌注情况。MATHEW等[21]研究发现,PI值与婴儿临床风险指数评分呈负相关,认为PI值可用于新生儿疾病危重程度的预测。徐南等[22]研究发现,窒息新生儿的PI值明显低于正常足月新生儿,发生休克时PI更低,且随着病情严重程度的增加其PI值呈下降趋势。本研究结果显示,对照组患儿各时间点间PI值比较差异无统计意义。轻度窒息组和重度窒息组患儿治疗6、24、48 h的PI值显著高于入院时,治疗24、48 h的PI值显著高于治疗6 h;轻度窒息组和重度窒息组患儿治疗24 h的PI值与治疗 48 h 比较差异无统计学意义。入院时、治疗6 h,轻度窒息组和重度窒息组患儿的PI值显著低于对照组,重度窒息组患儿的PI值显著低于轻度窒息组,3组患儿治疗24、48 h的PI值比较差异无统计学意义。单器官损伤组和多器官损伤组患儿治疗6、24、48 h的PI值显著高于入院时,治疗24、48 h的PI值显著高于治疗6 h;单器官损伤组和多器官损伤组患儿治疗24 h的PI值与治疗48 h比较差异无统计学意义。入院时、治疗6 h,单器官损伤组和多器官损伤组患儿PI值显著低于对照组,多器官损伤组患儿PI值显著低于单器官损伤组,3组患儿治疗24、48 h的PI值比较差异无统计学意义;这一结果说明,新生儿窒息后PI值显著降低,且PI值随窒息程度和器官损伤程度的加重而显著降低,治疗后随着窒息情况的改善PI值也逐渐降低。此外,本研究结果显示,新生儿血PI值与乳酸值呈负相关,与血BE、pH值呈正相关。因此,认为PI可以用于窒息新生儿的常规监测,用来判断患儿窒息严重程度及器官损伤情况。
综上所述,窒息新生儿血pH、BE、PI值显著降低,血乳酸值明显升高;随窒息程度和器官损伤程度的加重,血pH、BE、PI值显著降低,血乳酸值明显升高;治疗后随着窒息情况的改善,血pH、BE、PI值逐渐降低,血乳酸值逐渐升高;血乳酸、pH、BE及PI值可对新生儿窒息后的器官损害程度及病情严重程度进行有效评估,且PI值监测无创、操作简便。
——运动抗肿瘤的作用及其特异性研究

