经尿道前列腺等离子电切术后发生膀胱颈挛缩的危险因素分析
古宏兵 梁朝朝 张贤生 林长明 刘爱民 孙之勇 张 双
1.安徽医科大学第一附属医院东区肥东县人民医院泌尿外科(安徽 肥东 230016);2.安徽医科大学第一附属医院泌尿外科(安徽 合肥 230000);3.安徽医科大学第四附属医院泌尿外科(安徽合肥 230000)
良性前列腺增生症(benighprostate hyperplasia,BPH)为老年男性排尿困难最常见的病因[1],老龄和有功能的睾丸是其发病的两个主要条件,BPH患者可通过外科手术治疗[2],PKRP是应用于BPH患者的一种常见微创治疗术式,但部分患者行PKRP治疗后出现膀胱颈挛缩,严重影响了患者生活质量[3-4]。本研究回顾性分析我院2015年6月 至2020年6月 行PKRP治 疗 的212例BPH患者临床资料,运用单因素及多因素Logistics回归分析,比较膀胱颈挛缩阴性组与阳性组患者的临床资料间的差别,探讨PKRP术后出现膀胱颈挛缩的主要危险因素。
资料与方法
一、一般资料
收集安医大一附院东区肥东县人民医院2015年6月至2020年6月行PKRP手术治疗的212例前列腺增生症患者临床资料为研究对象。
(一)良性前列腺增生症的纳入标准
1.国际前列腺症状评分(IPSS)≥8分,生活质量评分(QOL)≥4分;2.总前列腺特异性抗原(TPSA)<4ng/ml或TPSA(4-10ng/ml且FPSA/TPSA>0.16);3.影像学检查结果提示前列腺增生症,直肠指检未发现异常结节或包块;4.有明确的手术适应证。
(二)膀胱颈挛缩的纳入标准
1.BPH行PKRP术后出现排尿不畅,尿线细等排尿困难临床症状;2.尿流动力学检查结果提示最大尿流率降低(Qmax<15ml/s且尿流量150ml以上),膀胱逼尿肌功能正常;3.膀胱镜检查结果为膀胱颈口僵硬,颈口狭窄或呈针尖样改变,或颈口抬高呈堤坝样改变,进水或排尿时颈口松弛或收缩功能差,甚至无收缩或松弛。
(三)排除标准
1.中枢神经系统病变(如脑血管意外,多发性硬化症,脊髓病变等);2.合并精神障碍;3.神经源性膀胱或尿道狭窄;4.前列腺癌。纳入流程图见图1,最终212例患者符合条件入组。
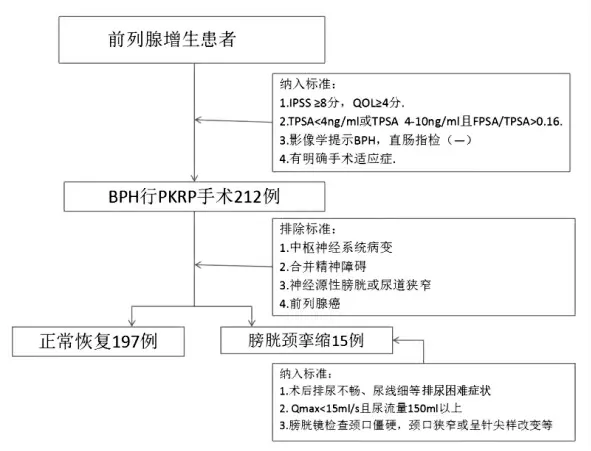
图1 膀胱颈挛缩纳入流程图
二、研究方法
首先调阅关于BPH术后并发膀胱颈挛缩的相关文献报道,并结合我院BPH患者临床资料特点,与安医大一附院泌尿外科专家团队反复讨论,修改及汇总,最终形成PKRP术后膀胱颈挛缩影响因素调查表,调查资料包括年龄,体重指数,糖尿病,IPSS,QOL,术前尿潴留行导尿术,PSA水平,前列腺体积,合并前列腺炎,术者年资,手术时间,单位时间切除重量,术后尿管牵拉时间,术后尿管留置时间及术后尿管气囊注水量。
根据专家意见并综合考虑我院泌尿外科医师PKRP例数及从事泌尿外科工作年限分为高年资术者(>150例/>5年)与低年资术者(<150例/<5年),纳入信息严格执行纳入及排除标准。
三、手术方法
前列腺增生症患者采用椎管内麻醉,选用等渗冲洗液,使用日本OLYMPUS26F等离子电切镜行PKRP治疗,若前列腺增生以两侧叶为主,一般先在膀胱颈5点及7点切出标志沟,再沿包膜将两侧叶及中叶切除,前列腺前联合组织相对较薄,术中尽量保留。若以中叶增生为主可以先切除中叶,切除后解剖上应与膀胱颈及三角区齐平,然后再切除两侧叶及其余腺体,最后修整前列腺尖部残留组织至精阜远端,退镜可见精阜处尿道呈圆形张开,ELLIK冲洗出组织块送病理检查,留置F22号三腔导尿管接等渗液持续膀胱冲洗。
四、统计学分析
采用SPSS22.0统计学软件对数据进行统计学分析,首先对可能引起PKRP术后的每一个变量赋值后进行单因素分析(率的比较采用χ2检验),再对有统计学意义的变量采用多因素Logistics回归分析,检验水准为a=0.05,可信区间(CI)取95%。
结 果
一、影响PKRP术后发生膀胱颈挛缩的单因素分析
入组212例患者行PKRP术后发生膀胱颈挛缩15例,膀胱颈挛缩发生率为7.08%,对PKRP术后发生膀胱颈挛缩的15个可能相关因素进行单因素分析,结果显示:IPSS,前列腺体积,合并前列腺炎,术者年资,手术时间,单位时间切除重量及术后尿管气囊注水量与PKRP术后膀胱颈挛缩发生具有相关性(P<0.05),见表1。
二、影响PKRP术后发生膀胱颈挛缩的多因素Logistics回归分析
以单因素分析中有统计学意义的IPSS,前列腺体积,合并前列腺炎,术者年资,手术时间,单位时间切除重量及术后尿管气囊注水量作为自变量,将膀胱颈挛缩作为因变量,进行多因素Logistics回归分析,结果显示前列腺体积(≤30ml),合并前列腺炎,低年资术者,单位时间切除重量(≤0.5g/min)及术后尿管气囊注水量(>40ml)是PKRP术后发生膀胱颈挛缩的主要危险因素,见表2。
讨 论
我国正逐渐进入人口老龄化,BPH已成为中老年男性排尿困难最常见的原因,目前PKRP广泛应用于BPH患者,具有创伤小,恢复快,手术时间和住院时间短等优点。但其术后并发症亦受到重视,膀胱颈挛缩是影响PKRP术后手术疗效欠佳的主要原因之一,文献报道其发生率约0.3%-9.2%[5],多发生于BPH术后9月内[6],严重影响了患者的生活质量[7]。本研究显示,212例BPH患者行PKRP术后发生膀胱颈挛缩15例,发生率为7.08%,与文献报道结果一致。因此探讨并分析导致膀胱颈挛缩的危险因素,对于临床预防该并发症及提高手术疗效具有非常重要的意义。通过单因素及多因素Logistics回归分析,结果显示前列腺体积(≤30ml),合并前列腺炎,低年资术者,单位时间切除重量(≤0.5g/min)及术后尿管气囊注水量(>40ml)是PKRP术后发生膀胱颈挛缩的主要危险因素。
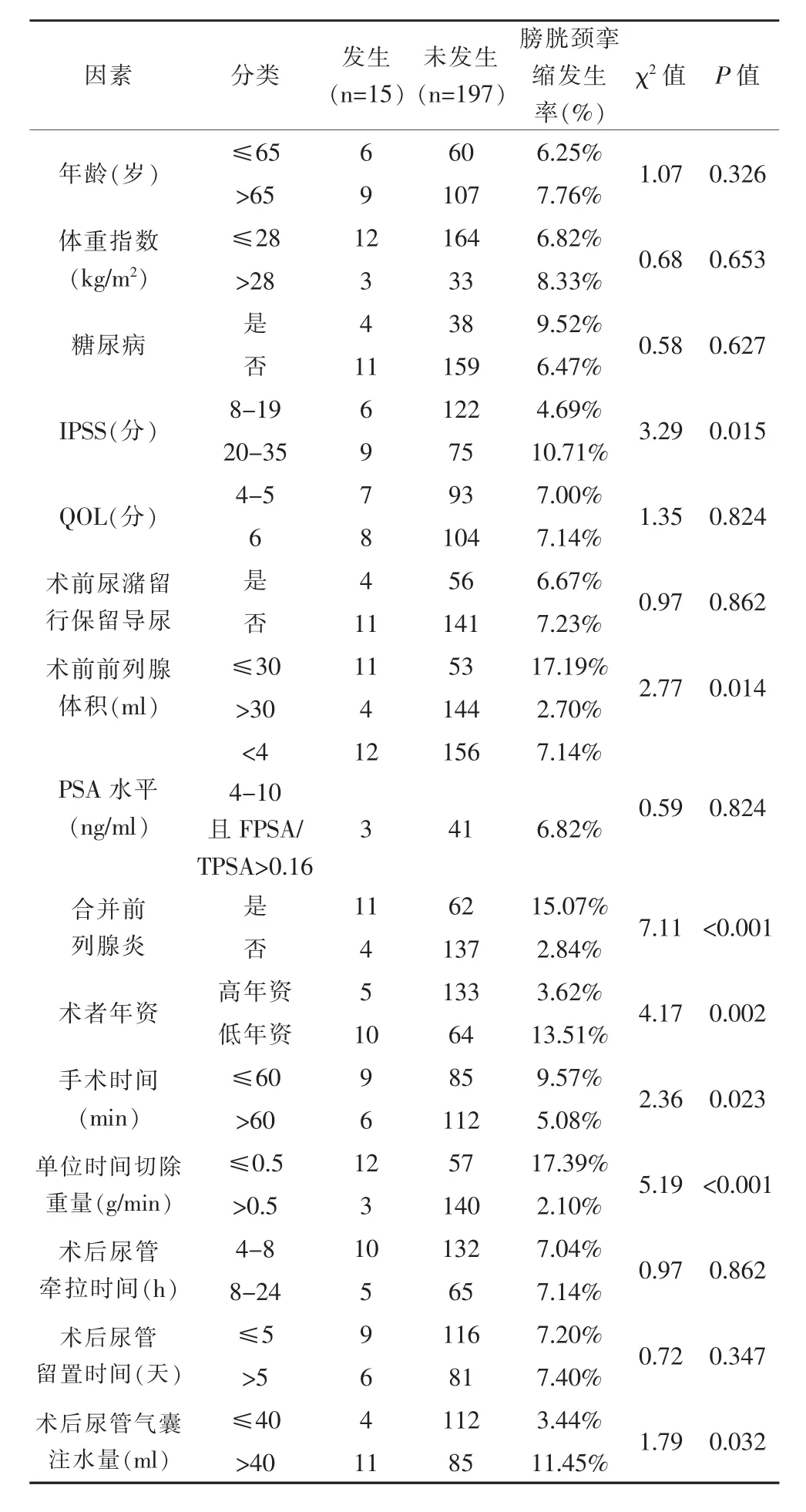
表1 PKRP术后发生膀胱颈挛缩的单因素分析
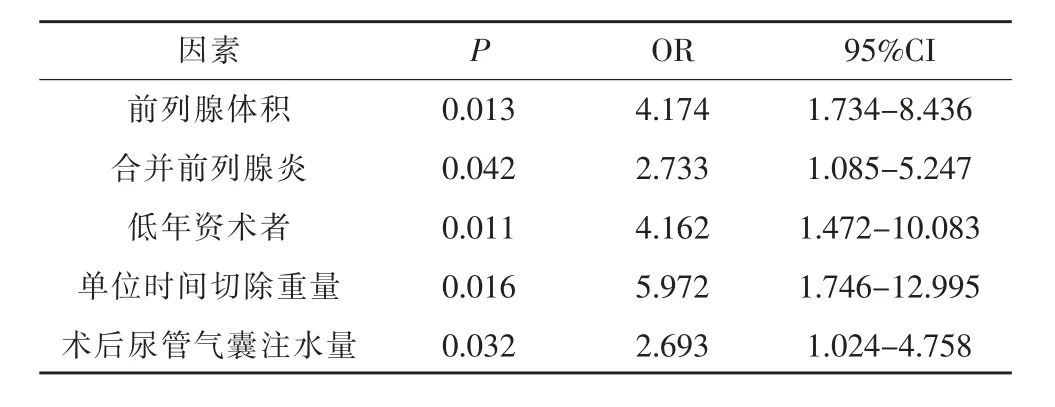
表2 PKRP术后发生膀胱颈挛缩的多因素Logistics回归分析
目前临床对于小体积BPH定义,多数学者认为小体积BPH指前列腺体积或重量分别为≤30ml或≤30g。研究结果证实小体积BPH行PKRP术后出现膀胱颈挛缩比例更高,AL-Singary等[8]发现膀胱颈挛缩易发生在小体积BPH术后,LEE等[9]研究发现:前列腺重量(<30g,30-50g,>50g),行前列腺电切术后膀胱颈挛缩的发生率分别为(19.3%,12.5%,3.8%)。本研究结果显示,前列腺体积(≤30ml)膀胱颈挛缩发生率为17.19%,而前列腺体积(>30ml)膀胱颈挛缩发生率为2.70%,两者比较差异有统计学意义,说明前列腺体积(≤30ml)是PKRP术后发生膀胱颈挛缩的危险因素。究其原因可能是小体积BPH患者引起的下尿路梗阻症状与前列腺大小无明显相关性,其病变部位位于膀胱颈部,可能与膀胱颈部纤维化,环状纤维张力升高以及功能失调等有关[10-11]。同时与小体积前列腺的血液供应比较差,术中电切及电凝功率相对较大导致创面热损伤严重有关,膀胱颈环状纤维组织易再次增生,重新瘢痕愈合导致膀胱颈挛缩发生[12-14]。
研究结果表明单位时间切除重量与PKRP术后膀胱颈挛缩发生率有明显相关性。单位时间切除重量可以反应电切速度的快慢以及术者的电切熟练程度,魏武等[15]报告单位时间切除重量(≤0.5g/min)的患者术后膀胱颈挛缩的发生率为10.3%,而单位时间切除重量(>0.5g/min)的患者术后发生率约为0.5%,刘哲等[16]报告单位时间切除重量(≤0.5g/min)术后发生膀胱颈挛缩发生率是单位时间切除重量(>0.5g/min)的3.7倍,本组单位时间切除重量(≤0.5g/min)膀胱颈挛缩发生率为17.39%,而单位时间切除重量(>0.5g/min)膀胱颈挛缩发生率为2.10%,两者比较差异显著有统计学意义,与文献报道一致。本研究结果显示,相比高年资术者,低年资术者是PKRP术后发生膀胱颈挛缩的主要危险因素之一,低年资术者临床操作经验及手术技巧相对欠缺,手术操作相对不熟练,术中过于追求视野清晰,反复电凝止血,势必会增加电切镜在膀胱颈部的操作时间,增加了电切及电凝的热损伤,从而提高了膀胱颈挛缩的发生率。因此提高术者对PKRP术式的熟练程度,以及术中精确快速切割有助于降低术后膀胱颈挛缩发生的风险。
合并前列腺炎亦是PKRP术后发生膀胱颈挛缩的危险因素,国内虞永江等[17]研究提示,BPH合并前列腺炎行PKRP术后膀胱颈挛缩的发生率为6.67%,显著高于单纯BPH组(3.85%),Kaynar等[18]进行一项回顾性分析,340例膀胱颈挛缩的标本组织病理学检查结果显示,338例BPH均有不同程度的炎症纤维化,说明前列腺炎症及纤维化可以增加电切术后膀胱颈挛缩的发生率。回顾性分析本组PKRP术后15例膀胱颈挛缩患者,其中有11例合并前列腺炎,可见合并急、慢性炎症是其术后并发膀胱颈挛缩的重要危险因素。究其原因可能是电切过程中虽切除了增生病灶,而炎性病灶则未完全切除。膀胱颈长期受炎性因子刺激,局部内环境发生改变,膀胱颈口上皮化生延迟,纤维组织过度增生导致膀胱颈挛缩的发生。本研究结果显示术后尿管气囊注水量>40ml者膀胱颈挛缩发生率高于尿管气囊注水量≤40ml者,说明术后尿管气囊注水量(>40ml)是BPH术后发生膀胱颈挛缩的危险因素。可能与膀胱颈,后尿道及膀胱三角区等部位有大量交感神经分布,气囊注水量过多会对膀胱颈口持续压迫,导致尿道水肿,局部组织缺血坏死,同时会对膀胱颈口及三角区交感神经产生持续压迫,反复刺激,进而导致膀胱颈挛缩发生[19]。
综上所述,前列腺体积(≤30ml),合并前列腺炎,低年资术者,单位时间切除重量(≤0.5g/min)及术后尿管气囊注水量(>40ml)是PKRP术后发生膀胱颈挛缩的主要危险因素。在临床工作中如何采取针对性防治措施,减少PKRP术后膀胱颈挛缩发生至关重要,对于小体积BPH引起的下尿路梗阻症状,应尽量采用药物保守治疗,若服药效果不佳时才考虑手术治疗。提高低年资术者临床操作经验及手术技巧至关重要,术中可适当降低电切及电凝功率,此可减少电切环对手术创面的热损伤,同时术中应适当加快电切速度以缩短手术时间,密切关注术后标本病理结果,若合并急慢性前列腺炎,术后抗感染时间应适当延长,此外,术后尿管气囊注水量能保证术后止血即可,不宜过多,这些临床举措可有助于降低PKRP术后膀胱颈挛缩的发生率。
——扶镜手

