非急性颈动脉闭塞介入治疗术前影像评估:多模式CT和管壁MRI
陈红兵
非急性(亚急性或慢性)颈动脉闭塞的介入治疗是目前缺血性脑血管病介入治疗的热点和难点,这个领域充满困惑,也充满挑战。
1 困惑及原因
目前,针对非急性颈动脉闭塞的介入治疗策略还不明确,争议也较多,如采用何种栓塞保护策略?导丝的选择和通过技术?球囊扩张的策略?腔内血栓如何处置?等等。许多问题还难以给出确切答案。
造成上述困惑的原因在于,相对于颈动脉狭窄,颈动脉闭塞的病理机制更加复杂。对于闭塞段的颈动脉管壁和管腔,目前的常规术前血管评估方法所得的病理机制信息有限。介入医师面对的是一个没有门窗的“黑屋子”,仅依靠术中操作反馈和造影结果来获取颈动脉闭塞段的病理信息,据此制订或调整治疗策略,存在不确定性是必然的。
2 关键病理机制信息
为安全、高效地实施非急性颈动脉闭塞的介入治疗,术前应尽可能地了解患者非急性颈动脉闭塞的病理机制,并明确以下关键问题:
①闭塞颈动脉供血区域脑梗死和血流灌注情况;②颈动脉闭塞病变位置、范围和原因;③闭塞颈动脉的颅内分支血管是否合并狭窄或闭塞;④颈内动脉起始部闭塞斑块导丝的通过性预估;⑤闭塞段颈动脉管腔内是否合并血栓,以及血栓范围和形成的大概时间;⑥如果闭塞段管腔无血栓,如何预判管腔闭塞时间的长短?
3 多模式影像评估方法
现代影像学技术显著提升了脑血管病的诊疗水平,尤其是先进的多排螺旋CT和高场强MRI技术。这些技术有多种成像模式,能提供较全面的病理机制信息,包括脑组织的缺血改变、血流灌注、血管腔异常、血管壁病变等情况。对于有条件的介入中心,如非急性颈动脉闭塞患者有意向行介入治疗,均建议术前行多模式CT和MRI评估,具体方案如下:①多模式CT(320排),包括头颅CT平扫+头颅CTP+颈部CTA;根据CTP动脉晚期源图像重建CTA。②多模式MRI(3.0T),包括常规头颅T1WI、T2WI和FLAIR序列;头颅DWI、ADC、SWI序列;头颅3D-TOF-MRA和颈部增强MRA;颈内动脉全程三维黑血高分辨T1WI序列平扫+增强及三维高分辨T2WI序列。
4 多模式影像应用解读
4.1 判断脑梗死和严重低灌注区域错配 颈动脉闭塞择期介入再通治疗的关键指征:①存在脑梗死或TIA;②存在大范围严重血流动力学障碍的未梗死脑组织。指征①比较容易把握,指征②常难以界定。文献报道中使用较多的方法是脑血流储备评估,但目前国内开展此技术的医疗机构较少。中山大学附属第一医院介入中心采用脑梗死和严重低灌注区域错配的方法来进行介入治疗决策(图1~图3)。
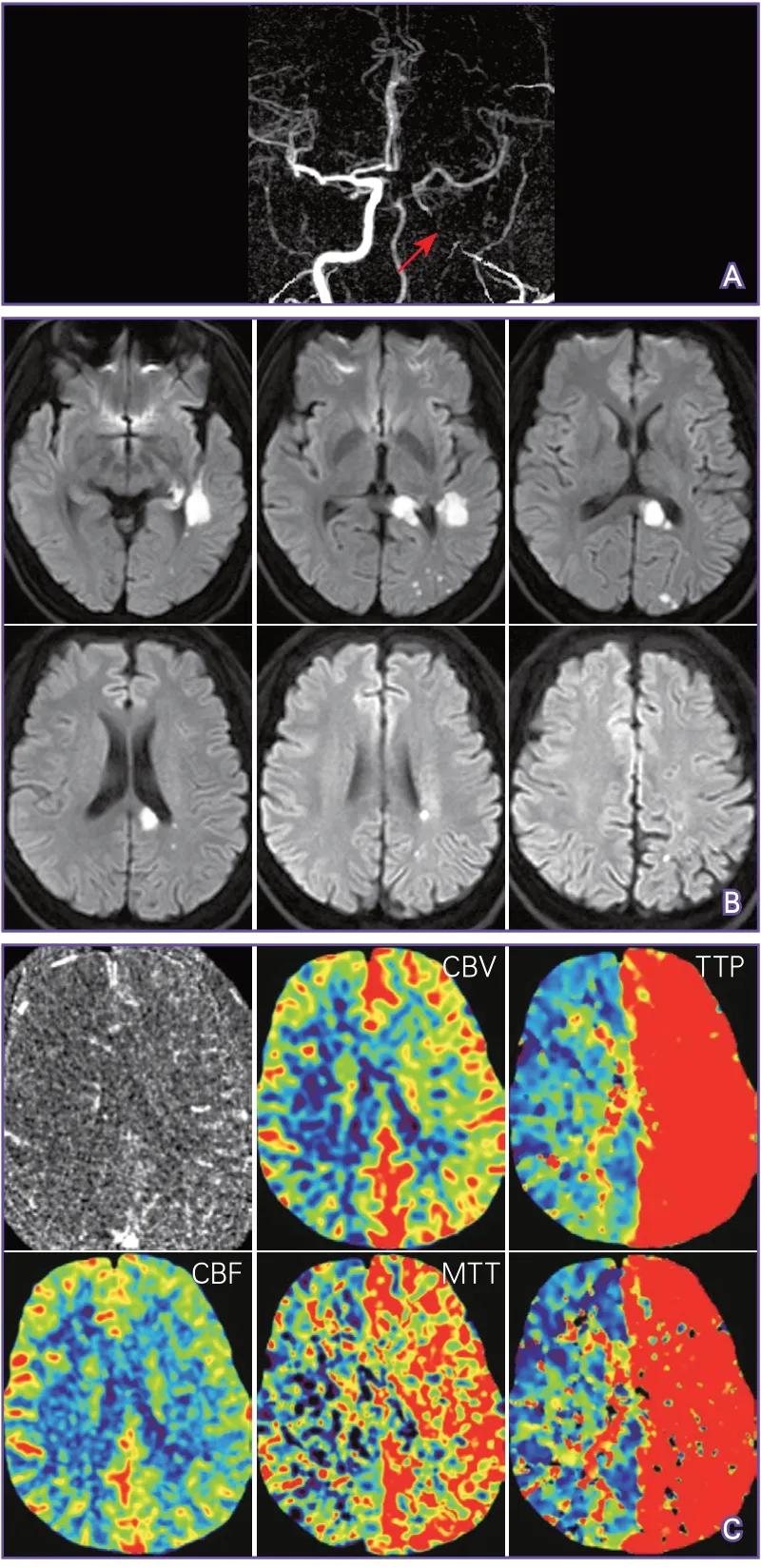
图1 脑梗死和严重低灌注区域错配示例1(适合介入治疗)
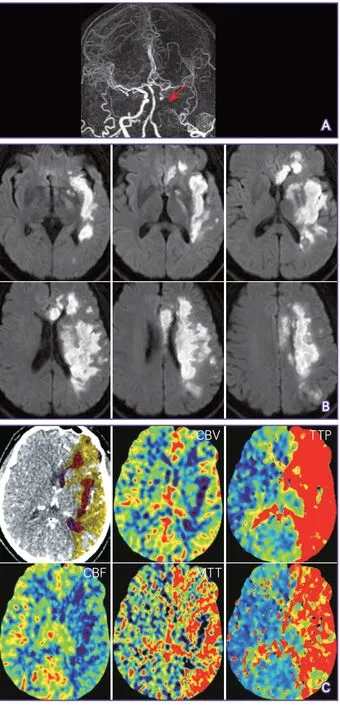
图2 脑梗死和严重低灌注区域错配示例2(不适合介入治疗)
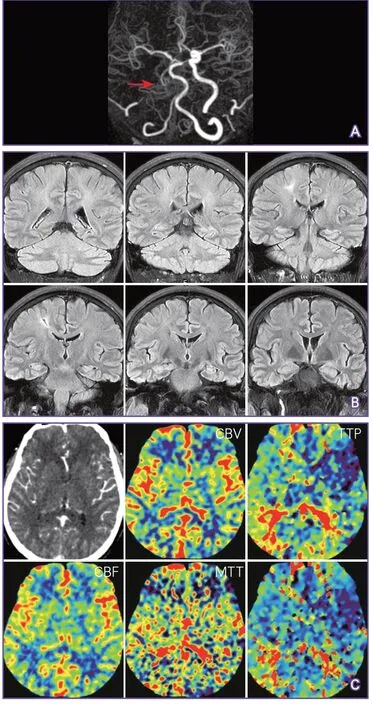
图3 脑梗死和严重低灌注区域错配示例3(无介入治疗指征)
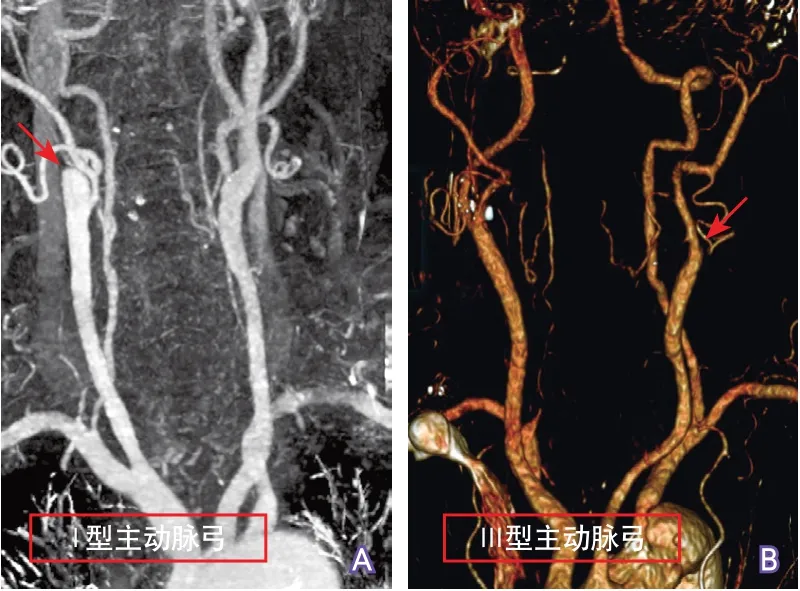
图4 CTA显示主动脉弓型及其弓上血管介入路径
4.3 明确颈动脉闭塞的位置、范围和原因 动脉粥样硬化是颈内动脉起始部闭塞的最常见原因,CTA及其重建图像可于颈内动脉起始部位检测到低密度斑块(常合并不同程度的高密度钙化),并可大致确定斑块的范围(图5)。如果CTA于闭塞颈内动脉近端未检测到斑块征象,则要考虑闭塞病变位于颅内(图6),此时,管壁HR-MRI可通过检测典型斑块征象来确定颅内颈动脉闭塞病变位置(图7)。另外,管壁MRI还可鉴别颈动脉粥样硬化性闭塞(图8)和新近夹层性闭塞(图9)。
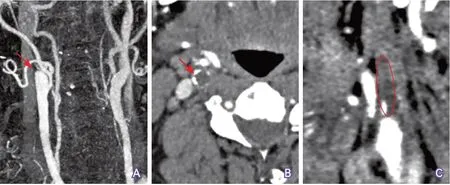
图5 CTA显示闭塞的颈内动脉起始部动脉粥样硬化斑块范围
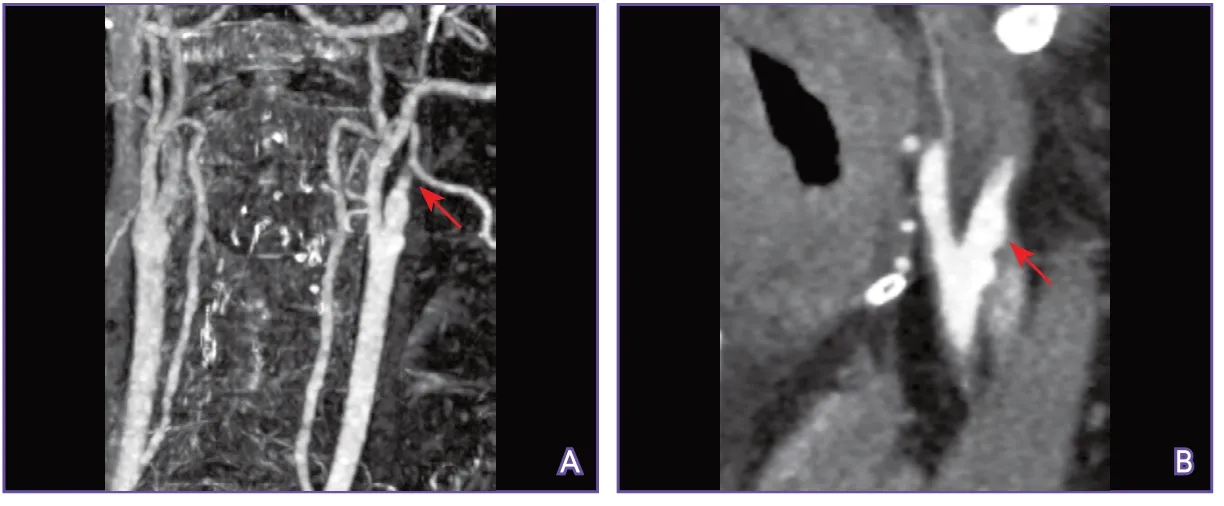
图6 CTA未发现闭塞的颈内动脉起始部动脉粥样硬化斑块
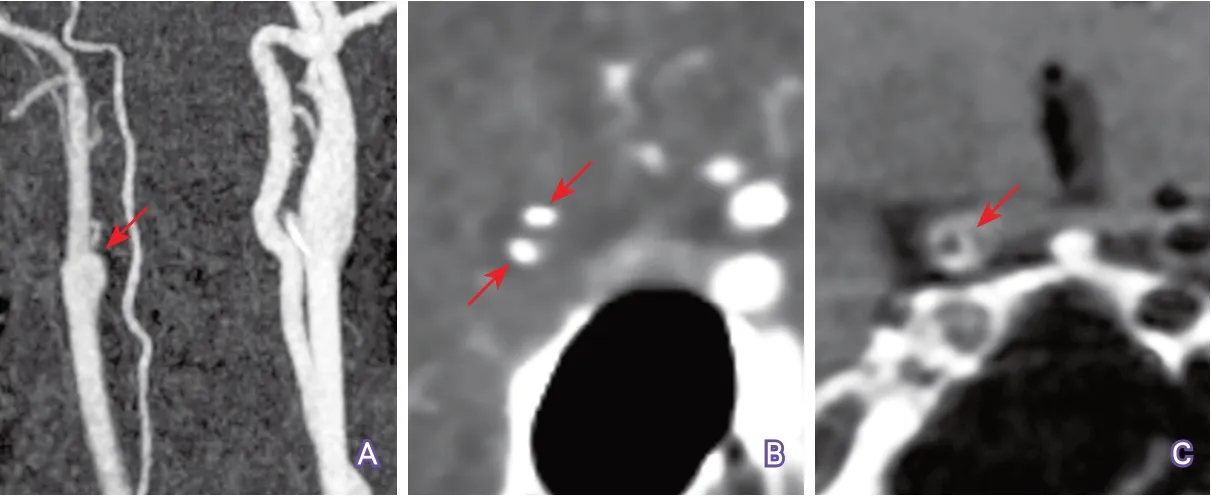
图7 管壁HR-MRI显示颅内颈动脉闭塞部位
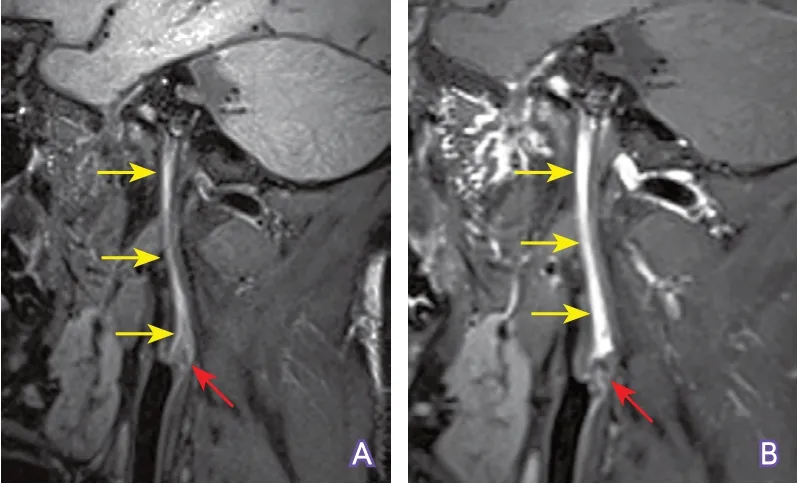
图8 管壁MRI显示动脉粥样硬化斑块所致颈内动脉闭塞特点
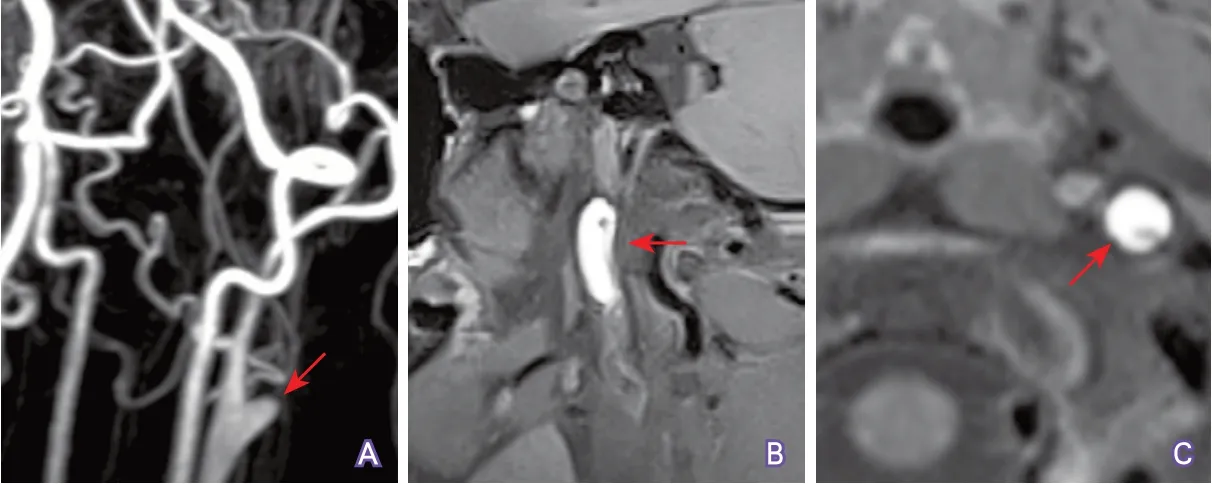
图9 管壁MRI显示动脉夹层所致颈内动脉闭塞特点
4.4 显示颈动脉管腔闭塞的范围 颈动脉管腔闭塞范围,尤其是远端闭塞位置,对预测介入再通治疗的成功率很有价值。如果血液能经侧支循环逆流至岩骨段或海绵窦段,则介入治疗再通成功率较高。CTP动脉晚期源图像或重建CTA图像对观察颈动脉闭塞远端位置较敏感(图10~图11),高质量增强MRA也可用于此目的的检测。
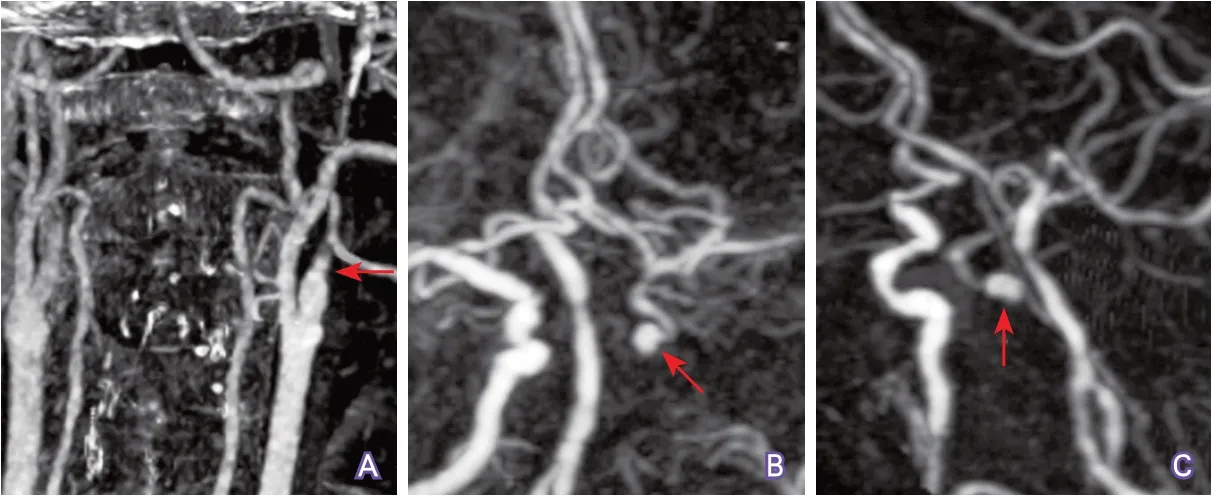
图10 CTA显示颈内动脉闭塞段范围示例1
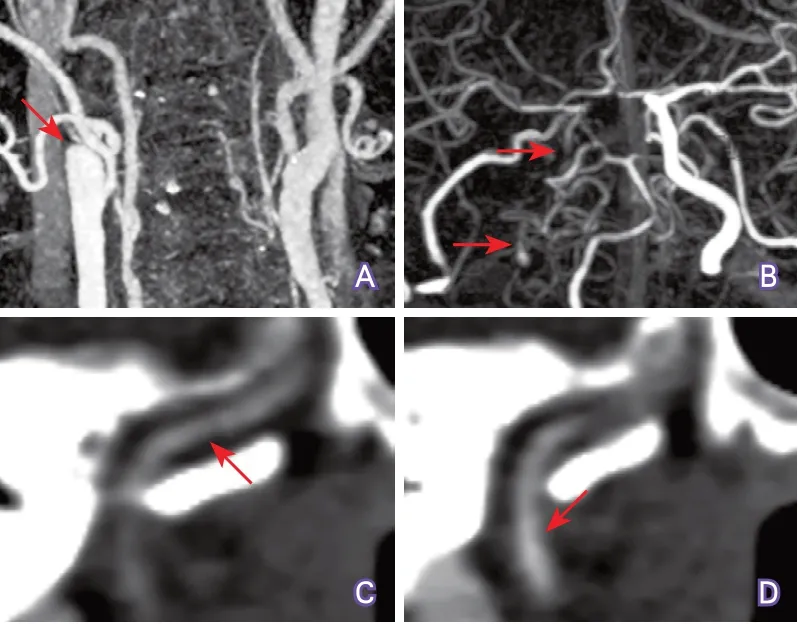
图11 CTA显示颈内动脉闭塞段范围示例2
4.5 判断闭塞颈动脉的颅内分支血管是否合并狭窄-闭塞病变 判断闭塞颈动脉的颅内分支血管是否合并狭窄-闭塞病变虽然并不复杂,但对于临床治疗非常重要。当颈动脉闭塞合并其颅内分支血管床严重狭窄或闭塞时,介入再通治疗不仅风险增加,亦无必要(图12)。如当颈内动脉闭塞合并同侧大脑中动脉闭塞时,即使开通闭塞的颈动脉,患者获益可能性不大,且介入治疗时,闭塞远端缺少合适的血管床让导丝着陆,给介入操作带来较大的不确定性,增加并发症的风险。
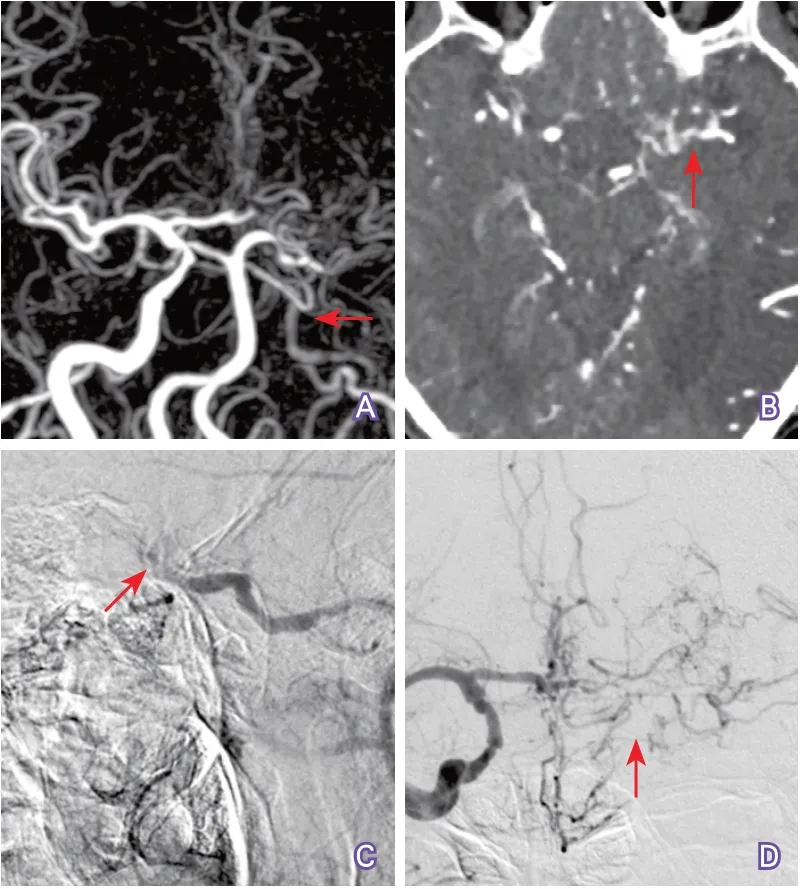
图12 CTA显示颈内动脉闭塞合并同侧大脑中动脉闭塞
4.6 颈动脉闭塞段斑块导丝通过性预测 颈动脉闭塞段斑块导丝通过性预测直接关系到手术的器械选择和操作策略,是介入治疗的一个重要的步骤。传统血管评估方法很难解决这个问题,管壁MRI可能提供有潜在价值的信息。HR-MRI的T1WI序列上,纤维斑块呈低信号,且无强化,钙化呈信号丢失,无强化,这两种斑块组织坚韧,导丝通过困难。如果斑块呈等高信号,且强化(图13),则提示斑块含脂质成分多,或滋养血管丰富,此类斑块组织可能质地疏松,导丝容易通过。
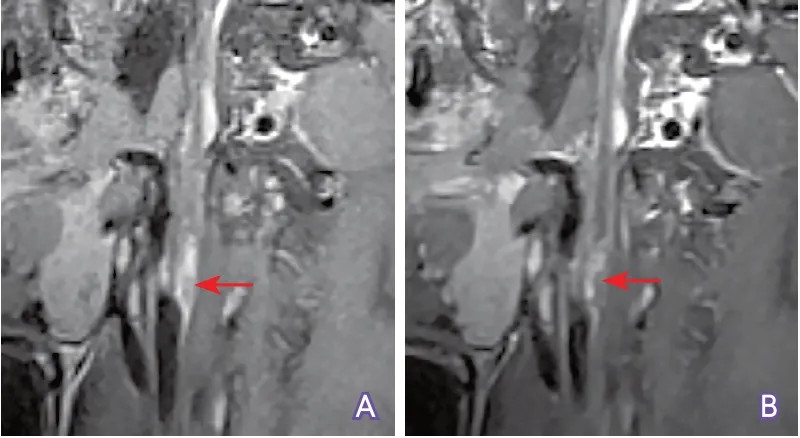
图13 HR-MRI显示动脉粥样硬化斑块的性质
4.7 判断闭塞段颈动脉腔内是否合并血栓及血栓范围和形成的大概时期 传统血管影像学在判断闭塞段颈动脉腔内是否合并血栓、血栓范围和形成的大概时期这些问题上的作用非常有限,而三维黑血HR-MRI技术则显示出了卓越价值。急性腔内血栓在高分辨平扫T1WI序列上呈等低信号,且无强化;亚急性血栓在高分辨平扫T1WI序列上呈显著高信号(图14);慢性机化血栓在高分辨平扫T1WI序列上呈等信号,可见显著均匀或不均匀强化(图15)。
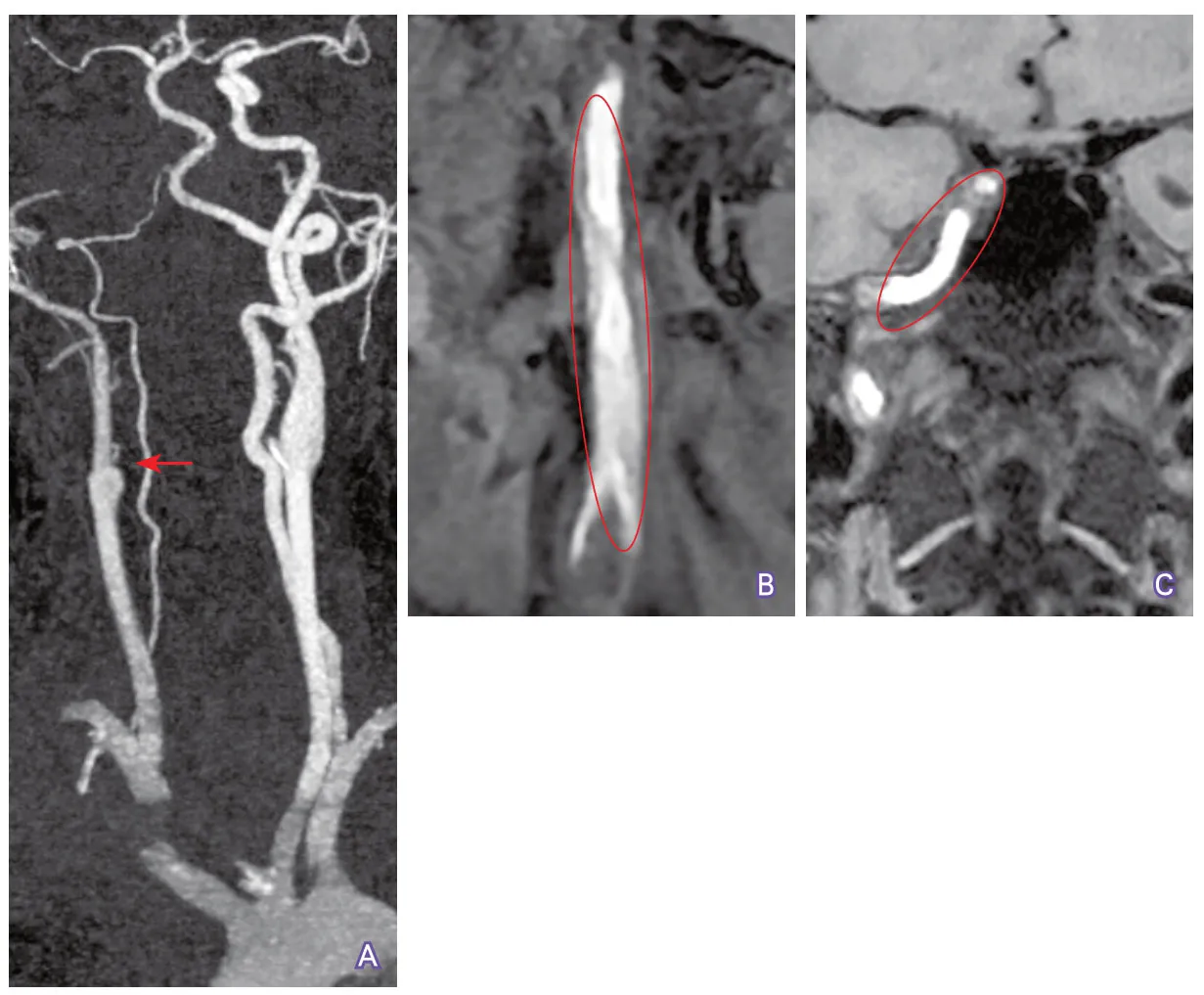
图14 三维高分辨T1WI序列显示闭塞段颈内动脉腔内亚急性血栓
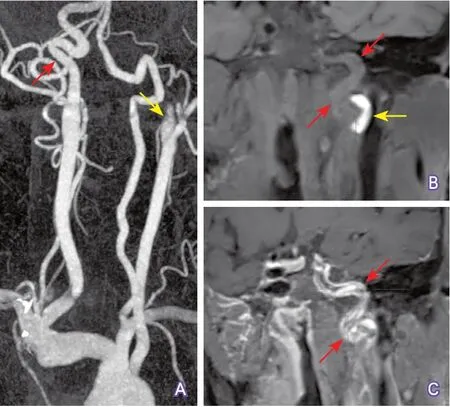
图15 三维高分辨T1WI序列显示闭塞段颈内动脉腔内慢性机化血栓
4.8 在闭塞段管腔无血栓情况下判断闭塞时间的长短 临床上还可见闭塞段颈内动脉管腔内无血栓形成,闭塞段轮廓塌陷的情况。此时HR-MRI表现可分为以下两种类型:①闭塞段血管轮廓塌陷,高分辨平扫T1WI序列上呈条状等信号,增强扫描可见显著强化(图16);②闭塞段血管轮廓塌陷,HR-MRI平扫T1WI序列上呈条状低信号,增强扫描无强化(图17)。
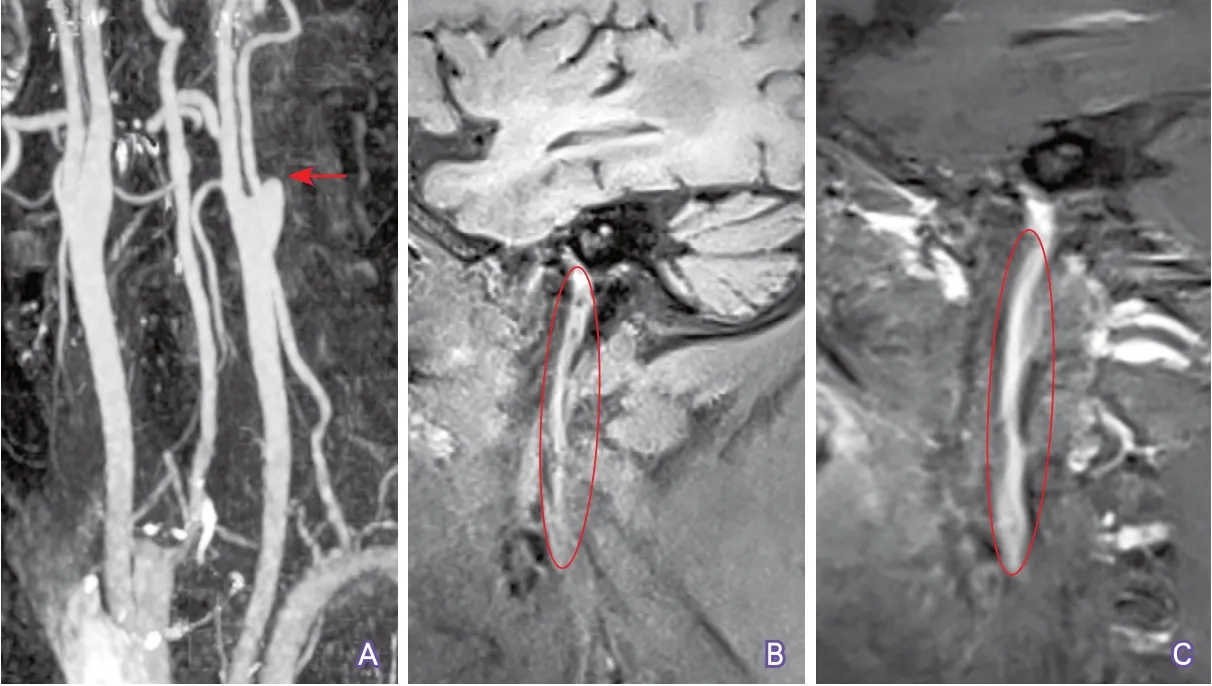
图16 三维高分辨T1WI序列显示新近闭塞的颈内动脉
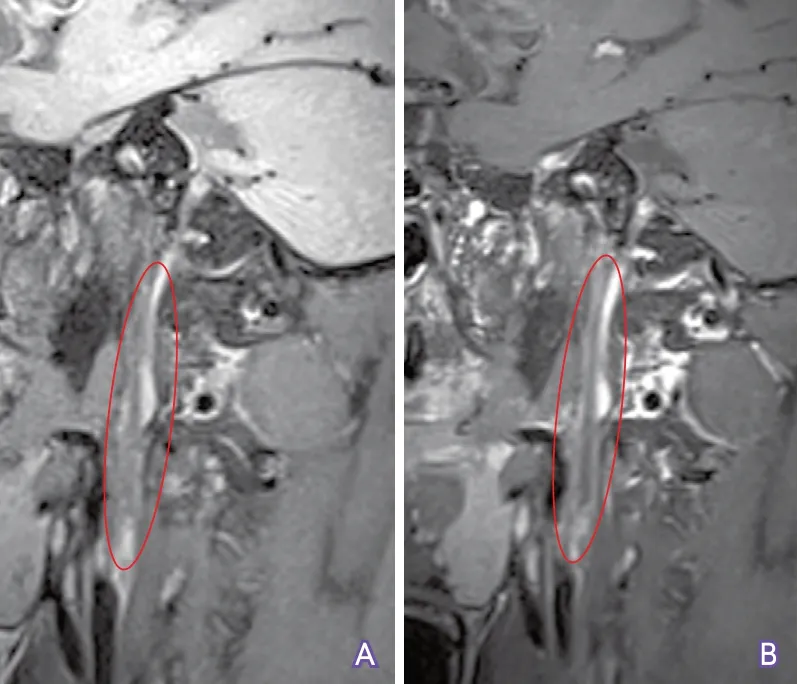
图17 三维高分辨T1WI序列显示闭塞时间较长的颈内动脉
正常颈内动脉管壁富含滋养血管,增强高分辨T1WI序列可见明显强化。因此推测,第一种类型中强化的组织是闭塞段颈内动脉塌陷的管壁,提示闭塞时间不长,管壁还未因闭塞塌陷而萎谢,保留有滋养血管;第二种类型提示闭塞时间已经较长,管壁因长时间闭塞废用而萎谢,滋养血管消失,所以无强化。
5 总结和建议
(1)卒中急诊血管内治疗是遭遇战,时间就是大脑,越快治疗效果越好,术前评估应尽量简洁。非急性颈动脉闭塞择期介入再通治疗是阵地战,且手术复杂、难度大,详尽的术前评估可为安全、高效地实施手术提供关键信息,尤其是先进的多模式影像学评估可使术者在术前就能够全面掌握患者的病理机制细节。
(2)介入放射学的本质是在放射影像指导下进行侵入性的微创诊治,此处的放射影像不仅指DSA影像,也包括CT和MRI等其他影像。近年来神经血管影像技术快速发展,作为神经介入医师应深刻理解和熟练掌握这些先进影像技术,并将其应用到神经介入手术实践中去。
(3)常规血管影像学评估主要用于检测脑血管管腔异常,而采用黑血技术的管壁HRMRI可同时检测脑血管病变的管壁和管腔异常,为大血管疾病的诊治提供了一个新的视角。MRI硬件和软件设备的发展,使得大范围三维黑血高分辨扫描成为可能,从而能够实现颈内动脉全程的高分辨成像。管壁HR-MRI可用于评估颈内动脉闭塞的以下重要信息:颈内动脉闭塞病变的位置、范围和原因;闭塞颈内动脉管腔内是否合并血栓,以及血栓形成的大概时期;如果闭塞颈内动脉管腔内无血栓形成,则根据闭塞段信号和强化特点来大致判断闭塞时间长短;根据斑块信号和强化特征,大致推断导丝通过闭塞颈动脉斑块的难易程度。
非急性颈动脉闭塞介入再通治疗是一个新兴的神经介入领域,问题纷繁复杂,充满不确定性。我们在本中心自身有限的实践探索基础上进行经验总结,可能存在疏漏、错误和肤浅之处,望能得到同行的批评指正,以期在业务上能更进一步。另外,在不同介入中心的临床实践中,肯定存在不同的技术规范和方式,本文也有抛砖引玉的目的,希望能百花齐放、百家争鸣。

