功能性便秘患者结肠传输试验结果及肛直肠测压参数的关系▲
任晓阳 闫小妮 罗玉梅 和水祥 殷 燕
(西安交通大学第一附属医院消化内科,陕西省西安市 710061,电子邮箱:rxy45398@hotmail.com)
功能性便秘是一种常见的胃肠动力障碍性疾病,主要的病理生理机制包括结肠传输功能障碍、盆底肌群运动不协调、肠道分泌紊乱、肠道敏感性异常等[1]。对于便秘的病因学诊断有赖于各种动力学检查,包括结肠传输试验、肛直肠测压、球囊逼出试验、排粪造影等。其中,肛直肠测压可以了解机体不同状态下直肠和肛管内压力的变化情况,以及直肠的顺应性和感觉功能,对诊断盆底肌群运动不协调所致的便秘有重要的作用,但是这项技术须借助于专业设备,只能由有经验的技术人员进行操作,且测压导管容易损坏,这些因素都在一定程度上制约了肛直肠测压在临床中的应用。相比之下,以不透X线标记物为基础的结肠传输试验,具有简便、快捷、安全、费用低廉等特点,在临床中的应用更为广泛;如在检查过程中发现残留的标记物主要集中在直肠及乙状结肠区,也可以间接反映该患者存在功能性排便障碍。目前关于上述两种检查结果的相关性的研究不多,如果两者存在关联,则可以利用结肠传输试验替代肛直肠测压,作为功能性便秘,特别是排便障碍型便秘的初步筛查。故本研究探讨功能性便秘患者结肠传输试验结果和肛直肠测压参数的关系,以为便秘的临床诊断提供新的思路。
1 资料与方法
1.1 临床资料 选择2018年8月至2020年4月在西安交通大学第一附属医院门诊接受诊治的40例功能性便秘患者,诊断符合罗马Ⅳ诊断标准[2],同时经肠镜或消化道造影排除下消化道器质性病变,经详细询问病史,排除糖尿病、神经系统疾病、甲状腺疾病、腹部手术史及服用阿片类药物等可能引起便秘的情况。其中男性19例、女性21例,年龄20~67(40.1±10.3)岁。
1.2 检查方法 对于同一患者,在1周内先后完成结肠传输试验和固态高分辨率肛直肠测压。
1.2.1 结肠传输试验:采用由生物相容性材料作为内容标记物的SITZMARKS®胃肠动力标记物胶囊(润舒达,美国Konsyl Pharmaceuticals公司)进行试验[3],每颗胶囊内含24粒环形标记物。检查前1周停用可能影响胃肠道动力及分泌的药物,检查前3 d停用泻药及刺激性食物。检查当日上午8时随标准餐(1个水煮蛋、150 mL牛奶、3个小面包)服用标记物胶囊1颗,分别于服用后4 h、48 h和72 h各拍摄腹部平片1张,检查期间避免使用导泻剂及促动力药物。分析方法参照Metcalf等[4]提出的区域界定法,从胸椎棘突至第5腰椎棘突作一连线,再从第5腰椎棘突向骨盆出口两侧作切线,将大肠分为右侧结肠区、左侧结肠区、乙状结肠和直肠区3 个区段,比较标志物在各区段中的分布情况。结肠传输指数(transit index,TI)=乙状结肠和直肠区标记物残留数/全大肠标记物残留数,以TI=0.5为界,TI越接近于0,慢传输型便秘可能性越大,TI越接近于1,排便障碍型便秘可能性越大。
1.2.2 固态高分辨率肛直肠测压:采用Given Imaging公司生产的ManoScanTM高分辨率肛直肠测压系统进行测压,有12个传感通道,前端2个通道监测直肠压力,剩余10个通道监测肛管压力,直肠电极外有一球囊包绕,用于评价直肠感觉功能。检查前使用开塞露辅助排便1次,检查时患者取左侧屈膝卧位,先通过直肠指诊大致确定肛管及直肠走向,并感知患者在静息、缩肛、模拟排便等状态下肛管内压力的变化情况;然后将润滑后的导管缓慢经肛门插入,结合直肠和肛管压力带的显示情况调整插入深度至合适位置。让受试者安静休息,适应导管,然后分别记录直肠及肛管静息压;嘱受试者做缩肛动作,记录肛管最大收缩压;然后嘱受试者做模拟排便动作,记录直肠收缩压及肛管残余压,并以直肠收缩压与肛管残余压差值作为模拟排便压力梯度;向球囊内快速注气,观察有无肛门直肠抑制反射;最后缓慢匀速向球囊内注气,检测直肠对容量刺激的反应情况,将感觉阈值分为初始感觉阈值、排便感觉阈值、排便急迫阈值及最大耐受量。
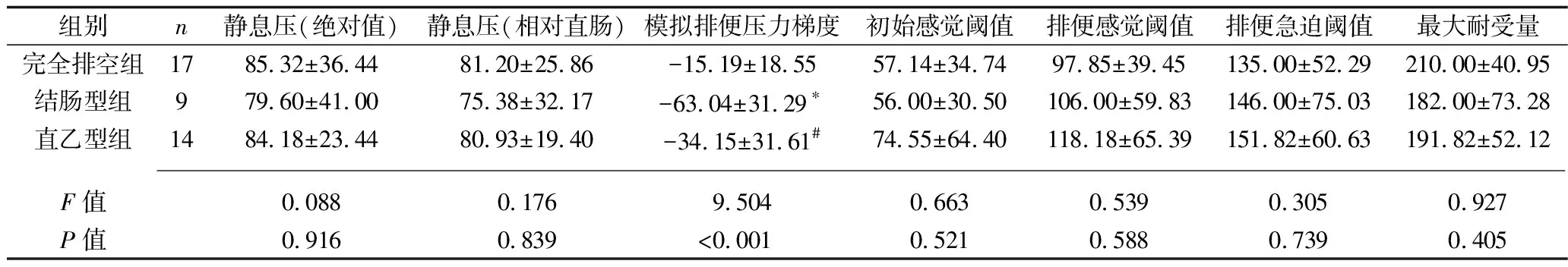
1.3 研究方法 (1)根据结肠传输试验48 h和72 h结直肠内标记物的残留数量(0、1~5、≥6)将患者分为完全排空组、残留数1~5组、残留数≥6组,比较各组患者的肛直肠测压参数。(2)根据结肠传输试验48 h和72 h结直肠内残留标记的分布情况,结合结肠TI,将患者分为完全排空组、结肠型组(0≤TI<0.5)和直乙型组(0.5 1.4 统计学分析 使用SPSS 21.0统计软件进行统计分析。计量资料以(x±s)表示,如方差齐,多组间比较采用方差分析,两两比较采用LSD-t检验;如方差不齐,多组间比较及两两比较采用K-W秩和检验;采用Pearson检验和Kendall相关检验进行相关性分析。以P<0.05为差异有统计学意义。 2.1 便秘患者结肠传输试验中不同时刻结直肠标记物残留数量与肛直肠测压参数的关系 结肠传输试验48 h时完全排空组肛管内静息压(相对直肠)高于残余数1~5组,72 h时完全排空组、残留数1~5组、残留数≥6组模拟排便压力梯度依次减小(负值越大)(均P<0.05),3组患者结肠传输试验的48 h、72 h时其他肛直肠测压参数差异均无统计学意义(均P>0.05)。相关性分析结果显示结肠传输试验72 h时模拟排便压力梯度与结直肠标记物残留数量呈负相关(r=-0.502,P=0.005),即压力差越小(负值越大),结直肠内标记物的残留数越多。见表1~2。 表1 结肠传输试验48 h时不同结直肠标记物残留数量便秘患者的肛直肠测压参数的比较(x±s,mmHg) 表2 结肠传输试验72 h时不同结直肠标记物残留数量便秘患者的肛直肠测压参数的比较(x±s,mmHg) 2.2 便秘患者结肠传输试验中不同时刻结直肠标记物残留部位与肛直肠测压参数的关系 结肠传输试验48 h时,3组患者的直肠排便感觉阈值、排便急迫阈值及最大耐受量比较,差异均有统计学意义(均P<0.05),进一步行相关分析,结果提示直肠排便感觉阈值、排便急迫阈值以及最大耐受量与结直肠标记物残留部位相关(r=0.368、0.385、0.401,P=0.014、0.010、0.009)。结肠传输试验72 h时,3组患者的模拟排便压力梯度差异有统计学意义(P<0.05),结肠型组患者模拟排便梯度负值大于直乙型组及完全排空组(P<0.05);相关性分析显示72 h模拟排便压力梯度与结直肠标记物残留部位相关(r=-0.410,P=0.005)。见表3~4。 表3 结肠传输试验48 h时不同直结肠标记物残留部位便秘患者的肛直肠测压参数的比较(x±s,mmHg) 表4 结肠传输试验72 h时结直肠标记物残留部位与肛直肠测压参数的比较(x±s,mmHg) 肛直肠测压和结肠传输试验是目前评估结直肠功能常用的检测手段,已有文献报告两者在便秘患者中的应用,例如俞华芳等[5]分析各种便秘症状与结肠传输试验和肛直肠测压的关系,段建华等[6]报告便秘型肠易激综合征患者中结直肠动力和直肠感觉功能的异常。但对于两者在评价便秘患者病理生理异常的一致性方面的研究较少。Staller等[7]的研究表明,便秘患者结肠传输试验中残留标记物所处的位置与肛直肠测压中模拟排便时直肠肛管的压力梯度以及直肠的感觉功能无关,由此质疑结肠传输试验是否能替代肛直肠测压。然而,考虑到该研究存在的一些局限性,同时因中西方的饮食习惯差异,排便习惯、结直肠动力和感觉功能也有所不同,因此在国人中两者之间的关联尚需进一步评估。 模拟排便时直肠与肛管的压力梯度是肛直肠测压中的一个重要参数,其反映了排便时直肠推进和盆底肌群运动的协调性,压力梯度的负值越大,往往考虑存在矛盾运动,提示排便障碍型便秘的可能性大。本研究中,结肠传输试验72 h时结直肠内标记物残留的数量和部位均与模拟排便压力梯度相关(均P<0.05),这提示模拟排便时直肠肛管的压力梯度负值越大,标记物残留的数量越多,其原因为:压力梯度的负值越大,说明排便时由直肠至肛管的推进作用越差,影响肠内容物的排空,因此肠道内残留的标记物数量就越多。本研究中压力梯度与标记物残留部位的关系则与预期不符,理论上如果压力梯度的负值越大,说明排便障碍型便秘可能性大,标记物应该主要残留于乙状结肠及直肠区,而本研究结果显示,结肠型组患者的压力梯度负值大于直乙型组及完全排空组(P<0.05)。目前关于此方面的研究不多,Staller等[7]将结肠传输试验中标记物的残留情况分为仅残留于直乙区组、残留于结肠其他区域组,发现模拟排便时残留于结肠其他区域组的直肠肛管的压力梯度低(负值大),但两组间差异无统计学意义。目前大多数学者认为,行结肠传输试验时,盆底功能障碍型便秘患者的标记物多残留于直肠及乙状结肠区域,非盆底功能障碍型便秘患者的标记物则多残留于结肠其他区域[8]。罗国彪等[9]研究了盆底功能障碍型及非盆底功能障碍型便秘患者中直肠肛管动力学参数的差异,结果显示后者模拟排便时的压力梯度小于前者,故该研究也间接印证了本研究的结果。推测其原因可能系直乙型组患者因直乙区粪便刺激,存在明显的试图排便动作,从而增加了肛直肠压力梯度;而结肠型组患者因肠道传输功能减弱,存留于直肠的粪便少,对直肠的刺激作用较小,导致其排便动作反而较弱。同时,有研究表明,盆底肌功能障碍本身就可以反射性抑制近端结肠的传输功能[10],因此,模拟排便时肛直肠压力梯度小的患者,在结肠传输试验中可能会因结肠传输功能的抑制而使标记物呈结肠型分布。 慢性便秘患者常合并直肠感觉功能的改变,主要表现为直肠敏感性下降,原因可能与局部粪便及肠内容物反复刺激有关。根据肛直肠测压中对不同容积球囊的反应,可分为初始感觉阈值、排便感觉阈值、排便急迫阈值及最大耐受量。一般来说,便秘患者主要表现为排便急迫阈值及最大耐受容量升高[11]。本研究中,结肠传输试验48 h时呈直乙型的患者,其直肠感觉阈值(排便急迫阈值、最大耐受量)较其他类型便秘患者低(P<0.05),提示直肠敏感性相对较高,而72 h时各组间感觉阈值则无明显区别。既往研究均表明,以72 h结直肠标记物的分布情况来计,各类型便秘患者的直肠感觉功能差异无统计学意义[12],与本研究的结果相似。而对于结肠传输试验48 h标记物分布的不同类型便秘患者的直肠感觉功能差异,尚无相关研究报道,本研究中,细胞传输试验48 h时标记物分布呈直乙型的患者,在72 h时大部分已将标记物完全排出,说明较高的直肠敏感性可能导致肠排空加快。但因为研究纳入的病例数较少,具体关联性尚需进一步研究。 肛直肠测压中另外一个重要的参数是肛管静息压,其反映静息状态下肛管的压力情况,又分为绝对静息压(相对于大气压)及相对静息压(相对于直肠压力)。静息压对维持肛门自制有重要意义,静息压降低可能会导致功能性便失禁。本研究中,48 h 时完全排空组(按结直肠传输试验标记物残留数量分组)肛管内静息压(相对直肠)高于残余数1~5组,差异有统计学意义,考虑为样本量偏少所致的统计误差。除此之外,肛管的绝对或相对静息压,与结肠传输试验中标记物的残留数量与部位均无明显关系。类似的研究也表明,便秘患者的肛管静息压小于正常对照组,但不同类型便秘间无明显差异[8,12-13]。肛管静息压主要反映肛门内括约肌功能,说明在不同类型便秘患者中均存在内括约肌功能的受损,可能与便秘患者局部神经功能异常有关,但其对标记物的排出情况影响不大。 综上所述,结肠传输试验及肛直肠测压的结果存在一定的关系:结肠传输试验中肠道标记物的残留情况受排便时肛直肠压力差及直肠感觉功能的影响,受肛管静息压影响不大;模拟排便时肛直肠压力差负值越大,结肠传输试验72 h时结直肠内标记物的残留数越多,且标记物的分布更倾向于结肠型;直肠感觉阈值越低,直肠传输试验48 h时标记物的分布更倾向于直乙型。但以上结果仍无法表明结肠传输试验可以取代肛直肠测压,两者在判断便秘类型及寻找便秘因素方面仍具有独立价值,并不能完全相互替代。因此,如有条件建议对便秘患者同时完善肛直肠测压及胃肠传输试验,从而对便秘的病理生理特点进行全面的评估。2 结 果



3 讨 论

