浅谈嵌体和高嵌体修复的临床应用
王剑
口腔疾病研究国家重点实验室 国家口腔疾病临床医学研究中心四川大学华西口腔医院修复科 成都 610041
牙体缺损的修复方式多种多样,主要包括复合树脂直接充填、嵌体(inlay)、高嵌体(onlay)、全冠、桩核冠修复等。早期的修复理念认为,全冠的固位力好,对残余牙体组织的保护效果可靠,被认为是首选的牙体缺损修复方式。然而,随着修复观念的改变,尽量保留健康的牙体组织,不破坏正常的邻接关系,保留天然牙牙冠原有的外形凸度等要求成为了牙体缺损修复时越来越重要的考量因素。全冠修复牙体预备量大,需磨除大量健康牙体组织,且常由于破坏了邻接关系或外形凸度、肩台处理不当而引起食物嵌塞、牙周疾病等问题[1-2]。而嵌体或高嵌体修复可以极大地保存健康的牙体组织,且修复材料和粘接技术的发展也进一步提高了嵌体修复的成功率,使其得到越来越广泛的关注和应用[3]。
1 嵌体、高嵌体的概念和种类
嵌体是一种嵌入牙体窝洞内部,用以恢复缺损牙的形态与功能的一种修复体。按材料可分为金属嵌体、复合树脂嵌体、瓷嵌体等。按修复牙面可分为单面嵌体、双面嵌体和多面嵌体等。按嵌体形式可分为嵌体、高嵌体、超嵌体(overlay)、髓腔固位冠(endocrown)、贴面(occlusal veneer) 等[4](图1)。
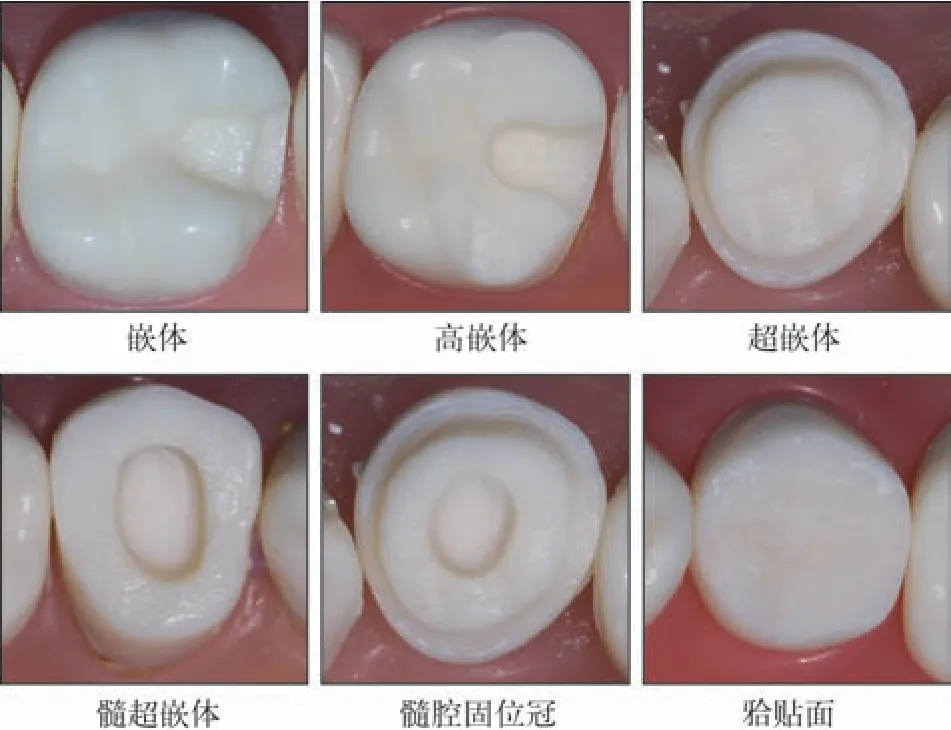
图1 不同形式的嵌体Fig 1 Different forms of inlays
覆盖一个或多个牙尖的间接修复体称为高嵌体,它是嵌体的变种,最初由近中-面-远中(mesial-occlusal-distal,MOD) 嵌体演变而来[4]。超嵌体是高嵌体的一种特殊形式,其覆盖整个咬合面。Bindl等[5]于1999年提出,针对根管治疗后的短冠后牙,可以在全冠预备的基础上利用髓腔提高修复体的固位力,他们将这种利用髓腔固位的冠修复体命名为髓腔固位冠,或称嵌体冠。随着粘接技术的发展,全冠预备已不需要将边缘预备至牙颈部即可达到良好的固位,这不仅减少了牙体预备量,且远离牙龈修复体边缘,更利于牙周组织的长期健康[6]。此外,粘接技术的发展还衍生出一种无机械固位形的、仅靠粘接固位的薄超嵌体,即贴面。
2 嵌体和高嵌体的材料
制作嵌体的材料主要分为金属、复合树脂和陶瓷材料。
2.1 金属材料
金属材料分为贵金属和非贵金属。常用的贵金属为金铂合金,其延展性好、膨胀率低,为优质的修复材料,但价格昂贵。非贵金属材料常用的为钴铬合金,其强度较高、抗腐蚀性好且价格低廉,但延展性差且具有致敏性。目前,金属嵌体由于洞型预备要求严格、粘接效果及美观性欠缺等原因已应用较少。
2.2 复合树脂
复合树脂嵌体具备弹性模量与牙本质非常接近、粘接强度高且持久、便于调改等优点,且随着材料的发展其填料含量越来越高,也具有良好的物理和机械性能[7]。但复合树脂耐磨性较低,在受到较大咬合力时可能会破坏与洞壁的结合,影响其边缘密合性,导致边缘微渗漏或折裂。因此,树脂嵌体修复更适用于较小的牙体缺损或承力较小的牙位。此外,树脂可能会逐渐出现老化现象而影响美观[8-9]。
2.3 全瓷材料
瓷嵌体具备硬度高、耐磨性好、美观性好等优点,在临床中的应用越来越广泛。但全瓷材料弹性模量较牙本质高,因此瓷嵌体不能承受弹性形变[10]。全瓷材料根据制作工艺可分为传统粉浆陶瓷、热压铸陶瓷、渗透陶瓷和切削成型陶瓷。热压铸陶瓷是目前临床上应用最为广泛的全瓷材料之一,又称注射成型玻璃陶瓷材料,简称铸瓷。目前应用较多的是义获嘉的IPS E.max系统,其内在晶体结构致密,抗折强度达到400 MPa[10]。此外,计算机辅助设计和计算机辅助制造(computer aided design and computer aided manufacturing,CAD/CAM)技术的发展使得切削成型陶瓷的应用越来越广泛,如长石质陶瓷(CEREC Blocs)[11]、二硅酸锂基玻璃陶瓷(IPS e.max CAD)[12]、氧化锆陶瓷等。Sagsoz等[13]研究了5种材料(CEREC blocs、IPS Empress CAD、3M ESPE Lava Ultimate、VITA Enamic和IPS e.max CAD)所制备的MOD嵌体的断裂强度和显微硬度,研究结果发现:IPS e.max CAD的断裂强度(394 9 N)大于其他陶瓷材料(P<0.05),且其余4种材料的断裂强度间差异无统计学意义(P>0.05)。此外,IPS e.max CAD陶瓷材料的显微硬度最大,而3M ESPE Lava Ultimate陶瓷材料的显微硬度最小。也有报道指出,全氧化锆高嵌体修复增加了牙齿的折裂强度[14],但由于酸蚀效果欠佳,目前氧化锆全瓷在嵌体修复方面仍应用较少[15]。
2.4 瓷增韧树脂材料
如上所述,树脂材料耐磨性欠佳,而全瓷材料虽然耐磨性能好,却不能承受弹性变形。因此,随着材料科学的发展,出现了一种新型的陶瓷增韧树脂材料。它由复合树脂和陶瓷颗粒非均相混合而成,如Vita Enamic、3M Lava Ultimate、Cerasmart等。这种材料相比传统复合树脂具有更优良的物理性能[16],虽然硬度较陶瓷材料稍低,但韧性较高,不易折裂[17]。Bottino等[18]运用CAD/CAM制作Vita Enamic和VitaBlocks MarkⅡ这2种嵌体,结果发现前者的内部适合性和边缘适合性均优于后者。
3 嵌体和高嵌体的适应证及选择
3.1 微创修复的重要性
牙体强度的最大程度丧失与牙齿边缘嵴完整性的破坏有关。经过根管治疗后的上颌前磨牙微创开髓(保留两侧完整的边缘嵴)抗力只降低了5%,而失去一侧边缘嵴后的活髓牙抗力降低了35%,失去两侧边缘嵴的MOD洞抗力则下降了55%[19-20]。此外,大量文献[21-22]表明,根管治疗后的牙齿,在去除牙髓后,其生理、化学和组织学上并无显著的临床改变,但随之产生的结构性改变,如龋坏导致的大量边缘嵴和牙本质丧失,根管扩大等,则会明显降低牙齿的强度。因此,保存牙齿结构才是修复成功的关键。文献[23-24]表明,嵌体预备磨除的牙体组织量仅约16%、高嵌体约34%,而全冠预备则高达67%~75%。因此,嵌体和高嵌体修复可以在很大程度上保存健康的牙体组织,使得牙体缺损修复更加保守和微创。此外,嵌体和高嵌体修复还可防止食物嵌塞、龈乳头损伤和邻牙继发龋[1-3]。
3.2 嵌体的适应证
由于牙体硬组织是一种耐压不耐拉的材料,嵌体修复,特别是当峡腰部较宽时,会产生楔子作用,在受到力时会推挤周围牙体结构,产生较大的应力作用,造成牙尖的劈裂[25-26](图2)。一些学者[27-28]通过有限元分析均证明了嵌体造成的应力作用。因此,嵌体只能修复代替缺损部位的牙体组织,而不能保护剩余部分的牙体组织,这大大限制了嵌体的临床应用范围。因此,嵌体的适应证非常有限,仅适用于缺损范围较小的洞型,而不适用于缺损范围过大并有折裂隐患的牙。然而,临床中常见的牙体缺损较大,且大部分已进行过根管治疗,进一步加大了牙体缺损的范围。因此,嵌体修复不能满足临床需求。
3.3 高嵌体和超嵌体的适应证
高嵌体可使牙体组织的受力性质由嵌体时的拉应力改为压应力,并使这些应力在较大的面积上得到分散,从而使牙折的可能性大大降低[28-29](图2)。因此,作为一种以恢复咬合为中心而不是单纯关注恢复牙齿结构本身的修复方式,高嵌体的应用近年来得到越来越多的重视。
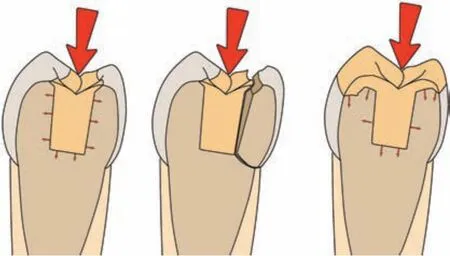
图2 嵌体(左、中)和高嵌体(右)修复后牙齿所受应力示意图Fig 2 The schemetic diagram of stress distribution after inlay (left and middle)or onlay(right)restoration
当牙体缺损范围较大时,牙尖侧壁过薄,支持牙尖的牙本质不足,可使用覆盖部分牙尖的高嵌体,由修复体来承担咬合力,进而保护牙体组织。在剩余牙体组织较为薄弱时,可使用覆盖全部咬合面的超嵌体。然而,尽管高嵌体的适应证广泛,采用高嵌体修复的前提是受损牙齿具有完整的颊舌壁,若釉质大面积受损,无论牙本质缺损与否,均只有采用全冠修复。当牙体缺损范围过大,冠部牙体组织无法获得足够的固位力和粘接力时,则应采用桩核冠修复[30]。
3.4 髓腔固位冠的适应证
酸蚀、釉质发育不全、磨牙症等疾病会引起牙齿的病理性磨耗,导致牙冠面形态破坏、牙本质暴露,出现牙本质过敏、牙周疾病甚至颞下颌关节疾病等严重问题。因此,牙列磨耗尤其是后牙的严重磨耗应及时修复。然而,全冠修复牙体预备量大,不符合微创修复的原则,特别对于活髓牙,大量的牙体预备还易导致牙髓炎症。而随着全瓷材料与树脂粘接材料的发展,后牙贴面粘接修复成为了一种更加安全而有效的方法。已有许多研究[36-37]证实了后牙贴面修复的可行性。因此,贴面特别适用于后牙磨耗导致的面破坏或降低的情况。
综上所述,对于缺损范围小的患牙,可直接采用树脂充填修复或嵌体修复。对于牙体缺损范围较大的患牙,需采用高嵌体或全冠的修复方式。然而全冠修复磨除牙体组织过多,不符合微创原则,特别对于中央牙本质缺损较大的患牙,进一步大量的牙体预备使得剩余牙体组织抗力大大减少。因此,临床上应尽量采用高嵌体的修复方式,保存更多的牙体组织。对于根管治疗后的后牙,还可利用髓腔加强固位,选择髓高嵌体或髓超嵌体的修复方式。而对于咬合紧、龈高度不足的患者,可采用髓腔固位冠提高固位力,防止修复体脱落。然而,采用高嵌体修复的前提是受损牙齿具有完整的颊舌壁,若釉质大面积受损,则需采用全冠修复。当冠部大量牙体组织缺损,无法获得足够的固位力和粘接力,应采用桩核冠修复。此外,后牙面磨耗时可采用贴面进行微创修复。表1总结了不同缺损情况活髓牙和根管治疗后牙齿修复方案的选择。
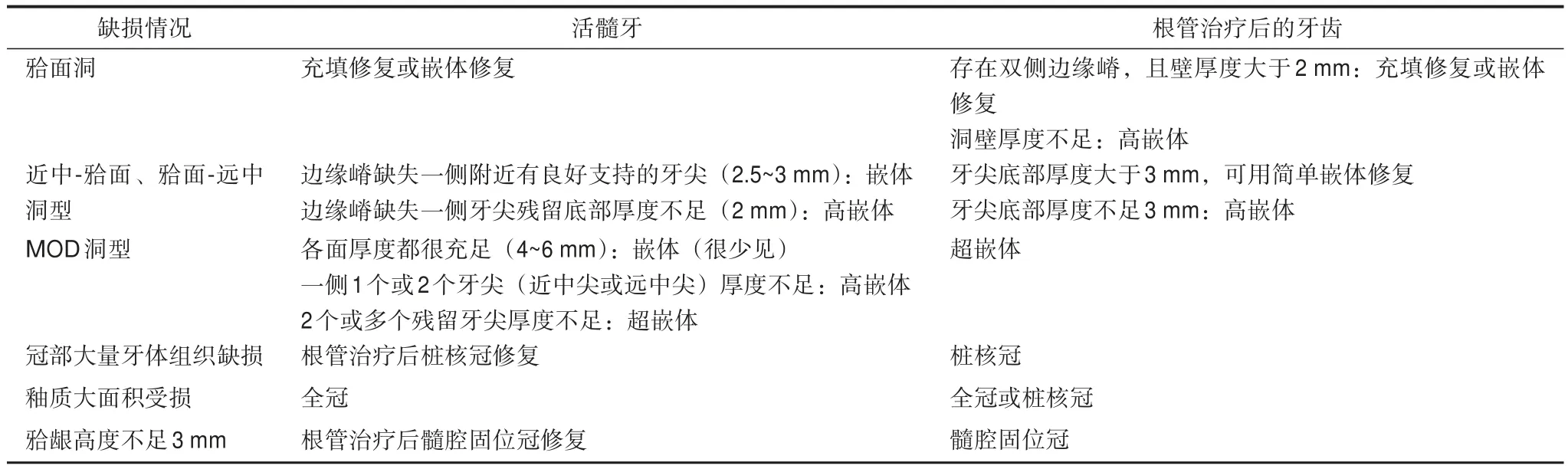
表1 不同缺损情况修复方案总结Tab 1 Summary of different repair schemes for defects
4 嵌体和高嵌体的修复效果
Morimoto等[3]系统评价了1983—2015年的1 389篇关于嵌体、高嵌体和全冠存活率的文献,研究结果指出,采用陶瓷材料所制作的嵌体、高嵌体和全冠修复体即使在5年和10年后仍旧有较高的存活率。随后,Vagropoulou等[1]也系统评价了1980—2018年的2 849篇研究不同修复方式存活率的文献,研究结果发现嵌体、高嵌体和全冠的存活率分别为90.89%、93.50%和95.38%。Bitter等[38]比较了剩余牙壁厚度为2 mm时的MOD洞嵌体和高嵌体的抗折强度,结果发现高嵌体抗折强度明显高于嵌体。Belleflamme等[33]随访了99名进行髓腔固位冠修复后患者的临床治疗效果[平均随访时间为(44.7±34.6)个月],研究结果表明髓腔固位冠对于修复严重缺损的磨牙和前磨牙具备稳定、可靠的修复效果,即使具有磨牙症或不良咬合关系的患者采用髓腔固位冠进行修复仍可以达到较好的修复效果。Huang等[37]研究了采用不同材料和不同预备方式的贴面修复后的应力分布和失败率,研究结果发现CAD/CAM复合树脂所能承受的最大应力明显低于瓷贴面,且树脂贴面修复后的失败率也高于瓷贴面。此外,贴面和超嵌体在应力分布和失败率方面未见明显差异。
全冠折裂后的牙齿预后较差,折裂后一般只能进行桩冠修复或直接拔除,而高嵌体具有更有利的断裂方式,预后较好,其折裂方式大部分为冠部颊尖折断,与健康牙的折裂方式相似。因此,还可根据折裂情况选择高嵌体、覆盖体、全冠或桩冠修复等修复方式继续修复。
5 嵌体和高嵌体的牙体预备
5.1 嵌体的预备
首先去净腐质和薄弱的牙体组织,要求底平、壁直、无倒凹,洞型深度为2~3 mm,形成圆钝的线角,所有轴壁外展约6°。邻面洞型应该适当延伸至外展隙以保证自洁作用,龈缘宽度至少1 mm。制备复合树脂或金属嵌体时,还需预备出约45°、宽1.5 mm的洞缘斜面,以去除无基釉,增加洞缘的密合性。而瓷嵌体由于不具备良好的延展性不需要制备洞缘斜面,否则容易在受力部位产生应力集中而发生折裂[7,39]。研究[40]表明,洞型深度是牙体抗折性能的决定因素,嵌体越厚,牙体所受应力越大,牙体折裂风险越高。因此,在保证嵌体固位力和修复体自身强度的前提下,应尽可能使嵌体洞型浅,一般情况下2 mm的嵌体深度即可满足临床需求。
5.2 高嵌体的预备
预备高嵌体时,需在上述嵌体预备的基础上降低牙尖高度,非功能尖降低1.0~1.5 mm,功能尖1.5~2.0 mm[4,24]。预备时还需磨除薄弱的牙尖,用卡尺在残留牙尖底部测量厚度,活髓牙牙尖厚度需2 mm,根管治疗后患牙的牙尖需要3 mm才能保存。高嵌体的肩台预备方式主要有对接边缘和肩台边缘。预备步骤如图3所示(对接边缘图3H,肩台边缘图3I)。超嵌体的预备步骤类似,需降低所有牙尖的牙尖高度,非功能尖降低约1.0~1.5 mm,功能尖约1.5~2.0 mm[4]。

图3 高嵌体的预备步骤Fig 3 The tooth preparation procedure of onlay
5.3 髓腔固位冠的预备
在上述超嵌体的基础上,制备髓腔外形,封闭根管口,填平髓室底,去除髓室倒凹,预备髓室壁外展角度2°~5°,髓腔需保证足够的深度和宽度[4,41]。按全冠预备原则预备颊舌面和近远中面,预备深度为1.2~1.5 mm,但不需如全冠牙体预备时将最大周径降低至牙颈部,可将肩台预备至龈上,肩台宽度为0.8~1.0 mm。
6 嵌体和高嵌体的粘接
牙体修复的发展很大程度上依赖于粘接材料和粘接技术的发展。近年来,粘接技术的发展极大地促进了嵌体修复的应用。嵌体修复主要靠釉质粘接固位,因此,在牙体预备时要注意剩余釉质的结构,必须保证足够的釉质粘接面积。釉质粘接主要依靠微机械嵌合所形成的固位力。高度矿化的釉质经酸蚀后增加了表面积。酸蚀将釉质表面转化为不规则的外形,提高了自由能,使低流动性不含填料的液态丙烯酸树脂可以通过毛细作用渗透入釉质间[44]。因此,嵌体粘接前需对基牙进行酸蚀,以去除玷污层、形成蜂窝状表面和增大粘接面积。常用的酸蚀剂为35%~37%的磷酸溶液或凝胶,酸蚀时间30~60 s。冲洗是一个被低估的临床操作步骤,特别是在预备宽大、复杂洞型时,至少应冲洗10~15 s,以确保所有表面完全清除制备产生的“碎屑”[44]。
常用的粘接剂主要包括磷酸锌粘接剂、玻璃离子粘接剂、树脂粘接剂等。金属嵌体常用的粘接剂主要为磷酸锌粘接剂和玻璃离子粘接剂,而树脂和瓷嵌体主要采用树脂粘接剂进行粘接。区别在于复合树脂不需要酸蚀修复体即可获得良好的粘接效果,而瓷嵌体则需要对陶瓷表面进行处理。全瓷材料包括硅酸盐类陶瓷和非硅酸盐类陶瓷。硅酸盐类陶瓷需通过氢氟酸酸蚀获得粗糙的表面结构,增加粘接面积,形成机械锁结,并经硅烷偶联剂处理与树脂粘接剂达到紧密结合,且在一定程度上增强牙体内部的强度[45],如热压铸陶瓷。非硅酸盐类陶瓷无法被氢氟酸酸蚀,需要通过喷砂来增加陶瓷表面的粗糙度,提高润湿性,再用磷酸酯单体10-甲基丙烯酰氧癸二氢磷酸酯(10-methacryloxy decyldihydrogen phosphate,MDP)进行处理,如氧化锆陶瓷。然而其粘接效果不如硅酸盐类陶瓷,目前临床使用仍较少。高嵌体处理和粘接步骤如图4所示。
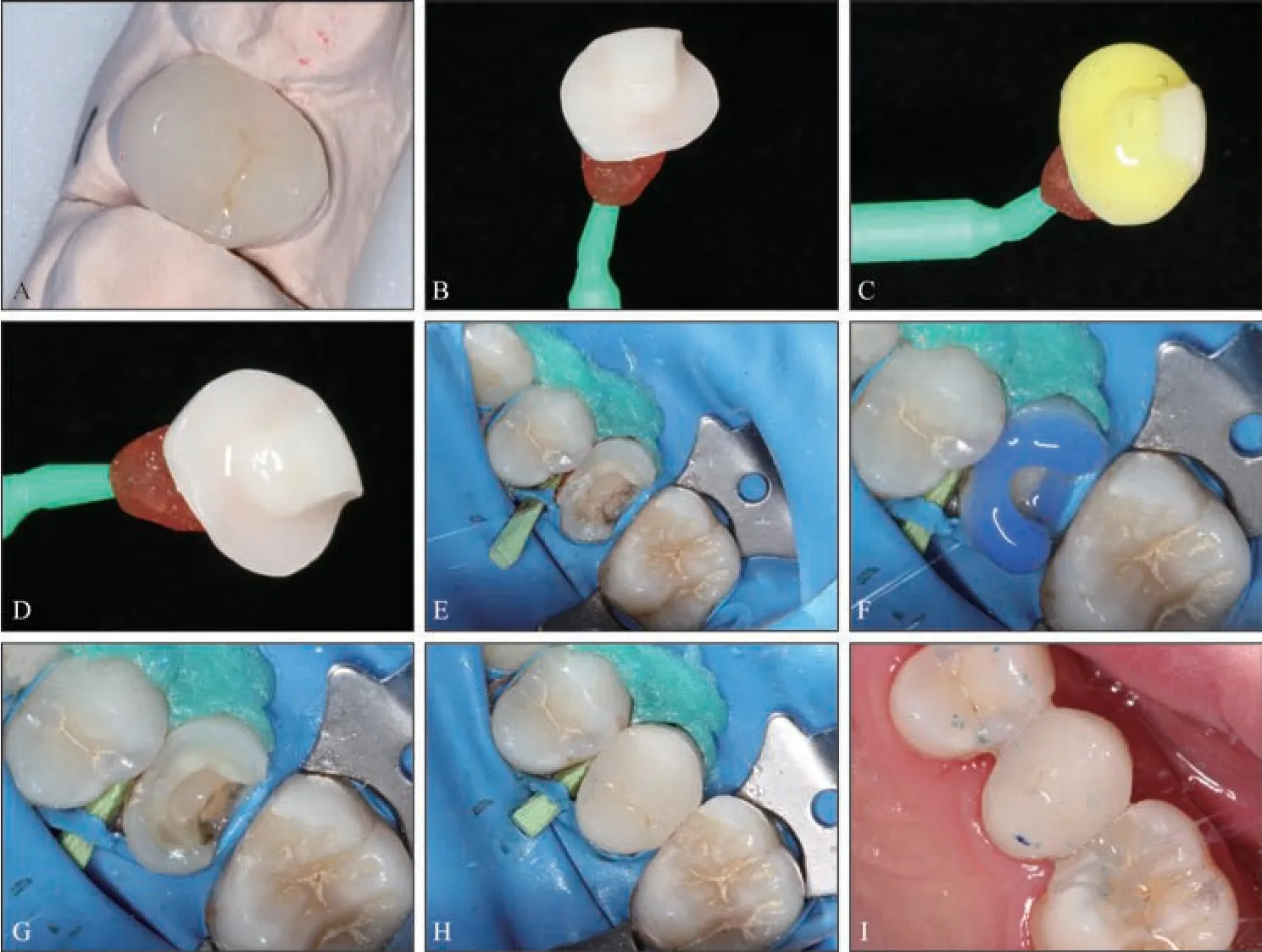
图4 高嵌体的粘接步骤Fig 4 The adhesion procedure of onlay
7 总结与展望
综上所述,嵌体或高嵌体修复由于可极大地保存健康的牙体组织而受到愈发广泛的关注,随着修复材料和粘接技术的发展,其成功率越来越高,适应证也逐渐扩大,进而得到广泛的应用。随着新技术的进一步发展,嵌体或高嵌体修复有望逐渐成为牙体缺损的主流修复方式。
利益冲突声明:作者声明本文无利益冲突。

